Сердечные струны что это
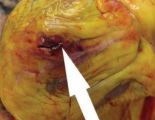
Важную роль в функции атриовентрикулярных клапанов играет удерживающий клапаны аппарат — сухожильные нити, крепящиеся, с одной стороны, к свободному краю створок клапана, с другой, — к вершинам сосочковых мышц. При эндокардитах и миокардитах эти образования вовлекаются в процесс, подвергаются патологическим изменениям, а потому в большей или меньшей степени нарушают функцию также в определенной степени пораженных клапанов.
Сухожильные нити наподобие клапанов состоят из фиброзной, бедной клетками ткани, покрытой весьма тонким слоем эндокарда. Переходя в ткань клапанных створок, фиброзная ткань нитей веерообразно распределяется в фиброзной пластинке створки. От каждой папиллярной мышцы отходит по одной или несколько сухожильных нитей, которые прикрепляются к свободным краям створок или реже — к их желудочковой поверхности.
Пучок нитей от каждой папиллярной мышцы разделяется в левом желудочке на две части, из которых одна идет к задней створке, другая — к передней. Распределение прикрепления нитей к створкам в правом желудочке не так четко выражено. Большое количество тонких сухожильных нитей начинается непосредственно от мускулатуры желудочков и идет к разным частям клапанов. Сухожильные нити левого желудочка толще и многочисленнее правого.
Если все нити одинаково напряжены, то створки клапанов равномерно растягиваются (А. М. Елисеева, 1948).
Естественно, что при эндокардитах воспалительный процесс может переходить и на сухожильные нити; клапанные створки подвергаются изменениям со своими сухожильными нитями. В результате организации тром-ботических масс и склероза происходит утолщение, укорочение, огрубение и уплотнение сухожильных нитей. Иногда соседние сухожильные нити спаиваются между собой или вследствие организации окутывающих их тромботических масс, или вследствие разрастания соединительной ткани со стороны клапанов.

В этих случаях могут образовываться соединяющие пластинки наподобие плавательных перепонок лапки лягушки. Процесс склероза может захватывать и верхушки сосочковых мышц. При язвенных эндокардитах процесс переходит на сухожильные нити, приводит к их разрушению, разрывам. Иногда все сухожильные нити одной створки оказываются разорванными.
Важная роль в обеспечении нормальной функции атриовентрикулярных клапанов принадлежит сосочковым (папиллярным) мышцам. Мышцы эти в левом желудочке сравнительно больших размеров, нем в правом. При напряжении папиллярных мышц соседние края створок сближаются.
При воспалении миокарда те же процессы наблюдаются и в сосочковых мышцах. В первую очередь и наиболее сильно поражаются основания папиллярных мышц. Склероз и гибель мышечной ткани также резче выражены в папиллярных мышцах, нежели в остальном миокарде. Сказанное подтверждают и данные М. А. Скворцова (1950).
Распространение язвенного эндокардита или гнойного миокардита может привести к разрушению сосочковых мышц, к их отрыву. Такую же патологию может вызвать инфаркт стенки желудочка с захватом сосочковой мышцы или с ограниченным ее некрозом. Чаще всего это бывает с задней сосочковой мышцей левого желудонка. На вскрытии находят обрывок мышцы, свободно свисающий на сухожильных нитях (Э. М. Гельштейн, 1951).
Разрыв или даже полный отрыв клапана, сухожильных нитей, а также сосочковых мышц может наблюдаться и без деструктивных процессов в эндокарде или миокарде — вследствие знанительных физических напряжений, резких ушибов и сдавлений груди, падения с высоты, прямых травм сердца. Эти же причины могут вызвать разрыв стенок сердца и крупных сосудов. Травматический разрыв сердца особенно легко наступает при патологических изменениях в миокарде на почве миокардита, кардиосклероза, аневризм (В. Н. Сиротинин, 1913; А. Фохт, 1920).
Патологические процессы, ведущие к склерозу клапанных аппаратов (створок, отверстий, сухожильных нитей и их мышц), лежат в основе той патологии, которую принято называть пороками сердца или, точнее, пороками клапанных аппаратов сердца. Поражение клапанов приводит к большему или меньшему нарушению работы сердца, вследствие чего развивается более или менее выраженная недостаточность кровообращения.
Можно ли умереть от разбитого сердца на самом деле? в закладки
Когда кто-то теряет любимого человека или переживает страшную потерю, люди говорят, что его сердце разбито. Но мы привыкли считать, что это фигура речи, которой обычно описывают психическую боль, связанную с потерей близкого человека. Может ли разбитое сердце проявляться в физических симптомах? Оказывается, да. Более того, в редких случаях это может стать угрозой для жизни.
В прошлом декабре Дебби Рейнольдс скончалась всего через несколько дней после того, как ее дочь, актриса Кэрри Фишер, внезапно умерла от сердечного приступа. По данным The New England Journal of Medicine, исследователи, возможно, нашли еще один случай в Техасе: исследование, опубликованное на этой неделе, описывает женщину с болью в сердце, которая могла быть вызвана потерей ее любимого домашнего животного.
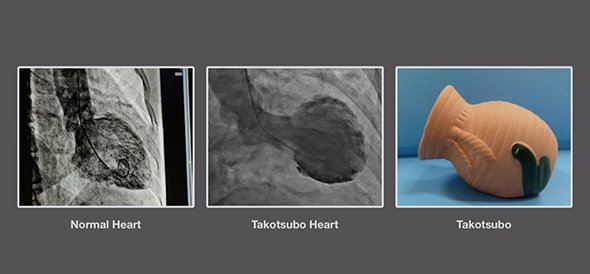
Это явление до конца не понято. Но потенциальные случаи возникают достаточно часто, чтобы у него появилось имя: синдром Такоцубо, или кардиомиопатия Такоцубо. С японского это переводится как «ловушка для осьминога». Название отражает путь развития проблемы. Классический сердечный приступ образует сгусток (обычно из бляшек) в кровяных сосудах человека. Он мешает кровотоку, который переносит жизненно важный кислород, в сердце. Но в случае синдрома Такоцубо мощный сердечный приступ возникает без какого-либо идентифицируемого сгустка.
Симптомы Такоцубо имитируют обычный сердечный приступ. Пациент часто жалуется на одышку, у него опасно повышается кровяное давление и появляется боль в груди. Но вместо сгустка виноваты ослабленные сердечные мышцы. Клинические сообщения и исследования синдрома Такоцубо свидетельствуют, что это состояние почти всегда встречается у людей, которые испытали серьезную травму или чрезвычайное эмоциональное потрясение — потеряли любимого человека, особенно супруга или ребенка.
Причина синдрома, вероятно, связана с гормональным ответом на чрезвычайный стресс, как следует из исследования, опубликованного в вышеупомянутом журнале в 2005 году. Когда кто-то подвергается особенно травматическому событию, организм часто выпускает поток гормонов стресса в кровоток. Гормоны стресса сами по себе могут вызвать ослабление мышц в сердце. Если посмотреть на сердце, оно будет как бы крепко сжато в нижней части, а верхняя слегка раздуется. Примерно так ведут себя осьминоги, попавшие в ловушку.
Хотя синдром Такоцубо может поразить человека в любом возрасте, он редко бывает смертельным. В большинстве случаев человек восстанавливается в течение нескольких недель. Но в определенных ситуациях все может кончиться смертью. В прошлом году в The New York Times появился отчет, в котором было сказано, что поскольку синдром Такоцубо в основном затрагивает женщин — и обычно бывает смертельным у пожилых женщин — врачи полагают, что эстроген может играть защитную роль для кровеносных сосудов сердца. Поскольку уровни эстрогена снижаются с возрастом, пожилые женщины попадают в зону повышенного риска смерти.
Поэтому да, в некоторых случаях «разбитое сердце» может быть не просто крылатым выражением. Это может быть физическим концом для человека.
Разрыв сердца
Разрыв сердца – это нарушение целостности миокарда с формированием в нем сквозного или неполного дефекта. Основные причины: трансмуральный инфаркт, опухоли, заражение некоторыми паразитами. Проявляется тахикардией, снижением артериального давления, возникновением грубого систолического шума. Пациент жалуется на одышку, головокружение, боль за грудиной. Поиск причины патологии осуществляется с помощью УЗИ, ЭКГ, катетеризации правых отделов. Лечение – оперативное ушивание дефекта. Консервативные методы обладают недостаточной эффективностью. Они используются только тогда, когда операция невозможна.
МКБ-10
Общие сведения
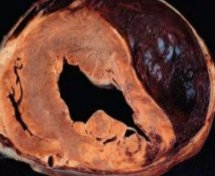
Разрыв сердца – жизнеугрожающее состояние, при котором происходит механическое нарушение целостности наружной сердечной стенки или межжелудочковой перегородки. Патология впервые описана в XVII веке английским врачом и биологом Уильямом Гарвеем. Сегодня она возникает у 2-6% больных с острым инфарктом, а также у 1-2% людей, страдающих опухолями миокарда и паразитарной инвазией. Разрыв сердца, причиной которого является инфаркт, чаще встречается у мужчин. В остальных случаях связь с половой принадлежностью больного отсутствует.
Причины
Разрыв сердца – полиэтиологическое заболевание, вызываемое кардиогенными и некардиогенными причинами. Чаще всего разрыв миокарда происходит на фоне выраженного атеросклероза коронарных артерий. Его непосредственными причинами могут выступать:
Патогенез
Разрыв сердца может быть полным или незавершенным. В первом случае происходит сквозная перфорация стенки органа с дальнейшим перикардиальным истечением крови. Заполнение полости перикарда ограничивает кардиальное рабочее пространство и делает нормальные сердечные сокращения невозможными. Развивается тампонада. Кроме того, механическое повреждение миокарда снижает его сократительную способность. Это приводит к острой сердечной недостаточности.
Незавершенный разрыв опасен резким снижением сократительной функции миокарда. У пациента с нарушением целостности левого желудочка, независимо от его причины, развивается отек легких, сердечная астма. Правожелудочковые разрывы способствуют возникновению застоя в большом круге кровообращения. Происходит быстрое увеличение печени, скопление жидкости в брюшной полости, мягких тканях. Формируется аневризма – выбухание сердечной стенки на месте повреждения.
Разрыв межжелудочковой перегородки – причина генерализованной сердечной недостаточности: возникает отек легких, асцит, происходит смешение артериальной и венозной крови. Развивается кардиогенный шок. Изначально отверстие может быть небольшим, при этом гемодинамика сохраняется на приемлемом уровне. Постепенно разрыв увеличивается, а гемодинамические показатели ухудшаются. Летальность при отсутствии операции достигает 90%.
Классификация
Существует несколько параметров классификации разрывов сердца: по времени возникновения (ранние, поздние); по глубине (полные, неполные); по длительности (моментальные, растянутые во времени). Чаще всего патология подразделяется по локализации дефекта. Различают следующие разновидности:
1. Внешний разрыв. Встречается наиболее часто. Является причиной возникновения тампонады. Разделяется по местонахождению:
2. Внутренний разрыв. Происходит интракардиально, тампонады не возникает. Сопровождается нарушением внутрисердечного кровотока, возникновением признаков недостаточности кровообращения. Различают:
Симптомы разрыва сердца
Клиническая картина развивается внезапно, быстро достигает максимума. Больные жалуются на неожиданно возникшую резкую боль в груди, слабость, одышку. При осмотре выявляют синеватый оттенок носогубного треугольника, мочек ушей. Больной испуган, покрыт холодным липким потом, беспокоен. Он занимает вынужденное положение сидя, при укладывании жалуется на резкое затруднение дыхания, ухудшение самочувствия.
По мере развития патологии состояние больного ухудшается. При правожелудочковой локализации повреждений и нарушении целостности межжелудочковой перегородки развиваются отеки ног, которые постепенно поднимаются выше. Возникает асцит, увеличение размеров печени. Дефект в области левого желудочка становится причиной отека легких, возникновения выраженной одышки с выделением пенистой мокроты.
Большие повреждения приводят к резкому нарушению гемодинамики. Происходит снижение артериального давления, отмечается компенсаторная тахикардия, которая сменяется брадикардией. Возможно развитие картины шока: критическое падение АД, централизация кровообращения, нарушение сознания. При отсутствии помощи у человека развивается фибрилляция желудочков, которая приводит к возникновению клинической смерти.
Осложнения
При отсутствии своевременной диагностики и медицинской помощи витальные осложнения возникают у 90% больных. У абсолютного большинства из них через несколько минут или часов (зависит от размеров и локализации дефектов) развивается крупноволновая, а затем мелковолновая фибрилляция желудочков. Она завершается полным прекращением сердечной деятельности и смертью. Если этого не произошло, существует вероятность формирования нарушений внутрисердечной проводимости.
К числу осложнений, которые встречаются практически у всех больных, относится кардиогенный отек легких, гепатоспленомегалия, асцит. Возможны нарушения со стороны внутренних органов, спровоцированные гипергидратацией и механическим сдавлением. У выживших пациентов нередко формируется аневризма сердечной стенки.
Диагностика
Постановка диагноза осуществляется врачом-кардиологом при участии специалиста по функциональной диагностике, реаниматолога, кардиохирурга. Причины патологического состояния должны быть установлены в течение 1 часа. Дифференциальная диагностика проводится с неосложненным ОИМ, экссудативным перикардитом, коронарной патологией, имеющей другие причины. Обязательное обследование:
Лечение разрывов сердца
Шансы больного на жизнь зависят не только от локализации и размеров повреждения, но и от того, насколько быстро и правильно будет оказана помощь. Медицинское пособие должно быть начато на догоспитальном этапе (ДГЭ). После госпитализации показана экстренная операция.
Помощь на этапе СМП
Выявить разрыв миокарда на ДГЭ удается редко, поэтому помощь оказывают в соответствии с имеющейся симптоматикой. При инфарктах показано введение наркотиков, нитратов, антиагрегантов. Торакальные травмы требуют иммобилизации пациента, качественного обезболивания. При снижении АД нужна инфузия, вазопрессоры. Дыхательная недостаточность – показание для интубации трахеи и перевода больного на аппаратное дыхание.
Консервативная терапия
Консервативное лечение отличается крайне низкой эффективностью и используется только в тех ситуациях, когда интраоперационный риск превышает вероятность гибели больного без операции. Показана ИВЛ, объемная инфузия, прессорные амины. Кроме того, используются гемостатические, кардиотропные средства, после заживления дефекта – антиагреганты. Проводится симптоматическое лечение антиаритмиками, мочегонными, гипотензивными лекарствами. Больного госпитализируют в кардиореанимацию.
Хирургическое лечение
Выполняется экстренно, по жизненным показаниям. Повреждения межжелудочковой перегородки закрывают окклюдером в ходе эндоваскулярного малоинвазивного вмешательства. Наружный разрыв сердца, независимо от глубины, устраняется открытым способом. Доступ – продольная стернотомия или переднебоковая левосторонняя торакотомия. Хирург вскрывает перикард, ушивает миокард матрацным швом с использованием тефлоновых прокладок, при необходимости устанавливает дренажи.
Прогноз и профилактика
Разрыв сердца, причины которого имеют ишемическую природу, прогностически неблагоприятен. При оперативном лечении летальность достигает 51%, если операция не проводилась, погибает около 90% больных. Колотые ранения сердца приводят к смерти в 29-35% случаев. Прогноз при опухолях зависит от их локализации, размеров и природы. Неопухолевые образования и паразитарные кисты – причина летального исхода в 30-40% наблюдений.
Профилактика разрывов миокарда при ОИМ – реперфузионная терапия. При отсутствии на базе клиники рентген-операционной проводятся тромболитические мероприятия. Используются ферменты: альтеплаза, стрептокиназа, тенектеплаза. Современным методом восстановления кровотока считается оперативное удаление тромба и стентирование коронарных артерий. Для предотвращения повреждений миокарда при опухолях и паразитарных кистах патологический очаг удаляют.
Что такое хорда сердца и насколько она опасна для жизни: причины, лечение
В структуре сердца присутствуют сухожильные нити, которые называют хордами. В норме они крепятся к створкам клапанов, через которые проходит кровь, и не дают им провисать под действием силы тяжести. Однако иногда при диагностике может быть обнаружена дополнительная хорда. Это особенность строения сердца, которая не всегда свидетельствует об аномалии. Но в некоторых случаях она может быть опасна для здоровья и даже жизни пациента.
Что такое хорда
Сердце человека состоит из 4 камер, через которые регулярно проходит кровь – 2 желудочка и 2 предсердия. Кровоток движется через клапаны, которые открываются хордами. При натяжении клапан раскрывает створки, а при ослаблении – закрывает. Благодаря этому кровь идет только в заданном направлении и не движется назад.
Клапаны натягивают специальные продольные тяжи – хорды. Но наряду с основными нередко выявляют и дополнительные хорды. Они тоже крепятся к определенным частям сердца, однако не принимают никакого участия в перекачивании крови. Поэтому их также называют ложными хордами.
Почему появляются ложные хорды сердца
Ложные хорды достаточно легко обнаружить уже в сердце ребенка. Причем делают это педиатры во время прослушивания грудной клетки (по наличию сердечных шумов). Как правило, дополнительные хорды формируются во время развития плода. Основными причинами их появления выступают:
Наследственность – например, у родителей или у дедушек, бабушек тоже был такой диагноз.
Неправильный образ жизни матери, особенно во время беременности (курение, употребление алкоголя, бесконтрольный прием лекарств, токсических веществ), наличие у нее хронических или инфекционных болезней.
Генетический фактор – мутация генов или хромосом.
Несбалансированное питание – избыток животного жира.
Тяжелая нагрузка во время беременности.
Неблагоприятная экологическая обстановка.
Постоянный, сильный стресс.
Ухудшение иммунитета по разным причинам.
Дополнительная хорда: симптомы
Человек может комфортно прожить всю жизнь с дополнительными хордами, не подозревая об их существовании. Чаще всего они не вызывают никаких ощущений. Но иногда пациенты могут отмечать такие симптомы:
периодическое проявление усталости;
боль в области сердца;
учащенное сердцебиение (сердце «выскакивает»), особенно во время волнения, конфликта.
Описанные симптомы необязательно говорят о наличии хорды, поскольку они могут быть связан и с другими причинам. Поэтому для точного определения причины необходимо пройти профессиональную диагностику.
Диагностика
В первую очередь необходимо обратиться к терапевту или детскому врачу (педиатру), который прослушает сердечный ритм с использованием стетоскопа. Услышать сердечный шум очень просто, поэтому терапевт без труда поставит предварительный диагноз уже после первого осмотра.
Далее пациент может быть направлен на прохождение дополнительной диагностики:
ЭКГ в спокойном состоянии и после нагрузки;
измерение артериального давления;
Благодаря проведенным обследованиям можно точно определить наличие хорды, степень ее опасности для здоровья, а также другие заболевания (при наличии).
Лечение заболевания
Если ложная хорда не угрожает жизни и не оказывает влияние на здоровье, показано профилактическое наблюдение у кардиолога. Причем лечение как таковое обычно не назначается – пациент регулярно посещает специалиста каждые 3-6 месяцев.
Если ситуация опасная, и хорда угрожает работе сердца (может привести к остановке), показано оперативное вмешательство с целью ее удаления. Подобное решение принимается, если работа сердца сильно нарушена, из-за чего происходят регулярные сбои в распределении кровотока.
Также допускается применять и народные средства лечения (по согласованию с врачом):
ежедневно принимать горсть изюма с утра (на голодный желудок);
принимать отвары валерианы;
пить чай на основе перечной мяты или цветков календулы.
Могут ли быть осложнения
Если пациент не обращается к врачу или игнорирует установленный курс терапии, предпочитая самолечение, могут возникнуть осложнения, в том числе тяжелые:
нарушения ритма сердца (тахикардия);
Прогноз на выздоровление и профилактика
В большинстве случаев прогноз благоприятный. Так, 90% пациентов ведут нормальный образ жизни, занимаются физическими нагрузками. При этом возможность занятий профессиональным спортом следует согласовать с кардиологом.
Реже пациенты жалуются на повышенную утомляемость, общую слабость, особенно в период стресса. В таком случае следует скорректировать образ жизни, при необходимости поменять окружение, работу. Это особенно важно при наличии ранее выявленных патологий сердца, в том числе стенокардии, тахикардии и других, а также после перенесенного инфаркта.
В качестве основных мер профилактики показано:
отказ от курения, алкоголя;
регулярные физические упражнения;
избегание стрессовых ситуаций;
соблюдение режима дня;
Разбитое сердце — это не метафора, а реальная причина смерти. Как связаны сердечные заболевания и эмоции
Ни один другой человеческий орган — да что уж там, ничто другое в жизни людей не связано с таким множеством метафор и смыслов, как сердце. На протяжении всей истории это символ эмоциональной жизни. Но есть ли реальная связь между сердцем и эмоциями? Или мы просто живём в мире метафор? Рассказывает кардиолог Сандип Джаухар.
Даже само слово «эмоции» отсылает нас к французскому «émouvoir», что означает «расшевелить». То есть логично, что эмоции связаны с органом, который всегда в движении. И как кардиолог, я хотел бы сказать: связь между ними существует. Эмоции, как вы скоро убедитесь, могут влиять и влияют на человеческое сердце.
Прежде чем мы погрузимся в факты, давайте ещё ненадолго останемся в мире метафор. Символизм эмоций — то, что до сих пор с нами. Если мы спросим людей, что у них ассоциируется с любовью, нет сомнения, сердце возглавит этот хит-парад. Кардиоида, форма сердца, распространена в природе. Мы можем найти её в листьях, цветах, семенах растений, в том числе сильфия, который использовался для контроля рождаемости в Средние века. Возможно, именно это послужило причиной того, что сердце стало ассоциироваться с сексом и романтической любовью.
Сейчас мы уже знаем, что сердце само по себе не источник любви и эмоций. Древние люди ошибались. Но тем не менее мы всё больше убеждаемся, что между сердцем и эмоциями существует прямая связь. Нет, конечно, сердце не может быть источником чувств, но оно живо реагирует на всё происходящее с нами. Наша эмоциональная жизнь неотделима от нашего сердца. Можно сказать, что оно документирует её.
Переживаемые людьми горе или страх могут привести к серьёзным проблемам с сердцем
Нервы, которые контролируют сердцебиение, могут в ситуации дистресса вызывать реакцию «бей или беги». Она, в свою очередь, вызывает сужение кровеносных сосудов, приводит к повышению кровяного давления, за чем могут последовать повреждения сердца. Проще говоря, наши с вами сердца невероятно чувствительны и зависимы от эмоций, от тех самых метафорических смыслов.
Несколько десятилетий назад было признано существующим заболевание, которое называется «кардиомиопатия такоцубо», или «синдром разбитого сердца». В ответ на сильный стресс или горе (например, после тяжёлого расставания или смерти любимого) возникает слабость миокарда.
«Осознанные студенты сдают иностранные тесты и уезжают из страны»
Кардиомиопатия такоцубо может быть спровоцирована самыми разными факторами. Публичными выступлениями, например. Домашними спорами. Проигрышем в азартных играх. И даже сюрпризом на день рождения.
Она связана и с социальными потрясениями, стихийными бедствиями. Например, в 2004 году в Японии произошло сильнейшее землетрясение. Погибли более 60 человек, тысячи были ранены. После этой катастрофы был зафиксирован рост числа случаев кардиомиопатии такоцубо — их частота увеличилась в 24 раза по сравнению с годом ранее. Имело значение и место, где жили люди, — чаще кардиомиопатию фиксировали у тех, кто был вблизи эпицентра.
Не только горе имеет значение. Кардиомиопатия такоцубо может появиться и после счастливого события, но сердце реагирует по-разному на горе и на счастье — например, иначе себя ведёт левый желудочек.
Почему разные эмоциональные факторы приводят к разным изменениям сердца, мы так и не знаем. Это загадка
Эмоциональное сердце больше своего биологического аналога удивительным и таинственным образом.
Кэннон предполагал, что эта вера побуждала физиологический ответ: кровеносные сосуды сжимались до такой степени, что объём крови и давление резко падали, сердце слабело, а в результате нехватки кислорода происходило массовое повреждение органов. Он предположил, что смертельность ритуалов вуду связана с примитивностью людей. Но время показало, что это не играет роли. Смерти такого типа происходили и происходят. Разбитые сердца опасны в прямом и переносном смысле.
6 модных мифов о здоровье, которые пора разоблачить
Аналогичная картина наблюдается и у животных. В ходе одного эксперимента, результаты которого были опубликованы в 1980 году в журнале Science, исследователи кормили живущих в клетках кроликов пищей с высоким содержанием холестерина для изучения его влияния на сердечно-сосудистые заболевания. В итоге же они обнаружили, что при одинаковом рационе некоторые кролики болели чаще. При почти одинаковой диете, среде и генетике.
Исследователи предположили, что это может быть связано с тем, как техники работают с животными, поэтому повторили эксперимент, поделив кроликов на две группы. Обе были на диете с высоким содержанием холестерина, но одна группа животных жила в клетках, а других выпускали, гладили, с ними играли и разговаривали. В итоге в той группе, где кролики общались с людьми, частота заболеваний аорты оказалась на 60% ниже, чем в другой. При одинаковом уровне холестерина, артериальном давлении и частоте сердечных сокращений.
Сегодня о сердцах больше заботятся не философы, а врачи. Из объекта, наполненного тысячей метафорических смыслов, оно превратилось в машину, которую можно контролировать и которой можно манипулировать. Но, как и в прежние времена, у этих манипуляций должен быть эмоциональный бэкграунд.
В целом таких исследований скорее мало, чем много, а корреляция ещё не доказательство причинно-следственной связи. Возможно, стресс приводит к массе нездоровых привычек, которые повышают риск сердечно-сосудистых заболеваний. Но, как и в случае с курением и раком лёгких, очевидно, что исследования, указывающие на связь этих состояний, не стоит отрицать.
Вероятно, она существует. Многие врачи пришли к тому же выводу, что и я (за почти два десятилетия работы кардиологом): эмоциональное сердце пересекается со своим биологическим аналогом удивительным и таинственным образом.
Медицина же продолжает осмыслять сердце как машину. И это хорошо
В кардиологии, моей области знания, за последние 100 лет произошло много невероятного. Стентирование, кардиостимуляторы, дефибрилляторы, коронарное шунтирование, пересадка сердца — всё это было разработано или изобретено после Второй мировой войны.
Но давайте подумаем, а что, если мы приближаемся к нашему максимуму, к пределу того, на что способна научная медицина в области сердечных заболеваний? Да, смертность от них снижается. Но что дальше? Нам надо перейти к новой парадигме, чтобы не упустить тот прогресс, тот темп, к которому мы привыкли. В этой самой новой парадигме психосоциальные факторы должны оказаться в центре внимания.
Это огромный вызов для нас. Область, которая в значительной степени так и не исследована. Американская кардиологическая ассоциация до сих пор не считает эмоциональный стресс ключевым изменяемым фактором риска сердечных заболеваний. Почему? Хотя бы потому, что снизить уровень холестерина в крови намного легче, чем работать с эмоциональными и социальными нарушениями.
Давайте уже признаем: когда мы произносим фразу «разбитое сердце», мы иногда говорим в прямом смысле. Мы должны уделять больше внимания силе и важности эмоций, чтобы заботиться о наших сердцах. Ведь эмоциональный стресс без преувеличений часто становится вопросом жизни и смерти.