ВРОЖДЕННАЯ ГИПЕРБИЛИРУБИНЕМИЯ (СИНДРОМ ЖИЛЬБЕРА)
СИНДРОМ ЖИЛЬБЕРА
(синдром Жильбера-Лербуйе, синдром Жильбера-Мейленграхта, врождённая гипербилирубинемия)
Данное состояние обусловлено мутацией в гене UGT1A1, который кодирует фермент — уридиндифосфат (УДФ)-глюкуронилтрансферазу.
Синдром Жильбера является наиболее мягким клиническим вариантом функциональной гипербилирубинемии и характеризуется:
Впервые это нарушение обмена билирубина было описано в 1901 году французскими врачами Gilbert Nicolas Augustin (Жильбе’р Никола’ Огюсте’н, 1858-1927) и Lereboullet P. (Лербуйе’, 1874-1944), которые обозначили его как «семейная холемия». Впоследствии предлагались разные названия, но закрепилось — синдром Жильбера.
Синдром Жильбера распространён среди европейцев у 2-5% в популяции, 3% азиатов и 36% африканцев. Встречается чаще у мужчин в возрасте 20-30 лет (по данным литературы, соотношение мужчин и женщин оставляет 10 к 1).
Иногда синдром Жильбера манифестирует (впервые проявляется) после ОРВИ или вирусного гепатита. Развитие непрямой гипербилирубинемии после вирусного гепатита (ранее обозначали термином «постгепатитная билирубинемия») в настоящее время рассматривается как синдром Жильбера, впервые выявленный после перенесённого острого вирусного гепатита.
Симптомы
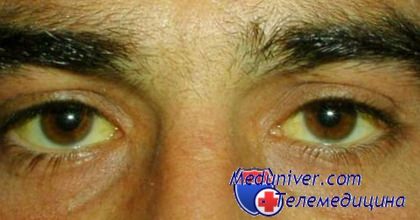
Характерные жалобы: астения (быстрая утомляемость), дискомфорт в правом подреберье. Основное проявление синдрома Жильбера — иктеричность и субиктеричность склер (желтушное окрашивание кожи отмечается лишь у некоторых больных). Зачастую лёгкая желтуха остаётся незамеченной (окрашивание кожи ошибочно принимают за лёгкий загар) и выявляется случайно при биохимическом исследовании. Желтуха может быть хронической или эпизодической.
Желтуха не сопровождается зудом кожи; она появляется или усиливается при
— во время инфекционных заболеваний (например, при гриппе).
Появление желтухи обусловлено повышением уровня билирубина крови. Общий билирубин при синдроме Жильбера колеблется на уровне от 21 до 51 мкмоль/л и периодически (под влиянием физического напряжения или заболеваний) повышается до 85-140 мкмоль/л.
Диагностика
Диагностикой синдрома Жильбера занимаются врачи терапевты и гастроэнтерологи. В ходе диагностики синдром Жильбера дифференцируют в первую очередь с гемолитическим желтухами, а так же с другими заболеваниями, проявляющимися повышением уровня билирубина крови. Для установления диагноза используются функциональные пробы и генетический тест:
Важно знать, что генетическая диагностика наследственной гипербилирубинемии показана не только пациентам, имеющим постоянное или эпизодическое повышение уровня билирубина крови, но и, в качестве прогностического теста, тем больным, которым планируется лечение препаратами, обладающими гепатотоксичностью.*
*В частности, доказано, что у больных синдромом Жильбера более выражены побочные эффекты нового цитостатика иринотекана (применяемого при колоректальном раке, резистентном к фторурацилу). У таких больных, особенно на фоне применения высоких доз, увеличен риск развития гематологических и токсических осложнений.
Генетическая диагностика синдрома Жильбера проводится в МЦ «Статус»:
Лечение
Пациенты в специальном лечении, как правило, не нуждаются, поскольку синдром Жильбера — это не заболевание (состояние, которое может причинить вред), а индивидуальная (генетически обусловленная) особенность организма.
Синдром Жильбера не является поводом для отказа от прививок!
Основное значение имеет соблюдение режима труда, питания, отдыха:
— крайне нежелательны алкогольные напитки и жирная пища,
— не рекомендуются физические перегрузки (профессиональные занятия спортом),
— не показана инсоляция (в т.ч. посещение солярия!),
— следует избегать больших перерывов между приемом пищи,
— нельзя ограничивать употребление жидкости.
— любые тепловые физиопроцедуры на область печени вредны.
В период обострения (усиление желтухи) назначают щадящую диету № 5, витаминотерапию, желчегонные средства. Но, как правило, не требуется и этого: эпизод желтухи разрешается самостоятельно.
Если билирубин достигает 50 мкмоль/л и сопровождается плохим самочувствием, то возможен приём фенобарбитала. Фенобарбитал входит в состав таких препаратов, как корвалол и валокордин, поэтому некоторые предпочитают применять эти капли (20-25 капель 3 раза в день), хотя эффект от такого лечения отмечается лишь у малой части пациентов.
Также возможен курсовой приём гепатопротекторов: карсил, легалон, хофитол ит.д.
В некоторых случаях назначают индукторы ферментов печени (Зиксорин Флумецинол, Синклит).
Решение о схеме лечения, в зависимости от состояния больного, принимает лечащий врач.
Прогноз
Прогноз благоприятный, поскольку синдром Жильбера (как сказано выше), по большому счёту, можно считать вариантом нормы. Люди с синдромом Жильбера практически здоровы и они не нуждаются в лечении. Хотя гипербилирубинемия сохраняется пожизненно, синдром Жильбера не сопровождается повышением смертности. При страховании жизни таких людей их относят к группе обычного риска. Возможно развитие холелитиаза (желчекаменной болезни), психосоматических расстройств (депрессий).
Синдром Жильбера—Мейленграхта (ювенильная перемежающаяся желтуха)

Этиология и патогенез. Патогенетическая основа синдрома Жильбера—Мейленграхта — генетически обусловленная недостаточность в гепатоцитах фермента глюкуронилтрансферазы (микросомальная желтуха). Кроме нарушения транспортной функции белков (глутатионтрансферазы и др.), доставляющих неконъюгированный билирубин к гладкому эндоплазматическому ретикулуму (микросомам) гепатоцита, имеется неполноценность фермента микросом УДФ-глюкуронилтрансферазы, при помощи которого осуществляется конъюгация (соединение) билирубина с глюкуроновой и другими кислотами.
Нарушение тюкуронидизации билирубина в гепатоцитах — важная, но не единственная причина его избытка при синдроме Жильбера — Мейленграхта. Гипербилирубинемия может быть частично обусловлена повышенным образованием пигмента в связи с сопутствующим гемолизом эритроцитов. Однако отождествлять этот синдром с гемолитическими желтухами недопустимо, поскольку патогенез гипербилирубинемии при них принципиально различен. При синдроме Жильбера—Мейленграхта повышенный гемолиз по сравнению с другими нарушениями обмена билирубина имеет второстепенное значение, а при желтухах ускоренная гибель эритроцитов и повышенное образование пигмента являются ведущим патогенетическим звеном. Гемолитический процесс у больных с синдромом Жильбера—Мейленграхта носит, вероятно, приобретенный характер, это вторичное явление, хорошо известное при различных заболеваниях печени, протекающих с желтухой.
Закономерное, хотя и второстепенное место в патогенезе желтухи при синдроме Жильбера—Мейленграхта занимает нарушение экскреции билирубина из гепатоцитов. Оно периодически проявляется повышением связанного билирубина в сыворотке крови и возникает примерно у трети больных, главным образом тогда, когда болезнь длится свыше 2 лет. Форма синдрома Жильбера— Мейленграхта, при которой в крови периодически нарастает конъюгированный пигмент, называется альтернирующей. Ее следует рассматривать как закономерный результат эволюции болезни. Дня альтернирующей формы характерно сочетание с хроническим гепатитом и воспалением желчевыводящих путей.
Макроскопически печень при синдроме Жильбера—Мейленграхта не изменена. При гистологическом и гистохимическом исследовании биоптатов печени изменения либо не обнаруживают, либо они неспецифичны: отложение пигмента в гепатоцитах, ожирение, гликогеноз ядер, активация звездчатых эндотелиоцитов, в отдельных случаях — белковая дистрофия гепатоцитов и фиброз портальных полей.
В целом морфологические изменения ткани печени при синдроме Жильбера—Мейленграхта свидетельствуют об определенном дистрофическом поражении гепатоцитов, укладывающемся в картину нетяжелого гепатоза. Гистологические изменения в ранние сроки заболевания обычно не наблюдаются. Гепатоз проявляется в более поздние сроки и служит свидетельством эволюции болезни.
Синдром Жильбера—Мейленграхта, как правило, наблюдается в молодом возрасте. Согласно данным литературы, в 90 % случаев заболевание манифестирует в 20—30-летнем возрасте. Намного чаще встречается у мужчин (10:1) по сравнению с женщинами. Болеют чаще работники умственного труда. В целом синдром Жильбера—Мейленграхта выявляется у 1—5 % населения.
Клиника. В клинической картине заболевания ведущим симптомом является хроническая или интермитгирующая желтуха. В большинстве случаев она и служит первым проявлением болезни.
Степень ее колеблется в широких пределах — от субиктеричности склер до достаточно выраженной желтушности кожи и слизистых оболочек. Цвет мочи не изменен, возможно посветление кала. Нередко желтуха — единственный симптом процесса и выявляется случайно при обследовании по поводу других заболеваний.
Желтушность склер и кожи в большинстве случаев впервые выявляется в детском или юношеском возрасте, редко бывает постоянной и обычно носит перемежающийся характер. Обострение часто провоцируется различными факторами: нервным переутомлением или сильным физическим напряжением; у многих причиной обострения оказываются инфекция в желчных путях или непереносимость лекарств. Среди других факторов, усиливающих желтушность, может быть алкоголь, простудные заболевания, погрешности в диете, голодание.
Боль или чувство тяжести в правом подреберье беспокоят всех больных. Боль в животе носит различный характер: от тупой до интенсивной приступообразной, напоминающей печеночную колику, но чаще всего она нерезкая, ноющая.
Диспепсические расстройства отмечаются в 25—50 % случаев и выражаются в тошноте, отрыжке, изжоге, горечи во рту, снижении или отсутствии аппетита, метеоризме, запоре или поносе. Следует отметить, что у некоторых больных периоды обострения начинаются с появления диареи.
Возможны жалобы астенического характера: снижение работоспособности, повышенная утомляемость, нарушение сна, снижение концентрации внимания, головная боль, головокружение, потливость, дыхательная аритмия, тахикардия, дерматографизм, переоценка своих ощущений. Зуд кожи, который встречается у 5% больных, может служить дополнительным источником невротизации больных. С вегетативными нарушениями связана, вероятно, и субфебрильная температура тела, которая отмечается у некоторых больных.
Гепатомегалия наблюдается у 25—60 % больных, хотя выражена и незначительно. У большинства больных печень на 1—2 см выступает из-под края реберной дуги по срединно-ключичной линии, в отдельных случаях на 3—4 см, консистенция ее мягкая, пальпация безболезненная. Спленомегалия наблюдается в 10 % случаев.
Инфекция в желчных путях определяется у трети больных, у некоторых, хотя и не так часто, в желчном пузыре выявляют множественные пигментные конкременты.
В периферической крови — нормальное или повышенное до 160 г/л содержание гемоглобина, отсутствие изменений со стороны белой крови, СОЭ в пределах нормы или несколько ниже. Как правило, увеличение уровня гемоглобина наблюдают у больных с гипербилирубинемией, у этих же больных отмечают повышенную желудочную секрецию, уменьшение СОЭ.
Клинические симптомы конституциональной и постгепатитной форм синдрома Жильбера—Мейленграхта, а также альтернирующих его форм существенных различий не имеют.
Для синдрома Жильбера—Мейленграхта характерен изолированный характер непрямой гипербилирубинемии, которая лишь у единичных больных превышает 50—70 мкмоль/л, составляя в среднем 32—38 мкмоль/л. Все остальные функциональные печеночные пробы, включая пробу на задержку бромсульфалеина, антипириновую пробу, пробы с нагрузкой галактозой и на клиренс желчных кислот, а также серологические показатели нормальные. При синдроме Жильбера—Мейленграхта билирубинурия отсутствует, количество уробилиновых тел в кале и моче не изменено. Если повышено содержание связанного пигмента (альтернирующая форма синдрома Жильбера— Мейленграхта), его концентрация также не бывает высокой.
Преходящее умеренное повышение активности АлАТ и АсАТ, ЛДГ-5, умеренная диспротеинемия у больных с гипербилирубинемией не имеют диагностического значения и не противоречат диагнозу синдрома Жильбера—Мейленграхта.
Показатели функциональных проб печени тем чаще бывают изменены, чем длительнее срок заболевания. При альтернирующей форме синдрома частота и степень выраженности этих изменений максимальны.
Течение синдрома Жильбера—Мейленграхта в подавляющем большинстве случаев волнообразное, с периодическими обострениями, во время которых появляются или усиливаются желтуха и другие симптомы болезни. Для этого синдрома особенно характерно нарастание билирубинемии и желтухи в условиях эмоционального или физического стресса (экзаменационный период, психическая травма, чрезмерные физические нагрузки), при интеркуррентных острых инфекциях, операциях, после употребления алкоголя, при голодании или низкокалорийной диете с низким содержанием липидов (безлипидная диета, например, при питании сырыми фруктовыми и овощными соками), а также после приема никотиновой кислоты или рифампицина.
Одной из наиболее убедительных диагностических проб при синдроме Жильбера—Мейленграхта является проба с введением индукторов транспортных белков и глюкуронилтрансферазы гепатоцита—фенобарбитала или зиксорина. Через 10 дней после начала перорального введения фенобарбитала в суточной дозе 0,1—0,15 г (по 0,05 г 2—3 раза в день) или при лечении зиксорином в течение 5—7 дней (по 200 мг 3 раза в день после еды) у больных отмечено значительное снижение или нормализация уровня билирубина крови. Этот феномен имеет также большое психотерапевтическое значение, наглядно демонстрируя больному и его родственникам функциональный характер аномалии.
Синдром Жильбера—Мейленграхта, как упоминалось ранее, впервые выявленный вскоре после перенесенного острого вирусного гепатита, получил название «постгепатитная гипербилирубинемия». Она наблюдается у 4—6 % больных, перенесших острый вирусный гепатит, может сочетаться с хроническим вирусоносительством, хроническим гепатитом вирусной этиологии и поэтому нередко требует подтверждения пункционной биопсией печени. Наличие у больного синдрома Жильбера—Мейленграхта еще не свидетельствует об исключении другой, гораздо более серьезной патологии.
Лечение. В связи с благоприятным во всех отношениях прогнозом лица с синдромом Жильбера— Мейленграхта нуждаются только в постановке точного диагноза, лечении фенобарбиталом или зиксорином в указанных выше дозах в течение 2—4 нед, в интенсивной психотерапии, которая, как правило, приводит к облегчению субъективных жалоб.
Синдром мейленграхта что это
Синонимы синдрома Мейленграхта. Желтуха Meulengracht. Интермиттирующая юношеская желтуха (Meulengracht).
Определение синдрома Мейленграхта. Конституциональная юношеская интермиттирующая гипербилирубинемия, относится к синдромам функциональной гипербилирубинемии.
Автор. Meulengracht Einar — датский терапевт, род. в 1887 г. Синдром был впервые описан в 1939 г.
Симптоматология синдрома Мейленграхта:
1. Субиктеричность кожи и склер различной интенсивности.
2. Гипербилирубинемия (увеличено содержание непрямого билирубина).
3. Отсутствие проявлений гемолиза (дифференциально-диагностический признак).
4. Общая утомляемость, безынициативность. Симптомы усиливаются после недосыпания или употребления алкоголя.
5. Селезенка не увеличена.
6. Количественное содержание уробилиногена в кале и моче нормальное (дифференциально-диагностический признак). Билирубинурия отсутствует.
7. Нормальная морфология крови, нормальная осмотическая резистентность эритроцитов.
8. Частые кишечные расстройства различного характера.
9. Функциональные пробы печени выявляют лишь незначительные изменения.
10. Хороший прогноз.
11. Заболевание проявляется обычно в юношеском возрасте.
Этиология и патогенез синдрома Мейленграхта неизвестны. Встречаются как спорадические, так и семейные случаи заболевания. Функциональная аномалия паренхиматозных клеток печени, при которой недостаточно быстро вырабатывается билирубин? Близкая связь или идентичность с S. Gilbert—Lereboullet?
Дифференциальный диагноз. Приобретенные поражения паренхимы печени. Постгепатический гепатоз. Предцирроз печени. Ослабленные формы. S. Minkowski— Chauffard—Gansslen (см.). S. Dubin—Johnson (см.). S. Rotor (см.).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Публикации в СМИ
Желтуха
Желтуха — симптом различных заболеваний: окрашивание в жёлтый цвет слизистых оболочек, склер и кожи, обусловленное отложением в них жёлчных пигментов.
Классификация • Надпечёночная • Печёночная (печёночноклеточная) • Подпечёночная (холестатическая).
Обмен билирубина • Непрямой билирубин (несвязанный, неконъюгированный) образуется при распаде Hb в клетках ретикуло-эндотелиальной системы (80%) и других гемсодержащих белков (миоглобина, цитохромов и др.) в печени (20%) •• Непрямой билирубин нерастворим в воде, липотропен, почками не выводится, токсичен, в крови связан с альбумином •• Печёночные клетки поглощают непрямой билирубин из крови и конъюгируют его с глюкуроновыми кислотами (с помощью фермента уридиндифосфатглюкуронилтрансферазы [УДФГТ]) с образованием прямого (связанного, конъюгированного) билирубина •• Прямой билирубин водорастворим, не растворяется в жирах, нетоксичен, может выводиться почками (при циркуляции в крови в больших концентрациях) •• Прямой билирубин выводиться с жёлчью •• В кишечнике под воздействием ферментов бактерий прямой билирубин преобразуется в уробилиногены, которые придают характерную окраску калу. Уробилиногены частично всасываются и по воротной вене попадают в печень, где разрушаются гепатоцитами до ди- и трипирролов. Через средние и нижние прямокишечные вены, анастомозирующие с системой нижней полой вены, уробилиногены попадают в системный кровоток и затем выводятся почками •• У здоровых лиц общий билирубин сыворотки крови в основном представлен непрямым билирубином (не более 20 мкмоль/л), прямой билирубин составляет не более 25% от общего, кал окрашен, в моче присутствуют следы уробилина.
ЭТИОЛОГИЯ
• Надпечёночная желтуха обусловлена усиленным гемолизом эритроцитов •• Отравления веществами, вызывающими гемолиз (например, змеиным ядом, сульфаниламидами, мышьяковистым водородом) •• Переливание несовместимой крови •• Крупные гематомы •• Гемолитическая болезнь новорождённых •• Аутоиммунная гемолитическая анемия •• Наследственные гемолитические анемии (микросфероцитарная анемия Минковского–Шоффара, серповидноклеточная анемия, талассемия и т.д.).
• Печёночная желтуха •• Повреждение гепатоцитов: инфекционный, токсический (лекарства, алкоголь) гепатит, цирроз печени •• Низкая активность УДФГТ у новорождённых (транзиторная желтуха новорождённых) •• Печёночная желтуха может быть наследственной ••• Нарушение транспорта билирубина из гепатоцитов в жёлчь (синдром Дубина–Джонсона) ••• Отсутствие УДФГТ — синдром Криглера–Найара I типа ••• Значительная недостаточность (менее 10% от нормы) УДФГТ — синдром Криглера–Найара II типа ••• Недостаточная активность УДФГТ (синдром Жильбера–Мейленграхта).
• Подпечёночная желтуха развивается при наличии препятствия оттоку жёлчи в двенадцатиперстную кишку •• Камни в жёлчных путях •• Рак желчевыводящих путей и рак головки поджелудочной железы •• Паразитарные поражения печени •• Атрезии желчевыводящих путей.
ПАТОГЕНЕЗ • Все виды желтух объединены одним признаком — гипербилирубинемией, от которой зависит яркость окраски кожи: от светло-лимонного оттенка до оранжево-жёлтого и зелёного или оливково-жёлтого цвета •• Пожелтение кожи и склер начинается при концентрации билирубина более 26 ммоль/л •• Пропитывание кожи пигментом требует времени: при экспериментальной перевязке общего жёлчного протока гипербилирубинемия нарастает через 24 ч, но кожа окрашивается лишь 5–8 дней спустя • Существует 4 основных механизма развития желтухи •• Повышение образования непрямого билирубина (гемолиз) •• Нарушение захвата непрямого билирубина гепатоцитами и его транспорта внутри гепатоцита •• Нарушение процесса конъюгации непрямого билирубина в гепатоцитах •• Нарушение экскреции прямого билирубина из гепатоцита в жёлчный капилляр или обструкция на уровне более крупных желчевыводящих путей.
• Гемолиз •• Концентрация непрямого билирубина в сыворотке крови повышена умеренно (обычно в 2–3 раза), т.к. функции печени не нарушены •• Кал окрашен очень интенсивно (образуется много прямого билирубина и он выводится в жёлчь) •• В моче повышена концентрация уробилина (т.к. уробилиноген в большом количестве всасывается через прямокишечные вены и фильтруется в мочу).
• Гепатиты •• В сыворотке крови повышена концентрация непрямого (нарушение захвата, транспорта и конъюгации) и прямого (нарушение экскреции, разрушение гепатоцитов, нарушение оттока вследствие сдавливания жёлчных протоков в портальных трактах воспалительными инфильтратами) билирубина •• В большинстве случаев в большей степени повышена концентрация прямого билирубина (внутрипечёночный холестаз); нарастание концентрации непрямого билирубина указывает на преобладание некроза гепатоцитов •• Кал обычно обесцвечен, но может быть и не изменен •• Моча тёмная за счёт прямого билирубина (фильтруется в мочу) и уробилиногена (не разрушается в печени, поступает в системный кровоток и фильтруется в мочу).
• Холестаз •• В сыворотке крови повышена концентрация прямого билирубина •• Кал обесцвечен •• Моча тёмная (за счёт фильтрации в мочу прямого билирубина), уробилин в моче отсутствует (т.к. прямой билирубина не поступает в кишечник).
• Изолированные нарушения конъюгации или экскреции билирубина характерны для наследственных синдромов.
Патоморфология при холестазе • Жёлчный пигмент в гепатоцитах • «Жёлчные озёра» • Расширение жёлчных канальцев • Признаки повреждения жёлчных протоков • Образование новых жёлчных протоков.
Анамнез • Отягощенный семейный анамнез в отношении анемии, любых проявлений заболеваний печени и желчевыводящий путей • Контакт с больными инфекционным гепатитами, пребывание в эндемичных по гепатитам регионах в течение последних 2 мес, парентеральные вмешательства, введение наркотиков, случайные половые связи в течение последних 6 мес • Работа с гепатотоксичными веществами • Злоупотребление алкоголем • Лечение гепатотоксичными препаратами • Жёлчная колика, желчнокаменная болезнь • Ухудшение общего состояния, уменьшение массы тела.
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ
• Начало заболевания: с продромального периода (синдром интоксикации, тошнота, рвота, диспепсия — при инфекционных гепатитах), после жёлчной колики (при желчнокаменной болезни), постепенное (при опухолях), после инфекции или переохлаждения (при гемолитических анемиях) • Желтуха при гемолизе неяркая, больной скорее бледен, чем желтушен, при обструкции желтуха с зелёным оттенком, при гепатитах — с оранжевым (при холестатических формах — с зелёным).
• Надпечёночная желтуха •• Спленомегалия преобладает над увеличением печени •• Интенсивная окраска кала •• Проявления анемии.
• Печёночная желтуха •• Увеличение и уплотнение печени с начала заболевания •• Возможен кожный зуд •• Селезёнка иногда увеличена •• При тяжёлых формах могут быть проявления геморрагического синдрома, печёночной энцефалопатии •• Кал обесцвечен на высоте заболевания, моча тёмная •• При хроническом гепатите и циррозе печени — внепечёночные знаки (телеангиэктазии, печёночные ладони), признаки портальной гипертензии, асцит.
• Подпечёночная желтуха •• Кожный зуд, как правило, резко выражен •• Жёлчный пузырь увеличенный и безболезненный при опухолях, при желчнокаменной болезни он может не пальпироваться, однако в его проекции обнаруживают болевую точку •• Печень увеличена •• Кал обесцвечен, моча тёмная •• Признаки основного заболевания.
ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ
• ОАК • Функциональные пробы печени • Определение прямого билирубина и уробилина в моче • Протеинограмма • Подсчёт ретикулоцитов, определение осмотической резистентности эритроцитов, исследование мазка крови, проба Кумбса, пункция костного мозга показаны при подозрении на гемолитическую анемию • Маркёры вирусных гепатитов при печёночной желтухе.
• Надпечёночная желтуха •• Концентрация билирубина в сыворотки крови повышена преимущественно за счёт непрямого билирубина •• Другие показатели функциональных проб печени не изменены •• Ретикулоцитоз •• Осмотическая резистентность эритроцитов может быть снижена •• Возможные изменения формы и размеров эритроцитов •• Признаки раздражения костного мозга.
• Печёночная желтуха •• Концентрация билирубина в сыворотке крови повышена преимущественно за счёт прямого билирубина •• Активность АЛТ в сыворотке крови значительно повышена при остром гепатите, незначительно или умеренно — при хроническом •• При холестатических формах острого гепатита повышены концентрации холестерина, -глутамил транспептидазы, ЩФ •• При тяжёлых формах острого гепатита, циррозе печени содержание альбумина, протромбиновый индекс, результаты сулемовой пробы снижены •• Концентрация иммуноглобулинов и результаты тимоловой пробы могут быть повышены.
ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ • УЗИ, КТ печени, желчевыводящих путей, поджелудочной железы позволяет диагностировать механическую желтуху, а также выявить пустой жёлчный пузырь (механические препятствия отсутствуют) при холестатической форме острого вирусного гепатита • Обзорная рентгенография грудной клетки позволяет выявить опухоли и их метастазы • При ФЭГДС можно оценить состояние большого дуоденального сосочка и возможность оттока жёлчи через него • Эндоскопическая ретроградная холангиопанкреатография или чрескожная чреспечёночная холангиография показаны при сомнительных результатах УЗИ в случаях, когда предполагается блокада внепечёночных жёлчных путей.
ЛЕЧЕНИЕ определяется этиологией заболевания, вызвавшего желтуху — см. Анемия гемолитическая, Анемии гемолитические аутоиммунные, Анемия серповидноклеточная, Гепатит вирусный острый, Гепатит вирусный хронический, Цирроз печени, Болезнь желчнокаменная.
МКБ-10 • P58 Неонатальная желтуха, обусловленная чрезмерным гемолизом • P59 Неонатальная желтуха, обусловленная другими и неуточнёнными причинами • D58 Другие наследственные гемолитические анемии • D59 Приобретённая гемолитическая анемия • A27.0 Лептоспироз желтушно-геморрагический •• E80 Нарушения обмена порфирина и билирубина • P55 Гемолитическая болезнь плода и новорождённого • B15 Острый гепатит A • B16 Острый гепатит B • B17 Другие острые вирусные гепатиты • B18 Хронический вирусный гепатит • B19 Вирусный гепатит неуточнённый
ПРИЛОЖЕНИЯ
Желтуха новорождённых семейная — транзиторная наследственная ( r ) форма гипербилирубинемии, начинающаяся с желтухи через 4 дня после рождения и развивающаяся из-за транзиторного дефекта глюкуронилтрансферазы, связанного с наличием ингибиторов его активности в крови матери; может приводить к билирубиновой энцефалопатии и церебральным параличам. Лечение: своевременные заменные переливания крови и фототерапия. Синонимы: негемолитическая транзиторная желтуха новорождённых, Люцея–Дрисколла синдром, Люцея негемолитическая желтуха. МКБ-10. P59 Неонатальная желтуха, обусловленная другими и неуточнёнными причинами.
Желтуха при кормлении грудью (желтуха от материнского молока) — спонтанно преходящая гипербилирубинемия неизвестной этиологии у здоровых детей в неонатальном периоде. Может быть ранней (появляется в течение 3–4 сут после рождения) или поздней (в течение 4–5 дней после рождения) с максимумом проявлений на 10–15 сут. Максимальная концентрация билирубина может достичь 20–30 мг% (340–510 мкмоль/л). Случаев развития билирубиновой энцефалопатии не описано. Диагностический тест: временное прекращение кормления грудью на 24–48 ч. Лечение: фототерапия, фенобарбитал, адсорбенты билирубина. МКБ-10. P59 Неонатальная желтуха, обусловленная другими и неуточнёнными причинами.
Жильбера синдром (#143500, дефекты гена УДФГТ UGT1A1, 1q21 q23, Â ) — доброкачественная неконъюгированная гипербилирубинемия умеренной выраженности. Распространённость — 5–7%, синдром чаще развивается у лиц мужского пола в юношеском возрасте • В сыворотке крови периодически повышается концентрация непрямого билирубина до 17–85 мкмоль/л. Желтуха непостоянная, может появляться или усиливаться после инфекций, голодания и уменьшаться после приёма фенобарбитала (пробы с фенобарбиталом и голоданием используют в диагностике). Функция печени не нарушена, гистологическая картина не изменена. Прогноз благоприятный, лечения не требуется. Синонимы: синдром Жильбера–Мейленграхта, Мейленграхта желтуха, гипербилирубинемия врождённая, гипербилирубинемия конституциональная, Жильбера–Лербуйе синдром. МКБ-10. E80.4 Синдром Жильбера
Криглера–Найяра синдром (тип I, 218800, r ; тип II, 143500, Â ) — редкое наследственное нарушение, связанное с недостаточностью УДФГТ и проявляющееся неконъюгированной гипербилирубинемией.
Сокращения: УДФГТ — уридиндифосфатглюкуронилтрансферазы. Синонимы: желтуха врождённая негемолитическая I типа, гипербилирубинемия негемолитическая с ядерной желтухой. МКБ-10. E80.5 Синдром Криглера–Найара.
Дубина–Джонсона синдром (*237500, дефект гена канальцевого транспортёра органических анионов CMOAT, 10q24 [*601107], r ) — наследственный пигментный гепатоз, обусловленный нарушением транспорта билирубина из гепатоцитов в жёлчь вследствие мутации гена белка, ответственного за гепатобилиарный перенос различных органических анионов; клинически проявляется желтухой с умеренным увеличением содержания в крови прямого билирубина и появлением его в моче; при биопсии печени в гепатоцитах обнаруживают тёмный, буро-оранжевый пигмент (липохром). Лечение: уменьшение билирубинемии фенобарбиталом. Синонимы: Дубина–Джонсона желтуха, желтуха негемолитическая конституциональная с липохромным гепатозом, конъюгационная гипербилирубинемия типа II. МКБ-10. E80.6 Другие нарушения обмена билирубина.
Ротора синдром (*237450, конъюгированная гипербилирубинемия типа I, r ) клинически сходен с синдромом Дубина–Джонсона; в отличие от последнего, при синдроме Ротора отсутствует накопление патологического пигмента в клетках печени, пероральная холецистография часто нормальна, отмечают увеличение экскреции с мочой копропорфирина. МКБ-10. E80.6 Другие нарушения обмена билирубина.
Холестазы редкие • Холестаз с жёлчными камнями, атаксией и нарушением зрения (214980, r ). Клинически: врождённый холестаз, жёлчные конкременты, мозжечковая атаксия, двусторонний птоз, повреждения сетчатки, атрофия зрительного нерва, камптодактилия, желтуха, пруриго. Лабораторно: гигантоклеточный гепатит по результатам биопсии печени • Холестаз внутрипечёночный с нарушением метаболизма тригидроксикопростановой кислоты (*214950, r ). Клинически: врождённая желтуха, внутрипечёночный холестаз, недостаточность жёлчного протока. Лабораторно: отсутствие жёлчных кислот в жёлчи, обнаружение тригидроксипростановой кислоты в жёлчи. Синоним: дефект аллигатора. Примечание. Обычно жёлчные кислоты синтезируются в печени путём гидрогенизации и гидроксилирования стероидного ядра холестерина с окислением боковых цепей. У некоторых низших позвоночных боковые цепи окисляются без гидроксилирования (у аллигаторов тригидроксикопростановая кислота — главный компонент жёлчи) • Холестаз прогрессирующий внутрипечёночный 2 типа (*601847, 2q24, дефект гена PFIC2, r ) — форма тяжёлой холестатической болезни печени; проявляется в грудном возрасте интермиттирующей желтухой и холестазом, быстро прогрессирует к терминальной стадии печёночной недостаточности и смерти в детстве. Клинически: прогрессирующий семейный внутрипечёночный холестаз, перемежающаяся желтуха.