Лечение больных синдромом Гийена-Барре
Острая воспалительная демиелинизирующая полирадикулоневропатия или синдром Гийена-Барре (СГБ) – это аутоиммунная полинейропатия, характеризующаяся быстро развивающимися (менее чем за 4 недели) двигательными нарушениями в конечностях и (или) поражением черепных нервов в сочетании с белково-клеточной диссоциацией в цереброспинальной жидкости.
Частота заболеваемости СГБ в мире составляет 0,6-2,4 случая на 100 тыс. населения [1,2,3]. Согласно данным, представленными Супоневой Н.А. и соавт. (2014), в России ежегодно СГБ заболевают около 2700 человек [4].
В зависимости от начала аутоиммунного процесса выделяют четыре клинических вариантов СГБ [2,5,6,7]:
1. Острая воспалительная демиелинизирующая полиневропатия (ОВДП) (70-80% случаев) считается классической формой СГБ.
2. Острая моторная аксональная невропатия (ОМАН) (10-15%) характеризуется изолированным поражением двигательных волокон.
3. Острая моторно-сенсорная аксональная невропатия (ОМСАН) (5%) проявляется в виде поражения двигательных и чувствительных волокон.
4. Синдром Миллера-Фишера (не превышает 3%) характеризуется офтальмоплегией, мозжечковой атаксией при слабовыраженных парезах.
В двух трети случаев развитию СГБ предшествует вирусная или кишечная инфекция [4]. В качестве инфекционных агентов могут выступать такие возбудители, как Campylobacter jejuni, Mycoplasma pneumonia, цитомегаловирус, вирус Эпштейна-Барр и вирус гриппа [3,8].
Инфекционные агенты являются пусковым механизмом, который приводит к развитию аутоиммунного поражения периферической нервной системы. В настоящее время доказано, что в основе патогенеза СГБ лежит механизм молекулярной мимикрии, которая приводит к продукции аутоантител к антигенам периферической нервной системы [7,9]. Одним из доказательств участия в воспалении инфекционных агентов является обнаружение у больных высокого титра антител к ганглиозидам GM1, GD1a, GD1b и GQ1b на фоне возросшего титра антител к предполагаемому возбудителю [9,11,13].
Клиническая картина в развернутой стадии СГБ, обычно складывается из двигательных, чувствительных и вегетативных нарушений; сухожильной гипо- или арефлексии. Наиболее часто встречаются двигательные расстройства, характеризующиеся периферическими, преимущественно дистальными парезами с мышечной гипотонией и угасанием сухожильных рефлексов, Возможно развитие диффузной спонтанной (симметричной, двусторонней) миалгии до проявления двигательных расстройств. Примерно у 25% больных в результате дальнейшего прогрессирования заболевания развивается парез диафрагмы и дыхательной мускулатуры, что приводит к дыхательной недостаточности [1,8].
Плазмаферез (ПФ) и внутривенное введение иммуноглобулина класса G (IgG) являются эффективным методом лечения СГБ в течение первых недель заболевания [1,5].
ПФ применяется у больных СГБ с 1985 года. Согласно рекомендациям Американского Общества Афереза (2010) целью ПФ является удаление 200-250 мл/кг плазмы в течение 7-14 дней. Замещение удаляемого объёма плазмы производится 5% альбумином. Показаниями для проведения ПФ является нарастающая неврологическая симптоматика, требующая искусственной вентиляции лёгких, неспособность пройти более 5 м с опорой или поддержкой, или неспособность встать и пройти 5 м самостоятельно в соответствии с Североамериканской шкалой тяжести двигательного дефицита (САШ) (табл. 1) [12,13,14].
Североамериканская шкала тяжести двигательного дефицита
Минимальные двигательные расстройства
Способность проходить 5 м без поддержки (опоры)
Способность проходить 5 м с поддержкой (опорой)
Невозможность проходить 5 м с поддержкой или опорой (прикованность к постели или инвалидной коляски)
Необходимость проведения ИВЛ
Внутривенное введение высоких доз IgG было признано эффективным методом лечения СГБ, способным существенно уменьшать продолжительность и тяжесть заболевания [14]. Для лечения СГБ IgG используются в дозе 0,4 г/кг в течение 2-5 суток. Американская Неврологическая Академия (2003) рекомендовала применение IgG у больных с продолжительностью заболевания не превышающей 2 недели [15].
В настоящее время в нашем стационаре накоплен опыт лечения больных СГБ.
Целью исследования является изучение клинической эффективности патогенетической терапии у больных СГБ.
Материалы и методы
В исследование был включён 21 больной СГБ (12 мужчин и 9 женщин). Возраст больных колебался от 19 до 77 лет. Средний возраст всех больных СГБ составлял 53,5±3,74 года.
Больные по этиологической причине СГБ распределились следующим образом: «острая респираторная вирусная инфекция» – 71,4%, «кишечная инфекция» – 23,8% и не установленная этиологическая причина – 4,8%.
Распределение больных по формам СГБ и степени тяжести двигательного дефицита представлено в таблице 2.
Распределение больных синдромом Гийена-Барре по форме заболевания, времени года.
Примечание: СГБ – синдром Гийена-Барре; ОВДП – острая воспалительная демиелинизирующая полиневропатия; ОМАН – острая моторная аксональная невропатия; ОМСАН – острая моторно-сенсорная аксональная невропатия.
Всем больным, поступавшим в стационар, проводили следующие виды терапии (табл. 3).
Распределение больных синдромом Гийена-Барре в зависимости
Процент от общего количества больных
Примечание: ПФ – плазмаферез; IgG – иммуноглобулин класса G.
1. ПФ проводился на сепараторе клеток крови AS-204 (Fresenius, Германия) с непрерывно-поточным разделением крови на клеточные элементы и плазму. Объём удаляемой плазмы за курс ПФ строился из расчёта 200 мл удаляемой плазмы на 1 кг веса больного, замещение удаляемого объёма плазмы проводилось растворами кристаллоидов, коллоидов и 10% или 20% альбумина. Протокол терапии состоял из 4-6 сеансов ПФ, в течение 7-12 суток. Антикоагуляцию осуществляли постоянной инфузией гепарина в экстракорпоральный контур в дозе 5 ед/кг/час.
Для обеспечения сосудистого доступа во время сеансов ПФ катетеризировали одну из центральных вен (подключичную или внутреннюю ярёмную вену). Для адекватного кровотока использовали двухпросветный рентгеноконтрастный катетер 9 Fr, установленный по методу Сельдингера.
2. Внутривенное введение иммуноглобулина класса G (IgG) проводилось из расчёта 0,4 г на 1 кг веса больного в течение 5 суток.
Больным, поступившим в стационар, проводилось комплексное обследование. Включавшее в себя сбор анамнеза, общий осмотр, оценка неврологического статуса и определение степени тяжести двигательного дефицита по Североамериканской шкале тяжести двигательного дефицита (САШ) (табл. 1), лабораторные исследования, применение методов нейровизуализации, выполнение люмбальной пункции и электронейромиографии.
Эффективность терапии оценивалась по динамике изменения неврологической симптоматики и изменению степени тяжести двигательного дефицита по САШ.
Результаты и их обсуждение
Срок госпитализации в стационар пролеченных больных от момента появления симптомов заболевания составил 10,6±2,36 суток. У всех больных в клинической картине наблюдался периферический парез различной степени выраженности, снижение или отсутствие сухожильных рефлексов, онемение в конечностях и миалгии. Электронейромиография выполнялась 47,6% больным. В стационаре преобладали больные с тяжёлой степенью двигательного дефицита по САШ (табл. 4).
Распределение больных синдромом Гийена-Барре по степени тяжести двигательного дефицита в баллах, САШ
Степень тяжести двигательного дефицита, балл
Процент от общего количества больных
СГБ является одним из самых частых причин острых периферических параличей в мире. Как видно из таблицы 2 набольшее число случаев СГБ регистрировалось в зимний и весенний периоды года. В нашем исследовании основным пусковым фактором заболевания являлась острая респираторная вирусная инфекция, которая составила 71,4% от всех этиологических причин, которые предшествовали развитию СГБ. Существенных различий в половой структуре не было, количество мужчин и женщин, заболевших СГБ, было практически одинаково, что соответствует результатам, полученным Супоневой Н.А. и соавт. (2014) [4].
У 23,8% больных отмечались бульбарные расстройства и у 14,3% больных в связи с тяжёлой дыхательной недостаточностью, проводилась искусственная вентиляция лёгких, продолжительностью 19,7±4,58 суток.
По результатам лабораторных методов диагностики белково-клеточная диссоциация ликвора отмечалась у 57,1% больных.
Лечение больных с использованием указанных выше методов терапии начиналось на 2,7±0,43 сутки от момента госпитализации и постановки окончательного диагноза. На фоне проводимой терапии регресс неврологической симптоматики и изменение степени тяжести двигательного дефицита по САШ регистрировали у 71,4% больных. В двух случаях удалось остановить прогрессирование дыхательной недостаточности и необходимость в искусственной вентиляции лёгких. У 19,0% больных после проведенной терапии достигнут эффект «плато», неврологический дефицит остался на прежнем уровне без ухудшения состояния.
Время пребывания больных в стационаре составило 30,8±3,87 суток.
Заключение.
В настоящее время патогенетической терапией СГБ считается ПФ и внутривенное введение IgG. Эффективность данных методов доказана многочисленными рандомизированными исследованиями [1,13,15]. Как видно из таблицы 3 основным методом лечения СГБ являлся ПФ, который применялся у 95,2% больных, как монотерапия, так и в сочетании с внутривенным введением IgG. Высокая частота применения ПФ связана с возможностью быстрого начала лечения больных СГБ по сравнению с IgG. Для эффективного лечения препаратами IgG необходимо чтобы концентрация IgG превышала 90% [1]. Данное условие не всегда можно выполнить в короткий период времени. Это становиться особенно актуальным у больных с тяжёлой и крайне тяжёлой стадиями заболевания, когда существует реальная угроза развития дыхательной недостаточности или больной уже находится на искусственной вентиляции лёгких. Сочетание ПФ и IgG у одного из больных было связано с рефрактерным течением ОВДП.
Таким образом, подводя итоги можно отметить, что патогенетическая терапия с использованием ПФ, является эффективным методом лечения больных СГБ, позволяющая купировать прогрессирование периферических парезов и предупредить развитие жизнеугрожающих осложнений. Полученные нами положительные результаты, сопоставимы с литературными данными [5,7,13,15]. Достигнутые результаты лечения больных СГБ на наш взгляд связаны с тем, что нам удалось максимально сократить сроки начала патогенетической терапии, в первую очередь ПФ, от момента поступления больного в стационар и постановки диагноза до начала лечения, тем самым уменьшить прогрессирование неврологической симптоматики, риска присоединение гнойно-септических осложнений, прогрессирования дыхательной недостаточности и сроков проведения ИВЛ. В совокупности это позволило уменьшить сроки госпитализации.
Список литературы
Автор статьи:
Кутепов Дмитрий Евгеньевич
Синдром Швахмана-Даймонда
Синдром Швахмана-Даймонда – это генетическая патология, проявляющаяся секреторной недостаточностью поджелудочной железы, костномозговыми нарушениями и серьезными гематологическими изменениями. Первые симптомы (диарея, метеоризм, снижение аппетита, дистрофия, деформация скелета, анемия и т. п.) регистрируются на 5-6 месяце во время введения прикорма. Основные диагностические мероприятия: биохимический и общий анализ крови и кала, гормональные исследования, УЗИ, КТ и МРТ органов брюшной полости, рентгенография скелета. Лечение направлено на устранение клинических признаков и поддержание жизнедеятельности.
Общие сведения
Синдром Швахмана-Даймонда – редкое генетическое заболевание, для которого характерны нарушение работы поджелудочной железы и дисфункция костного мозга. Болезнь проявляется всесторонней задержкой развития (умственного, психического и физического), отмечена повышенная восприимчивость к инфекциям. Распространенность заболевания составляет 1:50 000 рожденных детей. Синдром несколько чаще встречается у мальчиков. Прогноз крайне неблагоприятный, так как большинство пациентов не доживают до 7 лет.
Впервые патология была описана Bodian и Sheldon в 1964 году у пациентов с врожденной гипоплазией поджелудочной железы, задержкой роста и панцитопенией. В том же году Швахмоном и Даймондом была детально изучена экзокринная панкреатическая недостаточность и дисфункция костного мозга при данном заболевании. Многообразие проявлений синдрома требует согласованного междисциплинарного подхода к лечению патологии с участием специалистов в области гастроэнтерологии, генетики, педиатрии.
Причины
Причиной развития синдрома Швахмана-Даймонда является генетическая аномалия. Патология вызвана мутацией одного из участков 7 хромосомы (ген SBDS), она наследуется по аутосомно-рецессивному типу, то есть оба родителя должны передать дефектный ген своему ребенку. Регистрируются и спорадические случаи синдрома Швахмана-Даймонда – в их этиологии важную роль отводят воздействию вирусов паротита и Коксаки на ткани эмбриона. Клинические признаки начинают появляться на 5-6 месяц после рождения.
Хотя точная функция гена SBDS не определена, его мутация вызывает задержку развития; жировое перерождение ткани поджелудочной железы; гипоплазию костного мозга, которая приводит к серьезным гематологическим изменениям.
Симптомы
Клинические признаки синдрома Швахмана-Даймонда появляются после начала введения прикорма (5-6 месяцев). Первый симптом патологии – диарея, а точнее, стеаторея, для которой характерно значительное увеличение доли жира в каловых массах. На фоне нарушения стула снижается аппетит, появляется метеоризм. Эти признаки обусловлены недостаточностью секреторной функции поджелудочной железы. Помимо этого, выявляются и другие эндокринные нарушения, результатом которых является развитие субнанизма – низкорослости. Постепенно развивается дистрофия костной ткани, задерживается физическое и психическое развитие ребенка. У большинства пациентов регистрируется деформация костей, сопровождающаяся беспричинными переломами.
С первого дня жизни ребенка определяется измененная картина крови: снижается количество нейтрофилов (нейтропения), резко сокращается число эритроцитов (анемия) и тромбоцитов (тромбоцитопения), все это сочетается с геморрагическим синдромом (повышенная кровоточивость на фоне нарушения свертываемости). Пациенты подвержены развитию инфекционных заболеваний различных систем организма (органов дыхания, мочевыделительной системы, кожи и пр.).
При легкой форме симптомы, характерные для заболевания, не ярко выражены, при адекватной терапии такие пациенты доживают до 20 лет. При тяжелой форме клинические признаки рано появляются и быстро прогрессируют, любые терапевтические мероприятия не дают положительного эффекта, эти больные погибают очень рано.
Диагностика
Диагностика синдрома Швахмана-Даймонда не представляет трудностей, заподозрить наличие патологии может педиатр при проведении профилактического осмотра и появлении характерных симптомов. Врач тщательно собирает анамнез, выявляет хронические заболевания, а также случаи возникновения синдрома у ближайших родственников. Так как первые признаки связаны с диспепсическими нарушениями, то патологию может заподозрить и гастроэнтеролог.
Чтобы поставить окончательный диагноз, необходимо провести инструментальные и лабораторные методы обследования: анализ кала и крови, гормональные исследования, КТ, МРТ, УЗИ органов брюшной полости, рентгенографию скелета.
КТ, МРТ, УЗИ органов брюшной полости выявляют изменение ткани поджелудочной железы, эти исследования проводят также для исключения других болезней пищеварительной системы. Рентгенография костей определяет степень деформации скелета. Всем пациентам назначается консультация невролога, генетика с проведением молекулярно-генетического анализа.
Лечение синдрома Швахмана-Даймонда
Лечение синдрома Швахмана-Даймонда направлено на устранение неблагоприятных симптомов и поддержание жизненно важных функций. Всем пациентам прописывают строгую диету: ограничивают жиры, повышают содержание белков. Обязательна заместительная терапия, восполняющая недостающие ферменты поджелудочной железы. При появлении инфекционных заболеваний выписывают антибактериальные препараты. Также необходимо восстановить показатели картины крови; анемия успешно поддается терапии, другие изменения трудно корректируются. Если развивается тяжелая форма патологии и серьезные гематологические нарушения, проводят химио- и лучевую терапию, трансплантацию костного мозга.
Прогноз
Прогноз синдрома Швахмана-Даймонда крайне неблагоприятный. Согласно статистике, пациенты умирают в 7-10 лет, очень редко они доживают до 20 лет. Это связано с сильным снижением иммунитета и развитием серьезных инфекционных заболеваний. В редких случаях характер течения патологии меняется в сторону улучшения, как правило, постепенно уменьшается секреторная недостаточность, но при этом гематологические нарушения не восстанавливаются.
Синдром Шегрена – что это такое? Причины, симптомы и лечение у опытных врачей медицинской Клиники МЕДСИ
Оглавление
Синдром Шегрена – аутоиммунное системное поражение соединительной ткани. Патология отличается тем, что в нее вовлечены железы внешней секреции (преимущественно слезные и слюнные). Вследствие развития заболевания появляется выраженная сухость кожи, носоглотки, глаз, рта, трахеи и влагалища. Также сокращается выработка пищеварительных ферментов. Патология может развиваться как самостоятельная или сопровождать склеродермию, дерматомиозит и другие заболевания. Лечение симптома Шегрена следует начинать после обнаружения первых же признаков.
Патоморфология
На раннем этапе в процесс вовлекаются мелкие протоки желез. При развитии заболевания железистая ткань атрофируется и замещается соединительной. Это приводит к нарушению функций пораженного органа. Нередко даже при отсутствии других выраженных симптомов синдрома Шегрена у пациентов отмечаются признаки воспаления слюнных желез.
Причины развития
Причины возникновения патологии в настоящий момент до конца не установлены.
Наиболее вероятной считают теорию о патологической реакции иммунной системы, которая развивается в ответ на повреждение клеток ретровирусом (герпесом, ВИЧ и др.). Как вирусы, так и клетки эпителия, измененные под их воздействием, воспринимаются иммунной системой человека как чужеродные. Иммунная система защищает организм и вырабатывает антитела. Это и приводит к разрушению тканей железы. Нередко синдром Шегрена передается по наследству, встречается у родителей и детей, у близнецов.
Спровоцировать развитие патологии могут следующие факторы (нередко их комбинации):
Симптомы синдрома Шегрена
Симптомы синдрома Шегрена во много зависят от причин заболевания, но всегда требуют устранения (лечения), так как существенно снижают уровень качества жизни пациента.
К основным железистым признакам относят:
К внежелезистым проявлениям патологии относят:
Нередко пациенты жалуются на повышенную чувствительность к ряду медикаментозных препаратов (нестероидным противовоспалительным средствам, антибиотикам и др.).
Если у вас появилась сыпь на теле, повысилась температура, пересыхают слизистые или обнаруживаются другие симптомы, и вы не знаете, что это, но хотите начать лечение, следует обратиться к специалисту: только он может провести диагностику и выявить синдром Шегрена или другую патологию.
Диагностика
Такие симптомы, как жжение и сухость глаз, например, не всегда свидетельствуют о синдроме Шегрена, но становятся причиной обращения к врачу с целью профилактики и лечения. Профессионалу очень важно точно распознать заболевание.
Диагностировать синдром Шегрена можно при наличии воспалительного процесса. Но в некоторых случаях воспаление провоцируется другими патологиями (например, сахарным диабетом). Для этого заболевания также характерно снижение секреции слюны. По этой причине диагностика должна быть максимально точной.
Наиболее информативным методом является биопсия слюнных и слезных желез с последующей гистологией полученного материала. Она проводится быстро и не доставляет пациентам выраженного дискомфорта. Фрагменты слизистых оболочек исследуются под микроскопом. Благодаря этому специалистам удается зафиксировать поражение желез.
Осложнения
К основным осложнениям синдрома Шегрена относят:
Патология прогрессирует как без лечения, так и в том случае, если терапия проводится неправильно. Именно поэтому следует обращаться только к высококвалифицированным врачам, располагающим опытом работы с пациентами с синдромом Шегрена.
Лечение заболевания
Основными задачами в терапии синдрома Шегрена являются снятие воспаления пораженных органов и устранение симптомов слизистых оболочек.
Для устранения воспалительного процесса назначаются:
В ходе подготовки к лечению пациентам проводят плазмаферез, позволяющий очистить кровь.
Для профилактики сухости конъюнктивы назначают препараты искусственной слезы и мази. Уход за полостью рта заключается в тщательном полоскании после каждого приема пищи.
Важно! Лечение синдрома Шегрена всегда проводится только под контролем врача-ревматолога.
Прогноз
Синдром Шегрена опасен тем, что может приводить к повреждению жизненно важных органов, постепенно прогрессировать. Бывают и случаи длительных ремиссий, когда патология никак не проявляет себя и больному кажется, что он полностью излечился, но болезнь внезапно возвращается. Одним пациентам помогает только симптоматическое лечение, другие долгое время борются с постоянным дискомфортом. Качество жизни многих больных существенно снижается. Пациенты страдают от суставных болей, сухости слизистых, упадка сил.
Важно! Пациенты с синдромом Шегрена подвержены высокому риску неходжкинской лимфомы. У некоторых больных развиваются другие онкологические заболевания, которые могут стать причиной не только снижения качества жизни, но и смерти.
При правильном и комплексном лечении пациенты могут рассчитывать на длительную и стойкую ремиссию. Но терапия должна быть комплексной и начаться как можно раньше – после обнаружения первых же признаков патологии.
Преимущества лечения синдрома Шегрена в МЕДСИ
Если вы хотите записаться на прием к ревматологу, позвоните
Что такое синдром Ашермана? Причины возникновения, диагностику и методы лечения разберем в статье доктора Дурасов В. В., гинеколога со стажем в 33 года.
Определение болезни. Причины заболевания
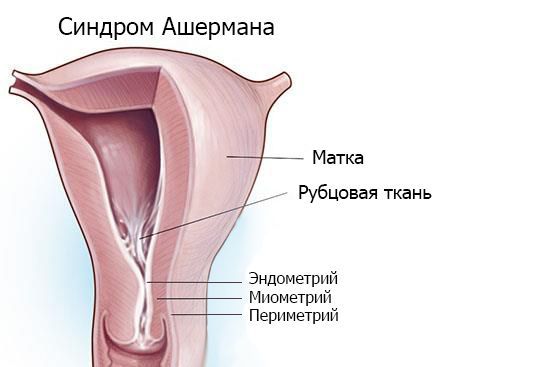
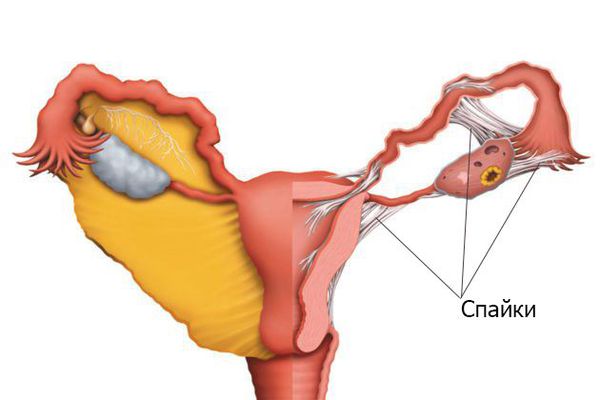
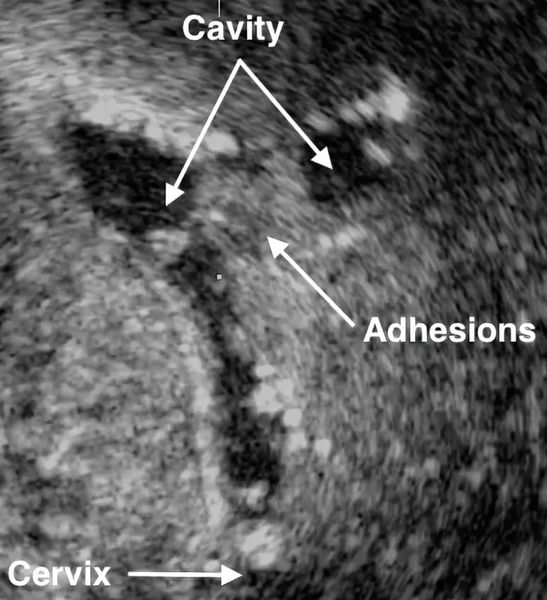
Синдром Ашермана — это заболевание, при котором происходит сращение стенок матки между собой и возникают внутриматочные спайки (синехии).
Синдром Ашермана иногда встречается после наложения шва Линча (процедура для остановки послеродового кровотечения) и после эмболизации маточных артерий (операции по искусственной закупорке сосудов). К редким причинам относят воспаление половых органов при использовании внутриматочной спирали, генитальном туберкулёзе и шистоматозе (токсико-аллергическом заболевании, вызванном гельминтами).
Симптомы синдрома Ашермана
При патологии кровь скапливается главным образом не в матке (поскольку там нет свободного пространства из-за сращения), а в маточных трубах. Всасывание менструальной крови может приводить к повышению температуры до субфебрильных величин (чуть больше 37 ° ).
Патогенез синдрома Ашермана
Таким образом, сращения можно обнаружить на пятый день после вмешательства. Следует отметить, что фибриновая плёнка появляется после травмы у всех пациентов — это защитная реакция организма для ограничения повреждённого участка. У многих женщин к пятому дню плёнка рассасывается, и они выздоравливают, но у части запускается процесс образования спаек.
Формирование спаек зависит от степени травмы, состояния иммунной системы, врождённых особенностей и других факторов, многие из которых непонятны до сих пор. Развитию патологии способствуют:
Классификация и стадии развития синдрома Ашермана
Существует несколько классификаций синдрома Ашермана. Одна из самых простых и удобных — классификация по March (2011), который разделял внутриматочные сращения на 3 группы:
| Степень | Распространённость внутриматочных спаек |
|---|---|
| 1 | — тонкие и/или плоскостные спайки в устьях маточных труб, которые легко разрушаются тубусом гистероскопа; |
| 2а | — единичные плотные сращения соединяют противоположные зоны полости матки; — устья маточных труб визуализируются; — спайки не могут быть разделены тубусом гистероскопа. |
| 2б | — полное заращение внутреннего зева, при этом верхняя часть полости матки выглядит нормально; |
| 3 | — множественные плотные сращения соединяют противоположные зоны полости матки; — устье одной маточной трубы полностью заращено; |
| 4 | — выраженные плотные сращения с частичным заращением полости матки и устьев обеих маточных труб; |
| 5а | -выраженное рубцевание и разрастание или замещение плотной соединительной тканью внутреннего слоя матки в сочетании со спайками 1 или 2 степени; — аменорея или выраженная гипоменорея; |
| 5б | — выраженное рубцевание и фиброз эндометрия в комбинации со спайками 3 или 4 степени; — аменорея. |
| Степень вовлечения полости матки | Менее 1/3 – 1 балл | 1/3-2/3 – 2 балла | 2/3 – 4 балла |
|---|---|---|---|
| Тип спаек | Нежные – 1 балл | Нежные и плотные – 2 балла | Плотные – 4 балла |
| Нарушение менструаций | Норма – 0 баллов | Гипоменоррея – 2 балла | Аменорея – 4 балла |
Суммируя баллы, выделяют 3 стадии:
Осложнения синдрома Ашермана
Заболевание может вызывать следующие осложнения:
2. Циклические ежемесячные боли. Возникают при заращивании внутреннего зева и нижней трети полости матки.
5. Гипоменструальный синдром (скудные менструации — 1-2 дня, меньше 25 мл, а порой несколько дней в виде «мазни»). Возникает при частичном заращении полости матки.
Диагностика синдрома Ашермана
Основные методы диагностики:
Лечение синдрома Ашермана
Операция показана при бесплодии, невынашивании беременности и циклические болях, возникающих из-за затруднения оттока менструальной крови. В последнем случае цель операции состоит в удалении жидкого содержимого из полости матки.
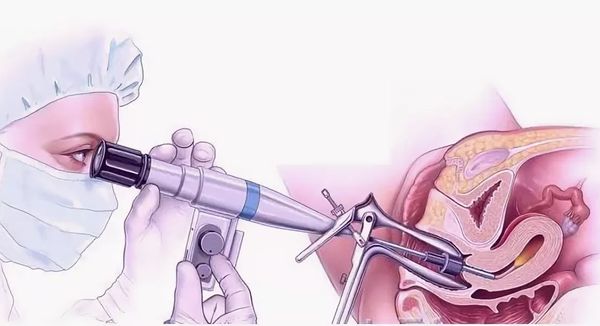
Первые попытки лечить синдром Ашермана заключались в проведении лапаротомии (операции, которая производится путем рассечения передней брюшной стенки скальпелем), утеротомии ( рассечении стенки матки) и пальцевом разрушении спаек. Данные методики имеют лишь историческое значение, поскольку появление гистероскопии значительно улучшило результаты терапии.
Перед операцией, как правило, проводят профилактическое лечение антибиотиками широкого спектра действия. Цель операции — полностью восстановить полость матки. К сожалению, при обширном поражении часто невозможно обнаружить устья маточных труб и найти правильное направление для рассечения сращений. Тогда задача состоит в создании объёма полости матки, достаточного для применения методов вспомогательной репродукции.
Важные аспекты хирургического вмешательства:
Если операция прошла удачно и пациентка чувствует себя хорошо, то уже вечером она может быть выписана. Если процедура была сложной или потребовалось проведение лапароскопии, придётся провести ночь в стационаре.
Прогноз. Профилактика
Прогноз не всегда благоприятен, поэтому особое внимание следует обратить на профилактические меры. Их можно разделить на две группы:
1. Методы первичной профилактики развития спаек в полости матки:
2. Вторичная профилактика — комплекс мер, направленных на снижение риска повторного появления спаек в полости матки после их рассечения: