Тромбоэмболия легочной артерии
Общая информация
Краткое описание
ТЭЛА — окклюзия ствола или основных ветвей легочной артерии частичками тромба, сформировавшимися в венах большого круга кровообращения или правых камерах сердца и занесенными в легочную артерию с током крови. [3]
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
| Риск ранней смертности при ТЭЛА | Маркеры риска | Стратегия лечения | |||
| Клинические (шок или гипотония) | Дисфункция правого желудочка | ||||
| Невысокий | Промежуточный | — | + | + | Госпитализация |
| + | — | ||||
| — | + | ||||
| Низкий | — | — | — | Ранняя выписка или лечение на дому | |
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
• рентгенография органов грудной клетки (прямая и боковая проекции).
• определение количественного Д-димера в плазме крови.
Клиника ТЭЛА включает широкий диапазон состояний: от почти бессимптомного течения до внезапной смерти. В качестве классических вариантов течения заболевания в клинике ТЭЛА выделяют пять клинических синдромов.
• боль в правом подреберье.
Повышение уровня D-димера возможно также при остром инфаркте миокарда, септическом состоянии, при оперативном вмешательстве, злокачественном новообразовании и системных заболеваниях. В целях стратификации риска тяжести течения необходимо определением тропонина и proBNP.
Инструментальные исследования
Однодетекторная спиральная компьютерная томография имеет чувствительность 70 % и специфичность 90 %, а мультидетекторная спиральная компьютерная томография —чувствительность 83 % и специфичность 96 %.
С сердечно-легочной патологией в анамнезе: чувствительность — 80 %, специфичность —21 %.
Вентиляционно-перфузионная сцинтиграфия легких — точный метод исключения ТЭЛА. При внутривенном введении микросфер альбумина, меченных 99mTc, и вдыхании ксенона-133 или аэрозоля с 99mTc определяется дефект перфузии и проводится сравнение с наличием дефекта вентиляции.
Позитивный результат вентиляционно-перфузионной сцинтиграфии легких подтверждает ТЭЛА, однако требует дополнительных методов исследования при низкой клинической вероятности.
− Отсутствие или задержка венозной фазы контрастирования.
Рисунок 1. Алгоритм диагностики ТЭЛА невысокой степени риска смерти
ТЭЛА – современная классификация, диагностика, прогноз, лечение и профилактика рецидивов
Название тромбоэмболия состоит из двух слов. Эмболия – это закупорка сосуда пузырьком воздуха, клеточными элементами и т. д. Таким образом, тромбоэмболия означает закупорку сосуда именно тромбом.
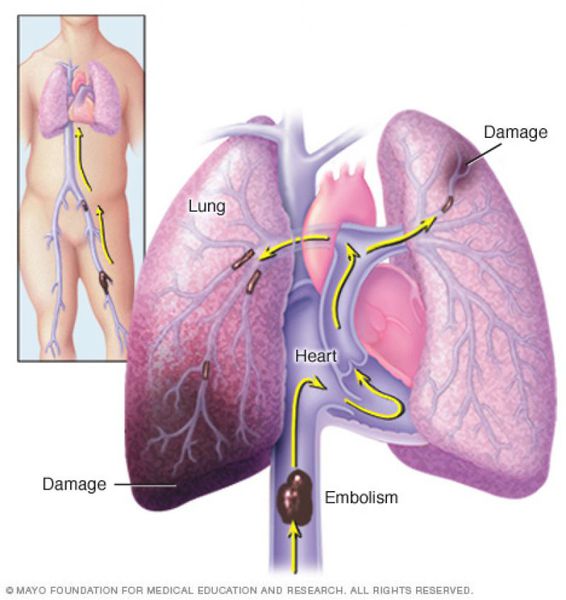
Тромбоэмболия легочной артерии (ТЭЛА) – окклюзия ствола или основных ветвей легочной артерии частичками тромба, сформировавшимися в венах большого круга кровообращения или правых камерах сердца и занесенными в легочную артерию с током крови.
Сегодня тромбоэмболия легочной артерии считается осложнением некоторых соматических заболеваний, послеоперационных и послеродовых состояний. Смертность от данного тяжелейшего осложнения очень высока, и занимает третье место среди самых частых причин летального исхода среди населения, уступая первые две позиции сердечно-сосудистым и онкологическим патологиям.
Основным источником ТЭЛА является тромбоз глубоких вен (ТГВ) нижних конечностей или малого таза, поэтому ТГВ и ТЭЛА в настоящее время объединяют в понятие «венозный тромбоэмболизм» (ВТЭ). ТЭЛА – одна из наиболее частых причин внезапной смерти. В отсутствие лечения уровень смертности при ТЭЛА составляет 20-30%, тогда как благодаря своевременному проведению терапии этот показатель снижается до 5%
Характеристика симптомов ТЭЛА
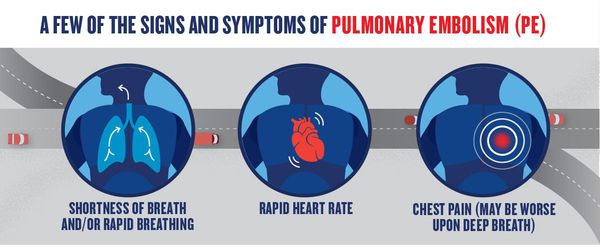
Одним из главных симтомов ТЭЛА является одышка, возникающая без каких-либо предварительных признаков, при этом явные причины появления тревожного симптома отсутствуют. Одышка возникает на вдохе, причем может присутствовать постоянно. Помимо одышки ТЭЛА характеризует увеличение частоты сердечных сокращений от 100 ударов в минуту и выше. Артериальное давление сильно падает, причем степень уменьшения обратнопропорциональна степени тяжести заболевания. То есть, чем ниже артериальное давление, тем массивнее патологические изменения, вызванные тромбоэмболией легочной артерии.
Болевые ощущения характеризуются значительной полиморфностью, и зависят от степени тяжести тромбоэмболии, объема пораженных сосудов и степени общепатологических нарушений в организме. Например, закупорка ствола легочной артерии при ТЭЛА повлечет за собой развитие болей за грудиной, которые имеют острый, разрывающий характер. Такое проявление болевого синдрома определяется сдавлением нервов в стенке закупоренного сосуда. Другой вариант болей при тромбоэмболии легочной артерии – подобные стенокардическим, когда развивается сдавливающие, разлитые боли в области сердца, которые могут иррадиировать в руку, лопатку и т. д.
При развитии осложнения ТЭЛА в виде инфаркта легкого, боль локализуется во всей грудной клетке, причем усиливается при совершении движений (чихание, кашель, глубокое дыхание).
Реже боль при тромбоэмболии локализована справа под ребрами, в области печени. Недостаточность кровообращения, развивающаяся при тромбоэмболии, может спровоцировать развитие мучительной икоты, пареза кишечника, напряжение передней стенки живота, а также выбухание крупных поверхностных вен большого круга кровообращения (шеи, ног и т. д. ). Кожа приобретает бледный цвет, причем может развиваться серый или пепельный отлив, посинение губ присоединяется реже (в основном при массивной тромбоэмболии легочной артерии). В некоторых случаях можно выслушать сердечный шум в систолу, а также выявить галопирующую аритмию. При развитии инфаркта легкого, как осложнения ТЭЛА, может наблюдаться кровохарканье примерно у 1/3 – 1/2 больных, в сочетании с резкой болезненностью в груди и высокой температурой. Температура держится от нескольких суток до полутора недель. Тяжелая степень тромбоэмболии легочной артерии (массивная) сопровождается нарушения мозгового кровообращения с симптомами центрального генеза – обмороками, головокружениями, судорогами, икотой или коматозным состоянием. В некоторых случаях к нарушениям, вызванным тромбоэмболией легочной артерии, присоединяются симптомы острой почечной недостаточности.
Описанные выше симптомы не являются специфичными именно для ТЭЛА, поэтому для постановки правильного диагноза важно собрать всю историю болезни, обратив особое внимание на наличие патологий, ведущих к тромбозам сосудов.
В настоящее время в кардиологии приняты две классификации ТЭЛА. По классификации Европейского общества кардиологов (ESC, 2008) выделяют ТЭЛА высокого и невысокого (промежутоного и низкого) риска.
Классификация Американской ассоциации сердца (AHA, 2011) предполагает следующие виды ТЭЛА: массивная, субмассивная и низкого риска.
Эти классификации по многим критериям пересекаются: например, массивная ТЭЛА соответствует ТЭЛА высокого риска, субмассивная – ТЭЛА промежуточного риска. Безусловно, наиболее высокий уровень летальности – более 15% – характерен для пациентов с массивной ТЭЛА.
Главным клиническим критерием, на основании которого дифференцируют больных массивной ТЭЛА, является системная гипотония (уровень систолического АД ≤90 мм рт. ст. либо снижение его на ≥40 мм рт. ст. по сравнению с обычным), к диагностическим критериям относятся также кардиогенный шок, внезапная остановка кровообращения, признаки дисфункции правых отделов сердца, повышение сывороточных уровней сердечных тропонинов. Однако пациенты с массивной ТЭЛА встречаются в клинической практике нечасто – в 5-10% случаев.
Основным дифференциально диагностическим критерием субмассивной ТЭЛА считается наличие острой перегрузки правых отделов сердца, которая проявляется в виде дисфункции правого желудочка и определяется при использовании таких визуализирующих методик, как эхокардиография (ЭхоКГ) или компьютерная томография (КТ). Повышение уровня маркеров некроза миокарда, прежде всего тропонинов, также является одним из важных маркеров субмассивной ТЭЛА. При отсутствии вышеперечисленных маркеров говорят о ТЭЛА низкого риска, которая чаще всего и встречается в клинической практике.
Алгоритм диагностики массивной ТЭЛА достаточно лаконичен, поскольку тяжесть состояния пациентов диктует необходимость установления диагноза в кратчайшие сроки. Центральным диагностическим методом в этом алгоритме является мультиспиральная КТ.
В качестве альтернативного и в то же время скринингового метода следует рассматривать ЭхоКГ. Эхокардиографическими признаками ТЭЛА являются следующие:
ТРОМБОЭМБОЛИЯ ЛЕГОЧНЫХ АРТЕРИЙ
Тромбоэмболия легочных артерий (ТЭЛА) представляет собой синдром, обусловленный эмболией легочной артерии или ее ветвей тромбом и характеризующийся резкими кардиореспираторными расстройствами, при эмболии мелких ветвей — симптомом образования геморрагиче
Тромбоэмболия легочных артерий (ТЭЛА) представляет собой синдром, обусловленный эмболией легочной артерии или ее ветвей тромбом и характеризующийся резкими кардиореспираторными расстройствами, при эмболии мелких ветвей — симптомом образования геморрагических инфарктов легкого.
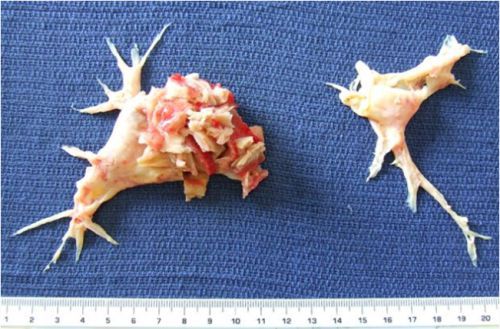
Наиболее частой причиной и источником эмболизации ветвей легочной артерии являются тромбы из глубоких вен нижних конечностей при флеботромбозе (около 90% случаев), значительно реже — из правых отделов сердца при сердечной недостаточности и перерастяжении правого желудочка. Наибольшую угрозу в отношении ТЭЛА представляют флотирующие тромбы, свободно располагающиеся в просвете сосуда и соединенные с венозной стенкой только дистальным отделом.
Различают наследственные и приобретенные факторы риска ТЭЛА. Среди наследственных факторов одним из наиболее распространенных является генетическая мутация фактора V свертывания крови (фактор V Лейдена), встречающийся у 3% населения и увеличивающий риск тромбоза в несколько раз и др. О врожденной предрасположенности к патологическому тромбообразованию могут свидетельствовать развитие необъяснимого тромбоза и/или тромбоэмболии в возрасте до 40 лет, наличие подобных состояний у родственников пациента, рецидивирование тромбоза глубоких вен или ТЭЛА при отсутствии вторичных факторов риска.
Кроме того, в основе рецидивирующей ТЭЛА может лежать антифосфолипидный синдром — первичный или вторичный. Патологические механизмы тромбообразования могут быть следствием применения оральных контрацептивов, заместительной гормональной терапии, беременности, наличия злокачественных болезней и лейкозов, выраженной дегидратации (например, при бесконтрольном применении мочегонных или слабительных средств).
Развитие ТЭЛА часто сопровождают застойная сердечная недостаточность, мерцательная аритмия, а также вынужденная иммобилизация (послеоперационный постельный режим, переломы костей, парализованная конечность), особенно у пожилых, тучных пациентов, а также при наличии варикозного расширения вен.
Патогномоничных для ТЭЛА клинических признаков не существует, предварительный диагноз на догоспитальном этапе может ставиться на основании совокупности анамнестических данных, результатов объективного обследования и электрокардиографических симптомов. Внезапное появление одышки, тахикардии, гипотонии и боли в грудной клетке у пациента с факторами риска тромбоэмболии и клиническими признаками тромбоза глубоких вен заставляет проявлять настороженность в отношении ТЭЛА (см. таблицу 1).
Если сумма не превышает двух баллов, вероятность ТЭЛА низкая; при сумме от двух до шести баллов — умеренная; более шести баллов — высокая.
Окончательную верификацию диагноза проводят в стационаре. Иногда при рентгенологическом исследовании выявляют высокое стояние купола диафрагмы, дисковидный ателектаз, полнокровие одного из корней легких или «обрубленный» корень, обеднение легочного рисунка над ишемизированной зоной легкого, периферическую треугольную тень воспаления или плевральный выпот. Однако у большинства пациентов какие-либо рентгенологические изменения отсутствуют. При эхокардиографии в пользу ТЭЛА свидетельствуют дилатация правого желудочка и гипокинезия его стенки, аномальное движение межжелудочковой перегородки, трикуспидальная регургитация, дилатация легочной артерии, значительное уменьшение степени спадения нижней полой вены на вдохе, наличие тромбов в полостях сердца и главных легочных артериях. Об эндогенном фибринолизе, наблюдаемом у больных с венозным тромбозом, свидетельствует обнаружение в крови повышенного уровня Д-димеров. Нормальный уровень этого показателя позволяет со значительной долей вероятности отказаться от версии о наличии у больного тромбоза глубоких вен и ТЭЛА; чувствительность метода составляет 99%, специфичность — только около 50%. Диагноз ТЭЛА подтверждают с помощью перфузионной сцинтиграфии легких (метод выбора позволяет обнаружить характерные треугольные участки снижения перфузии легких), а также рентгеноконтрастной ангиографии легких (ангиопульмонографии), выявляющей зоны редуцированного кровотока.
Классификация ТЭЛА
Европейское кардиологическое общество предлагает различать массивную, субмассивную и немассивную ТЭЛА (см. таблицу 2).
| Таблица 2. Классификация ТЭЛА. | |
| ТЭЛА | Характерные клинические особенности |
| Массивная ТЭЛА (обструкция более 50% объема сосудистого русла легких) | Явления шока или гипотонии — относительное снижение АД на 40 мм рт. ст. в течение 15 мин и более, не связанное с развитием аритмии, гиповолемии, сепсиса. Кроме того, характерны одышка, диффузный цианоз; возможны обмороки. |
| Субмассивная ТЭЛА (обструкция менее 50% объема сосудистого русла легких) | Явления правожелудочковой недостаточности, подтвержденные при ЭхоКГ. Артериальной гипотензии нет. |
| Немассивная ТЭЛА | Гемодинамика стабильна, признаков правожелудочковой недостаточности клинически и при ЭхоКГ нет. |
Клинически различают острое, подострое и рецидивирующее течение ТЭЛА (см. таблицу 3).
| Таблица 3. Варианты течения ТЭЛА. | |
| Течение ТЭЛА | Характерные клинические особенности |
| Острое | Внезапное начало, боль за грудиной, одышка, падение АД, признаки острого легочного сердца. |
| Подострое | Прогрессирующая дыхательная и правожелудочковая недостаточность, признаки инфарктной пневмонии, кровохарканье. |
| Рецидивирующее | Повторные эпизоды одышки, обмороки, признаки пневмонии. |
Основные направления терапии ТЭЛА на догоспитальном этапе включают купирование болевого синдрома, профилактику тромбоза в легочных артериях и повторных эпизодов ТЭЛА, улучшение микроциркуляции (антикоагулянтная терапия), коррекцию правожелудочковой недостаточности, артериальной гипотензии, гипоксии (кислородотерапия), купирование бронхоспазма.
Для решения вопроса о возможности использования наркотических анальгетиков следует:
Для решения вопроса о возможности назначения анальгина необходимо убедиться в отсутствии анамнестических указаний на выраженные нарушения функции почек или печени, заболеваний крови (гранулоцитопения), повышенной чувствительности к препарату.
Для решения вопроса о возможности назначения гепарина следует:
Для улучшения микроциркуляции дополнительно используют реополиглюкин — 400 мл вводят внутривенно капельно со скоростью до 1 мл в мин; препарат не только увеличивает объем циркулирующей крови и повышает артериальное давление, но и обладает антиагрегационным действием. Осложнений обычно не наблюдается, достаточно редко отмечаются аллергические реакции на реополиглюкин.
Для решения вопроса о возможности назначения реополиглюкина следует:
При сохраняющемся шоке переходят к терапии прессорными аминами. Допамин в дозе 1—5 мкг/кг в 1 мин оказывает преимущественно вазодилатирующее действие, 5–15 мкг/кг в 1 мин — вазодилатирующее и положительное инотропное (хронотропное) действие, 15–25 мкг/кг в 1 мин — положительное инотропное, хронотропное и периферическое сосудосуживающее действие. Начальная доза препарата составляет 5 мкг/кг в 1 мин с постепенным ее увеличением до оптимальной.
Добутамин, в отличие от допамина, не вызывает вазодилатацию, но обладает мощным положительным инотропным эффектом с менее выраженным хронотропным действием. Препарат назначают в дозе 2,5 мкг/кг в 1 мин, увеличивая ее каждые 15–30 мин на 2,5 мкг/кг в 1 мин до получения эффекта, побочного действия или достижения дозы 15 мкг/кг в 1 мин.
Норэпинефрин в качестве монотерапии применяют при невозможности использовать другие прессорные амины. Препарат назначают в дозе, не превышающей 16 мкг/кг в 1 мин.
Для решения вопроса о возможности назначения эуфиллина следует: убедиться в отсутствии эпилепсии, тяжелой артериальной гипотензии, пароксизмальной тахикардии, инфаркта миокарда и повышенной чувствительности к препарату.
Часто встречающиеся ошибки терапии
При инфаркте легкого у больных с ТЭЛА нецелесообразно применение кровоостанавливающих средств, поскольку кровохарканье появляется на фоне тромбоза или тромбоэмболии.
Не следует также назначать сердечные гликозиды при острой правожелудочковой недостаточности, поскольку эти препараты не влияют изолированно на правые отделы сердца и не уменьшают постнагрузку на правый желудочек. Дигитализация, однако, вполне оправдана у пациентов с тахисистолической формой мерцательной аритмии, нередко являющейся причиной тромбоэмболии. При подозрении на ТЭЛА госпитализация пациента обязательна.
А. Л. Верткин, профессор, доктор медицинских наук
А. В. Тополянский, кандидат медицинских наук, доцент
МГМСУ, ННПО, Москва
Что такое тромбоэмболия легочной артерии (ТЭЛА)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Гринберг М. В., кардиолога со стажем в 32 года.
Определение болезни. Причины заболевания
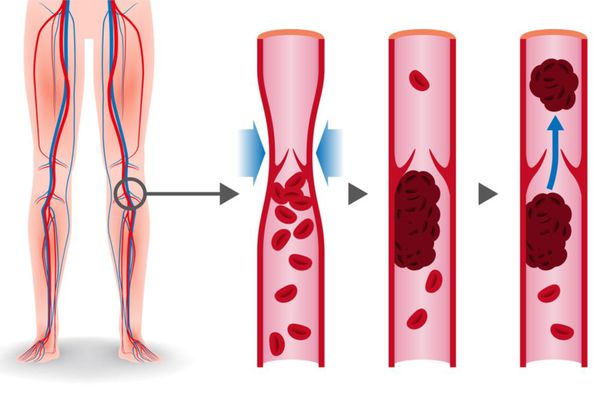
Тромбоэмболия лёгочной артерии (ТЭЛА) — это закупорка лёгочных артерий тромбами различной природы, чаще всего образующихся в крупных венах нижних конечностей или малого таза.
Факторами риска тромбоэмболии лёгочной артерии являются патологические состояния, при которых имеется нарушенный возврат венозной крови, повреждение эндотелия или эндотелиальная дисфункция и гиперкоагуляционные нарушения.
В результате тромбоэмболии лёгочных артерий прекращается кровоснабжение лёгочной ткани, развивается некроз (отмирание тканей), возникает инфаркт-пневмония, дыхательная недостаточность. Увеличивается нагрузка на правые отделы сердца, развивается правожелудочковая недостаточность кровообращения: цианоз (посинение кожи), отёки на нижних конечностях, асцит (скопление жидкости в брюшной полости). Заболевание может развиваться остро или постепенно, в течение нескольких часов или дней. В тяжёлых случаях развитие ТЭЛА происходит стремительно и может привести к резкому ухудшению состояния и гибели больного.
Каждый год от ТЭЛА умирает 0,1% населения земного шара. По частоте смертельных исходов заболевание уступает только ИБС (ишемической болезни сердца) и инсульту. Больных ТЭЛА умирает больше, чем больных СПИДом, раком молочной, предстательной желез и пострадавших в дорожно-траспортных проишествиях вместе взятых. Большинству больным (90%), умершим от ТЭЛА, вовремя не был установлен правильный диагноз, и не было проведено необходимое лечение. ТЭЛА часто возникает там, где её не ожидают — у больных некардиологическими заболеваниями (травмы, роды), осложняя их течение. Смертность при ТЭЛА достигает 30%. При своевременном оптимальном лечении смертность может быть снижена до 2-8%. [2]
Симптомы ТЭЛА зависят от величины тромбов, внезапности или постепенного появления симптомов, длительности заболевания. Течение может быть очень разным — от бессимптомного до быстро прогрессирующего, вплоть до внезапной смерти.
ТЭЛА — болезнь-призрак, которая носит маски других заболеваний сердца или лёгких. Клиника может быть инфарктоподобная, напоминать бронхиальную астму, острую пневмонию. Иногда первым проявлением болезни является правожелудочковая недостаточность кровообращения. Главное отличие — внезапное начало при отсутствии других видимых причин нарастания одышки.
Этиология
ТЭЛА развивается, как правило, в результате тромбоза глубоких вен, который развивается обычно за 3-5 дней до начала заболевания, особенно при отсутствии антикоагулянтной терапии.
Факторы риска тромбоэмболии лёгочной артерии
При диагностике учитывают наличие факторов риска тромбоэмболии. Наиболее значимые из них: перелом шейки бедра или конечности, протезирование бедренного или коленного сустава, большая операция, травма или поражение мозга.
К опасным (но не столь сильно) факторам относят: артроскопию коленного сустава, центральный венозный катетер, химиотерапию, хроническую сердечную недостаточность, гормонзаместительную терапию, злокачественные опухоли, пероральные контрацептивы, инсульт, беременность, роды, послеродовой период, тромбофилию. При злокачественных новообразованиях частота венозной тромбоэмболии составляет 15% и является второй по значимости причиной смерти этой группы больных. Химиотерапевтическое лечение увеличивает риск венозной тромбоэмболии на 47%. Ничем не спровоцированная венозная тромбоэмболия может быть ранним проявлением злокачественного новообразования, которое диагностируется в течение года у 10% пациентов эпизода ТЭЛА. [2]
К наиболее безопасным, но всё же имеющим риск, факторам относят все состояния, сопряжённые с длительной иммобилизацией (неподвижностью) — длительный (более трёх суток) постельный режим, авиаперелёты, пожилой возраст, варикозное расширение вен, лапароскопические вмешательства. [3]
Некоторые факторы риска — общие с тромбозами артериального русла. Это те же факторы риска осложнений атеросклероза и гипертонической болезни: курение, ожирение, малоподвижный образ жизни, а также сахарный диабет, гиперхолестеринемия, психологический стресс, низкий уровень употребления овощей, фруктов, рыбы, низкий уровень физической активности.
Чем больше возраст больного, тем более вероятно развитие заболевания.
Наконец, сегодня доказано существование генетической предрасположенности к ТЭЛА. Гетерозиготная форма полиморфизма V фактора увеличивает риск исходных венозных тромбоэмболий в три раза, а гомозиготная форма — в 15-20 раз.
К наиболее значимым факторам риска, способствующим развитию агрессивной тромбофилии, относятся антифосфолипидный синдром с повышением антикардиолипиновых антител и дефицит естественных антикоагулянтов: протеина С, протеина S и антитромбина III.
Симптомы тромбоэмболии легочной артерии
Симптомы заболевания разнообразны. Не существует ни одного симптома, при наличии которого можно было точно сказать, поставить диагноз ТЭЛА.
К признакам ТЭЛА относятся загрудинные инфарктоподобные боли, одышка, кашель, кровохарканье, артериальная гипотония, цианоз, синкопальные состояния (обмороки), что также может встречаться и при других различных заболеваниях.
Часто диагноз ставится после исключения острого инфаркта миокарда. Характерной особенностью одышки при ТЭЛА является возникновение её без связи с внешними причинами. Например, больной отмечает, что не может подняться на второй этаж, хотя накануне делал это без усилий. При поражении мелких ветвей лёгочной артерии симптоматика в самом начале может быть стёртой, неспецифичной. Лишь на 3-5 день появляются признаки инфаркта лёгкого: боли в грудной клетке; кашель; кровохарканье; появление плеврального выпота (скопление жидкости во внутренней полости тела). Лихорадочный синдром наблюдается в период от 2 до 12 дней.
Полный комплекс симптомов встречается лишь у каждого седьмого больного, однако 1-2 признака встречаются у всех пациентов. При поражении мелких ветвей лёгочной артерии диагноз, как правило, выставляется лишь на этапе образования инфаркта лёгкого, то есть через 3-5 суток. Иногда больные с хронической ТЭЛА длительное время наблюдаются у пульмонолога, в то время как своевременная диагностика и лечение позволяют уменьшить одышку, улучшить качество жизни и прогноз.
Поэтому с целью минимизации затрат на диагностику разработаны шкалы для определения вероятности заболевания. Эти шкалы считаются практически равноценными, но Женевская модель оказалась более приемлемой для амбулаторных пациентов, а шкала P.S.Wells — для стационарных. Они очень просты в использовании, включают в себя как основные причины (тромбоз глубоких вен, новообразования в анамнезе), так и клинические симптомы.
Параллельно с диагностикой ТЭЛА врач должен определить источник тромбоза, и это довольно трудная задача, так как образование тромбов в венах нижних конечностей часто протекает бессимптомно.
Патогенез тромбоэмболии легочной артерии
В основе патогенеза лежит механизм венозного тромбоза. Тромбы в венах образуются вследствие снижения скорости венозного кровотока из-за выключения пассивного сокращения венозной стенки при отсутствии мышечных сокращений, варикозном расширении вен, сдавлении их объёмными образованиями. На сегодняшний день врачи не могут поставить диагноз расширение вен малого таза (у 40% больных). Венозный тромбоз может развиваться при:
Тромбы могут быть обнаружены с помощью ультразвука. Опасными являются те, которые прикреплены к стенке сосуда и двигаются в просвете. Они могут оторваться и с током крови переместиться в лёгочную артерию. [1]
Гемодинамические последствия тромбоза проявляются при поражении свыше 30-50% объёма лёгочного русла. Эмболизация сосудов лёгких приводит к повышению сопротивления в сосудах малого круга кровообращения, повышению нагрузки на правый желудочек, формированию острой правожелудочковой недостаточности. Однако тяжесть поражения сосудистого русла определяется не только и не столько объёмом тромбоза артерий, сколько гиперактивацией нейрогуморальных систем, повышенным выбросом серотонина, тромбоксана, гистамина, что приводит к вазоконстрикции (сужению просвета кровеносных сосудов) и резкому повышению давления в лёгочной артерии. Страдает перенос кислорода, появляется гиперкапния (увеличивается уровень содержания углекислого газа в крови). Правый желудочек дилятируется (расширяется), возникает трикуспидальная недостаточность, нарушение коронарного кровотока. Снижается сердечный выброс, что приводит к уменьшению наполнения левого желудочка с развитием его диастолической дисфункции. Развивающаяся при этом системная гипотензия (снижение артериального давления) может сопровождаться обмороком, коллапсом, кардиогенным шоком, вплоть до клинической смерти.
Возможная временная стабилизация артериального давления создает иллюзию гемодинамической стабильности пациента. Однако через 24-48 часов развивается вторая волна падения артериального давления, причиной которой являются повторные тромбоэмболии, продолжающийся тромбоз вследствие недостаточной антикоагулянтной терапии. Системная гипоксия и недостаточность коронарной перфузии (прохождения крови) обусловливают возникновение порочного круга, приводящего к прогрессированию правожелудочковой недостаточности кровообращения.
Эмболы небольшого размера не ухудшают общего состояния, могут проявляться кровохарканьем, ограниченными инфаркт-пневмониями. [5]
Классификация и стадии развития тромбоэмболии легочной артерии
Существует несколько классификаций ТЭЛА: по остроте процесса, по объёму поражённого русла и по скорости развития, но все они сложны при клиническом применении.
По объёму поражённого сосудистого русла различают следующие виды ТЭЛА:
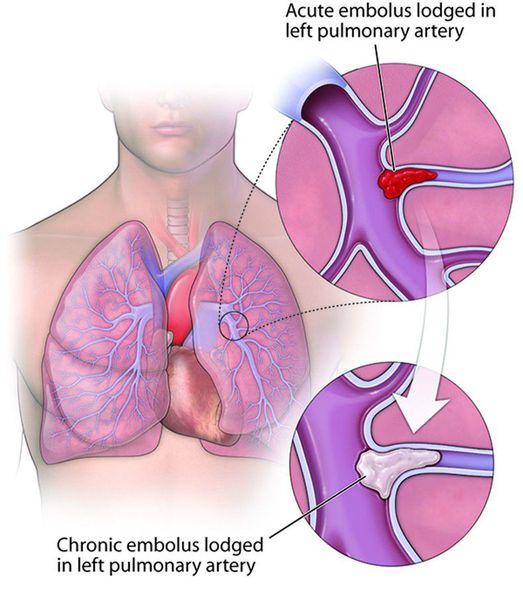
Клиническое течение ТЭЛА бывает острейшим («молниеносным»), острым, подострым (затяжным) и хроническим рецидивирующим. Как правило, скорость течения заболевания связана с объёмом тромбирования ветвей лёгочных артерий.
По степени тяжести выделяют тяжёлую (регистрируется у 16-35%), среднетяжёлую (у 45-57%) и лёгкую форму (у 15-27%) развития заболевания.
Большее значение для определения прогноза больных с ТЭЛА имеет стратификация риска по современным шкалам (PESI, sPESI), включающий 11 клинических показателей. На основании этого индекса пациент относится к одному из пяти классов (I-V), в которых 30-дневная летальность варьирует от 1 до 25%.
Осложнения тромбоэмболии легочной артерии
Острая ТЭЛА может служить причиной остановки сердца и внезапной смерти. При постепенном развитии возникает хроническая тромбоэмболическая лёгочная гипертензия, прогрессирующая правожелудочковая недостаточность кровообращения.
Хроническая тромбоэмболическая лёгочная гипертензия (ХТЭЛГ) — форма заболевания, при которой происходит тромботическая обструкция мелких и средних ветвей лёгочной артерии, вследствие чего повышается давление в лёгочной артерии и увеличивается нагрузка на правые отделы сердца (предсердие и желудочек).
ХТЭЛГ — уникальная форма заболевания, потому что может быть потенциально излечима хирургическими и терапевтическими методами. Диагноз устанавливается на основании данных катетеризации лёгочной артерии: повышения давления в лёгочной артерии выше 25 мм рт. ст., повышения лёгочного сосудистого сопротивления выше 2 ЕД Вуда, выявления эмболов в лёгочных артериях на фоне продолжительной антикоагулянтной терапии более 3-5 месяцев.
Тяжёлым осложнением ХТЭЛГ является прогрессирующая правожелудочковая недостаточность кровообращения. Характерным является слабость, сердцебиение, снижение переносимости нагрузок, появление отёков на нижних конечностях, накопление жидкости в брюшной полости (асцит), грудной клетке (гидроторакс), сердечной сумке (гидроперикард). При этом одышка в горизонтальном положении отсутствует, застоя крови в лёгких нет. Часто именно с такими симптомами пациент впервые попадает к кардиологу. Данные о других причинах болезни отсутствуют. Длительная декомпенсация кровообращения вызывает дистрофию внутренних органов, белковое голодание, снижение массы тела. Прогноз чаще всего неблагоприятный, возможна временная стабилизация состояния на фоне медикаментозной терапии, но резервы сердца быстро исчерпываются, отёки прогрессируют, продолжительность жизни редко превышает 2 года.
Диагностика тромбоэмболии легочной артерии
Методы диагностики ТЭЛА, применяемые к конкретным больным, зависят прежде всего от определения вероятности заболевания, тяжести состояния пациента и возможностей лечебных учреждений.
Для диагностики ТЭЛА используется следующий алгоритм:
Оценка клинической вероятности
При оценке вероятности ТЭЛА учитывают следующие факторы: операция или перелом в предшествующий месяц, злокачественная опухоль, возраст старше 65 лет, кровохарканье, боль в нижней конечности с одной стороны, высокая частота сердечных сокращений.
Анализы для диагностики ТЭЛА
Метод определения D-димера доказал свою высокую значимость при подозрении на ТЭЛА. Однако тест не является абсолютно специфичным, так как повышенные результаты встречаются и при отсутствии тромбоза, например, у беременных, пожилых людей, при фибрилляции предсердий, злокачественных новообразованиях. Поэтому пациентам с высокой вероятностью заболевания это исследование не показано. Однако при низкой вероятности тест достаточно информативен для исключения тромбообразования в сосудистом русле.
В случаях подозрения и при доказанности ТЭЛА дополнительными лабораторными исследованиями являются сердечные маркеры:
Компьютерная томография
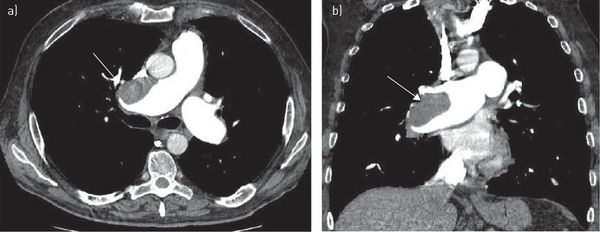
Компьютерная томография грудной клетки с контрастированием сосудов — высокодоказательный метод диагностики тромбоэмболии лёгочной артерии. Позволяет визуализировать как крупные, так и мелкие ветви лёгочной артерии.
При невозможности выполнения КТ грудной клетки (беременность, непереносимость йодсодержащих контрастных веществ и т.д.) возможно выполнение планарной вентиляционно-перфузионной (V/Q) сцинтиграфии лёгких. Этот метод может быть рекомендован многим категориям больных, однако на сегодняшний день он остаётся малодоступным.
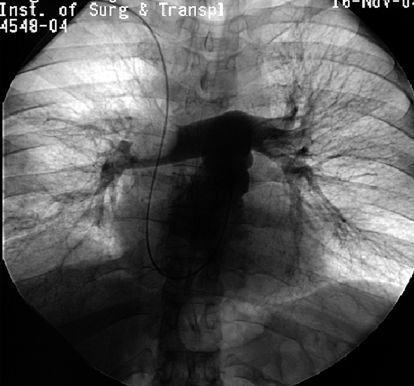
Зондирование правых отделов сердца и ангиопульмонография является наиболее информативным в настоящее время методом. С его помощью можно точно определить как факт эмболии, так и объём поражения. [6]
К сожалению, не все клиники оснащены изотопными и ангиографическими лабораториями. Но выполнение скрининговых методик при первичном обращении пациента — ЭКГ, обзорная рентгенография грудной клетки, УЗИ сердца, УЗДГ вен нижних конечностей — позволяет направить больного на МСКТ (многосрезовую спиральную компьютерную томографию) и дальнейшее обследование.
ЭКГ при ТЭЛА
На первом месте по своей диагностической значимости среди инструментальных методов обследования находится электрокардиография, которая должна выполняться всем пациентам. Патологические изменения на ЭКГ — остро возникшая перегрузка правого предсердия и желудочка, сложные нарушения ритма, признаки недостаточности коронарного кровотока — позволяют заподозрить заболевание и выбрать правильную тактику, определяя тяжесть прогноза.
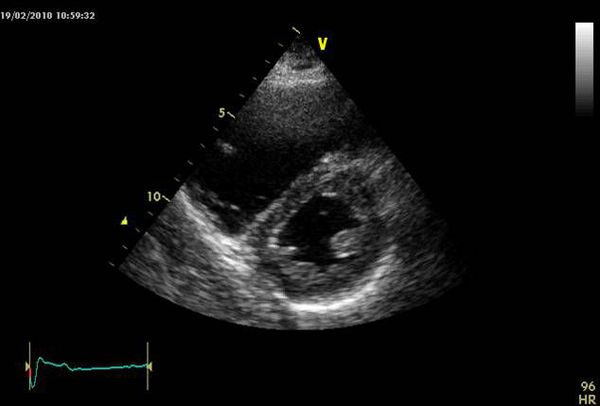
Оценка размеров и функции правого желудочка, степени трикуспидальной недостаточности по ЭХОКГ позволяет получить важную информацию о состоянии кровотока, давлении в лёгочной артерии, исключает другие причины тяжёлого состояния пациента, такие как тампонада перикарда, диссекцию (рассечение) аорты и другие. Однако это не всегда выполнимо в связи с узким ультразвуковым окном, ожирением пациента, невозможностью организовать круглосуточную службу УЗИ, часто с отсутствием чрезпищеводного датчика.
УЗИ при ТЭЛА
Для определения тромбоза глубоких вен высокую чувствительность и специфичность имеет УЗИ вен нижних конечностей, которое для скрининга может проводиться в четырёх точках: паховых и подколенных областях с обеих сторон. Увеличение зоны исследования повышает диагностическую ценность метода.
Лечение тромбоэмболии легочной артерии
Основная цель лечения при тромбоэмболии лёгочной артерии — сохранение жизни больного и профилактика формирования хронической лёгочной гипертензии. В первую очередь для этого необходимо остановить процесс тромбообразования в лёгочной артерии, который, как уже говорилось выше, происходит не одномоментно, а в течение нескольких часов или дней.
Методы лечения ТЭЛА в острую фазу:
Подбор схем приёма препаратов при системном тромболизисе проводит врач, они могут отличаться в зависимости от состояния пациента.
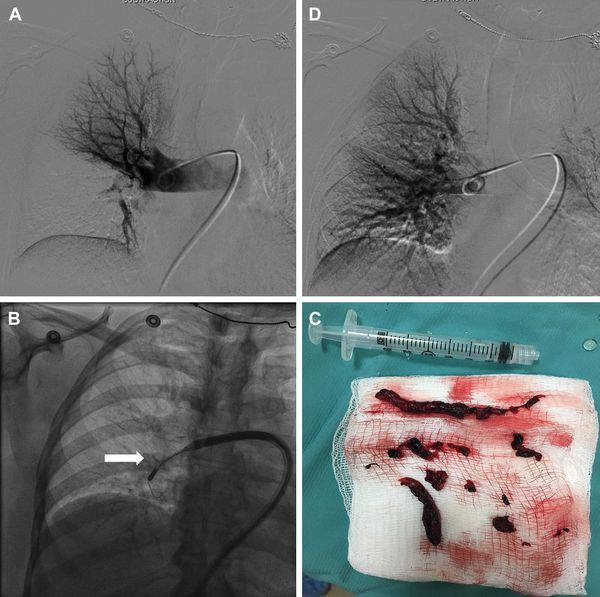
Хирургические процедуры
Для лечения ТЭЛА высокого риска при массивном тромбозе показано восстановление проходимости закупоренных артерий — хирургическая тромбэктомия, так как это приводит к нормализации гемодинамики.
Для определения стратегии лечения и риска смерти в настоящее время предпочтительными шкалами в ранний период ТЭЛА являются шкалы PESI и sPESI, но только при лечении ТЭЛА низкого риска и у пациентов со стабильной гемодинамикой.