Синдром вертебробазилярной недостаточности
Причины возникновения
Существует множество причин, по которым может развиваться вертебро-базилярная недостаточность. Наиболее распространенными являются:
генетическая предрасположенность к патологии;
травмирование шейного отдела позвоночника;
воспалительные процессы в стенках кровеносных сосудов;
постоянное повышенное артериальное давление;
нарушение проходимости артерий;
диссекция вертебробазилярных артерий;
тромбоз базилярной или позвоночной артерий;
сдавливание позвоночной или базилярной артерии вследствие чрезмерного увеличения лестничной мышцы, грыжи.
Кроме этого, спровоцировать появление болезни могут такие отрицательные факторы:
малоподвижный образ жизни;
Симптомы болезни
В моменты приступов больной обычно испытывает такие недомогания:
давящая боль в области затылка;
неприятные ощущения в шейной части.
При более выраженном синдроме могут добавляться такие симптомы:
дезориентация в пространстве и времени;
нарушение работы опорно-двигательного аппарата;
ухудшение речи и слуха;
парестезия лица и шеи.

беспричинная смена настроения;
тупая боль в области затылка;
легкое помутнение сознания;
общая слабость организма;
Диагностика вертебро-базилярной недостаточности
Установлением диагноза при вертебро-базилярной недостаточности занимается невропатолог. Не менее компетентным специалистом в этом вопросе является мануальный терапевт, который не только может точно определить заболевание, но и проведет лечебные процедуры.
Во время диагностики пациенту необходимо пройти такие исследования:
прослушивание артериальных шумов;
пробы с гипервентиляцией.
Поэтому если вы ощущаете головокружение, головную боль, давящую боль в области затылка и другие тревожные симптомы, о которых шла речь, запишитесь на прием к нашему специалисту. Прием врача-невролога поможет определиться с угрозой для здоровья пациента, доктор нашего центра составит правильную схему лечения и вы забудете о дискомфорте!
Лечение синдрома
Терапия при вертебро-базилярной недостаточности должна быть комплексной. Терапевт назначает обычно прием таких медикаментозных препаратов:
К немедикаментозным составляющим лечения синдрома относятся:
Мануальная терапия. Способствует улучшению подвижности суставов, устраняет нарушения в системе мышц и связок.
Лечебный массаж. Снижает болезненные ощущения, мышечное перенапряжение.
Лечебная физкультура. Уменьшает нагрузку на позвоночник, увеличивает его подвижность.
Акупунктура. Назначается в качестве обезболивающего средства, укрепления организма.
Магнитотерапия. Устраняет боли, расширяет кровеносные сосуды.
Реабилитация и образ жизни после лечения
В период реабилитации и после лечения человек с вертебро-базилярной недостаточностью не может возвращаться к обычной жизни, в которой присутствуют вредные привычки, неправильный режим. Пациент должен проводить определенные меры для контроля состояния и предотвращения ухудшения:
регулярный контроль артериального давления;
диетический режим питания с употреблением минимального количества соли;
полный отказ от спиртных напитков и сигарет;
Профилактика вертебро-базилярной недостаточности
Чтобы предотвратить возникновение вертебро-базилярной недостаточности, людям, у которых есть предрасположенность к заболеванию, требуется придерживаться таких правил:
правильно питаться, ограничив употребление соленых блюд;
больше времени проводить на свежем воздухе;
стараться избегать стрессовых ситуаций, травмирования;
полностью отказаться от вредных привычек;
удобно располагать туловище во время работы и ночного отдыха;
регулярно посещать мануального терапевта для профилактического осмотра.
Прогноз
Записаться на прием к врачу-неврологу платно можно одним из способов:
Содержание данной статьи проверено и подтверждено на соответствие медицинским стандартам врачом-неврологом, рефлексотерапевтом Сысуевым Олегом Михайловичем
Синдром вба что это
а) Определение:
• Сдавливание третьей части двенадцатиперстной кишки между аортой и верхней брыжеечной артерией (ВБА)
1. Общая характеристика:
• Лучший диагностический критерий:
о Дилатация первой и второй части двенадцатиперстной кишки с наличием резко выраженной зоны перехода в виде прямой линии между расширенным и спавшимся участками кишки, в области пересечения ею уровня позвоночного столба
2. Рекомендации по визуализации:
• Лучший метод диагностики:
о Рентгеноскопия верхних отделов ЖКТ с бариевой взвесью, КТ с контрастным усилением
• Выбор протокола:
о Тонкосрезовая КТ с достаточным болюсным контрастированием:
— Реформатирование в сагиттальной плоскости для оценки аорты и верхней брыжеечной артерии
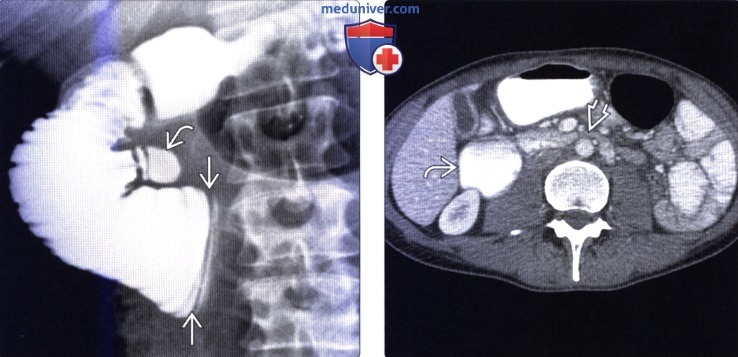
(Справа) На аксиальной КТ с контрастным усилением визуализируется в значительной степени растянутая вторая часть двенадцатиперстной кишки, а также желудок. Третья часть двенадцатиперстной кишки сдавлена в месте прохождения между аортой и верхней брыжеечной артерией (ВБА).
3. Рентгеноскопия при синдроме верхней брыжеечной артерии:
• Дилятация первой и второй части двенадцатиперстной кишки, возможно, желудка
• Резкое, внезапное сужение третьей части двенадцатиперстной кишки:
о С наличием вертикально расположенного линейного дефекта наполнения в виде «полоски», обусловленного давлением извне
• Антиперистальтическое движение бариевой взвеси проксимальнее места обструкции
• Уменьшение выраженности обструкции в положении пациента лежа на животе, на левом боку и в коленно-грудной позиции
4. КТ при синдроме верхней брыжеечной артерии:
• КТ с контрастным усилением:
о Сдавливание в виде «клюва» третьей части двенадцатиперстной кишки между верхней брыжеечной артерий и аортой
о Угол между аортой и верхней брыжеечной артерией меньше 22-25° в сагиттальной плоскости
о Расстояние между аортой и ВБА меньше 8 мм
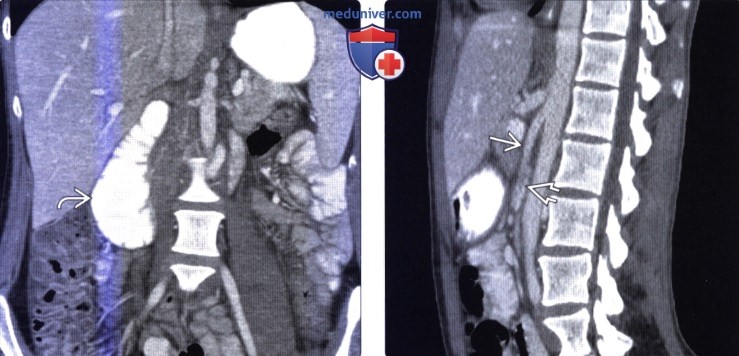
(Справа) На сагиттальном КТ срезе у этой же пациентки определяется заострение угла между верхней брыжеечной артерией и аортой, выраженное в значительный степени, со сдавливанием третьей части двенадцатиперстной кишки в месте ее прохождения между этими сосудами.
в) Дифференциальная диагностика синдрома верхней брыжеечной артерии:
1. Обструкция двенадцатиперстной кишки, обусловленная иными причинами:
• Для исключения обструкции, обусловленной наличием в просвете кишки причинного объекта, необходима ФГДС
• Другие причины обструкции двенадцатиперстной кишки (например, рак) могут имитировать/усугублять проявления синдрома
2. Поражение кишечника при склеродермии:
• Дилятация и атония тонкой кишки с наличием плотно прижатых друг ко другу складок и мешковидных выпячиваний с широким входом
• Необходимо оценить другие изменения, обусловленные склеродермией, со стороны тонкой кишки, легких и кожи
3. Стриктура двенадцатиперстной кишки:
• Обычно является поствоспалительной; в анамнезе имеются указания на язвенную болезнь
• Чаще возникает в проксимальных отделах двенадцатиперстной кишки
г) Патология. Общая характеристика:
• Этиология:
о Сдавливание третьей части двенадцатиперстной кишки между аортой и ВБА
• Предрасполагающие состояния:
о Снижение веса — уменьшение количества забрюшинной жировой клетчатки, что приводит к тому, что угол между аортой и верхней брыжеечной артерией становится более острым:
— Хронические истощающие заболевания:
Раковые опухоли, параплегия, кахексия сердца, злоупотребление наркотиками, длительная гипсовая фиксация
— Нервная анорексия, мальабсорбция
— Состояния с преобладанием процессов катаболизма:
Ожоги, травмы
о Структурные или врожденные аномалии:
— Краниальное смещение двенадцатиперстной кишки в результате высокого расположения связки Трейца
— Мальротация кишечника
— Низкое отхождение верхней брыжеечной артерии, приводящее к уменьшению расстояния между аортой и ВБА
— Поясничный лордоз
о Состояния после оперативных вмешательств:
— После операций по поводу сколиоза
— После бариатрических вмешательств
— После фундопликации по Ниссену
— После реконструктивных операций на сосудах по поводу аневризмы
— После формирования илеоанального резервуарного анастомоза → происходит натяжение брыжейки → ВБА подтягивается в краниальном направлении → уменьшается угол между аортой и ВБА
д) Клинические особенности:
1. Проявления синдрома верхней брыжеечной артерии:
• Наиболее частые признаки/симптомы:
о Боль в эпигастрии, связанная с приемом пищи, тошнота, рвота
о Облегчение боли в положении пациента лежа на животе, на левом боку, а также в коленно-грудной позиции
• Другие признаки/симптомы:
о Отсутствие желания принимать пищу, снижение веса
2. Демография:
• Пол:
о Чаще у женщин
3. Течение и прогноз:
• Хороший ответ на медикаментозное и оперативное лечение
4. Лечение синдрома верхней брыжеечной артерии:
• При наличии острой симптоматики:
о Декомпрессия желудка путем введения назогастрального зонда
• Медикаментозное лечение:
о Увеличение веса тела путем парентерального питания либо зондового кормления
• Оперативное лечение:
о Показано при неэффективности консервативной терапии
о Гастроеюностомия, дуоденоеюностомия
е) Диагностическая памятка. Следует учесть:
• Другие причины, приводящие к дилатации двенадцатиперстной кишки, которые могут имитировать синдром верхней брыжеечной артерии, либо способствовать ухудшению его течения
ж) Список использованной литературы:
1. Lam DJ et al: Superior mesenteric artery syndrome following surgery for adolescent idiopathic scoliosis: a case series, review of the literature, and an algorithm for management. J Pediatr Orthop B. 23(4):312-8, 2014
Редактор: Искандер Милевски. Дата публикации: 6.2.2020
Синдром вертебральной артерии
В данной статье описана клиника заболевания, которая вызвана нарушением кровоснабжения отделов головного мозга из-за изменений структуры и работы позвоночной артерии, а так же описаны симптомы этого синдрома и способы его лечения.
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Синдром вертебральной артерии – это нарушение деятельности головного мозга, вследствие его недостаточного питания кровью из-за неправильной работы позвоночной артерии. Первыми были в описании данного синдрома доктора-ученые Льеу и Барре в 1925 году. Основанием для развития синдрома позвоночной артерии могут послужить заболевания, связанные с расстройством деятельности сосудов. На практике встречаются сосуды с аномально измененной формой и структурой, они могут быть слишком извиты или искривлены. Так же не редкость и закупорка сосудов изнутри и сдавленность их снаружи различными патологиями костной и мышечной тканей. Все это ведет к возникновению синдрома вертебральной артерии.
К сожалению, это заболевание трудно диагностировать, что связано с многими факторами, вызывающие это заболевание. В первую очередь при таком течении заболевания обращают внимание на изменение кровотока в системе, потому что это может стать основанием для появления острой боли. Но главной причиной для определения синдрома вертебральной артерии являются нарушения деятельности шейных отделов позвоночника, в точности нестабильной работы позвонка атланта, что влечет за собой сбои в насыщении кровью головного мозга и его составляющих.
Позвоночная артерия состоит из двух составляющих элементов, экстракраниального и интракраниального. Нарушения кровоснабжения отделов головного мозга прежде всего вызвано тем, что на уровне С1-С2 позвоночного столба вертебральные артерии защищены лишь мягкими тканями, что недостаточно для полной изоляции артерий от действия прилегающих к ним элементов различных систем. Что может произойти в этом случае? Так как экстракраниальный отдел вертебральной артерии проложил себе путь через шейный отдел, который подвижен относительно позвоночного столба, то он может подвергнуться развитию рефлекторного спазма сосудов из-за компрессии окружающих тканей. Следовательно, сосуды сдавливаются, и тем самым затрудняется приток крови к отделам головного мозга.
Симптомы
Синдром вертебральной артерии определяется двумя стадиями клинического развития болезни, это функциональная и органическая.
Первая стадия характеризуется появлением систематических головных болей, сопровождающиеся сбоями в работе зрительного и кохлеовестибулярного аппаратах. Боль в таком случае появляется при повороте головы и распространяется от затылочной части к лобной, имеет пульсирующий характер боли либо ноющий, особенно при долгой напряженной работе. Нарушения в работе зрительных органов сопровождаются потемнением в глазах, появлением искр и неприятного ощущения, как будто в глазах находится песок. Нарушения деятельности кохлеовестибулярного аппарата сопровождается в некоторых случаях понижением слуха и систематическими головокружениями, характеризующиеся неустойчивым положением в пространстве и покачиваем при ходьбе.
Вторая стадия, органическая появляется при длительных нарушениях работы позвоночной артерии, при ее систематических компрессиях, что ведет уже к более значимым по болевым ощущениям последствиям. Помимо головокружения и боли в голове появляются тошнота с последующей рвотой, дизартрия, ишемические атаки при поворотах головы, дроп-атаки – это приступы падения, при этом человек находится в сознании, синкопальные эпизоды, характеризующиеся падением в бессознательном состоянии, которое может продлиться до десяти минут. Общее состояние человека характеризуется общей усталостью, недомоганием и может при этом тревожить шум в ушах. Все эти симптомы присущи к транзиторным нарушениям головного мозга.
Так же во второй стадии различают перепады циркуляции крови по сосудам ствола головного мозга, которые в свою очередь подразделяются на несколько типов синдрома вертебральной артерии:
Клинические разновидности синдрома
Мигрень базилярная. Характеризуется острой головной болью в затылочной части головы, сопровождающейся тошнотой и рвотой, дизартрией и атаксией, в некоторых случаях наблюдается потеря сознания и нарушения в работе зрительных органов. Мигрень появляется благодаря стеснению (стеноза) позвоночной артерии, и ее трудно диагностировать.
Заднешейный симпатический синдром (Барре-Льеу) сопровождается головной болью в шейно-затылочном участке и отдающейся в лобную, теменную и височную часть головы. Характер боли, в основном, пульсирующий, прокалывающий и усиливается при движениях головы, может сопровождаться нарушениями в зрительной системе, вестибулярном аппарате. Головная боль возникает вследствие долгой ходьбы, верховой езде на лошадях и езде на автомашине, так же боль может проявляться по утрам при неудобном положении тела во сне или неудобной кровати и постельных принадлежностей.
Синдром вегетативных изменений. Этот синдром в основном проявляется в содружестве с каким-нибудь другим синдромом, и диагностировать его отдельно от другого очень непросто, так как самостоятельно он никак не проявляется. Человек может чувствовать общее недомогание организма, сопровождающееся локальным изменением цвета кожи, беспокойным сном, повышенной потливостью, появлением чувства жара или холода рук и ног.
Вестибуло-кохлеарный синдром возникает при головокружениях и сопровождается продолжительным гулом в ушах и голове, что мешает воспринимать тихую речь. При изменении положения головы меняется и характер шума.
Офтальмический синдром связан с нарушением работы зрительного аппарата. Появляются такие заболевания как конъюнктивит, фотопсия (ложное видение посторонних предметов), глазная мигрень. Возможно в некоторых случаях частичная потеря поля зрения, что связано с изменением тела в пространстве.
Эпизоды дроп-атаки – это падение человека. В основном вызваны нарушением функции кровообеспечения головного мозга, а в частности его состовляющих (ствол головного мозга и мозжечок), отвечающих за координацию и положения тела в пространстве. Этот синдром диагностируется тетраплегией, когда больной запрокидывает голову назад. При этом двигательная способность человека восстанавливается быстро.
Транзиторные ишемические атаки или еще называют преходящие, характеризуются такими признаками как нарушение сна, зрения, речи, появляется тошнота и рвота, кружится голова, возникает проблема при глотании пищи или воды, в глазах начинает двоиться. Чаще всего эти признаки появляются на ишемической стадии синдрома вертебральной артерии.
Синкопальный вертебральной синдром (Синдром Унтерхарншайта) возникает при патологическом нарушении кровоснабжения ретикулярной формации головного мозга, и представляет собой опасность при резком повороте головы, так как в этот момент человек может упасть без сознания.
Диагностика
Для определения синдрома вертебральной артерии необходимо приложить немало усилий, знаний и воспользоваться необходимым оборудованием. Чаще всего пациенты жалуются при этом синдроме на острую головную боль, нарушение зрения, что не дает полную картину заболевания и вызывает затруднения у врача при постановки диагноза.
Для того чтобы правильно определить синдром вертебральной артерии врач должен установить в обращении пациента один из девяти клинических вариантов синдрома или возможно их сочетание. Так же необходимо назначить больному одно из обследований, либо МРТ, либо мультиспиральную компьютерную томографию, благодаря этому обследованию можно определить внешние изменения в позвонках шейного отдела, ведущие к развитию этого синдрома. Так же основными критериями определения синдрома вертебральной артерии являются результаты УЗИ кровотока после динамической работы шейных позвонков и изменения положения тела в пространстве.
Лечение
После установления мотива возникновения синдрома позвоночной артерии необходимо назначить лечение, которое имеет два пути устранения синдрома. Во-первых, необходимо наладить работу кровеносного русла в кровоснабжении органов, во-вторых, нужно ликвидировать источники, в результате которых произошла компрессия сосудов.
При сдавливании позвоночных сосудов возникает отечность, которую необходимо устранить медикаментами, регулирующими венозный отток, это троксерутин, гинко-билоба, диосмин и нестероидные противовоспалительные средства, такие как целебрекс, лорноксикам, целекоксиб. Это терапия направлена в первую очередь на устранение первоочередных признаков воспаления тканей и отечности, как локальной, так и конечностей.
Далее терапия, направленная на поддержание сосудов в тонусе и улучшение их работы, представлена нижеперечисленным списком медикаментов: трентал, винкамин, винпоцетин, кавитон форте, антагонисты кальция (нимодипин), альфа-адреноблокаторы (ницерголин), инстенон, сермион. Эти препараты помогают улучшить кровоток по сосудам, идущим к головному мозгу. Благодаря ультразвуковому обследованию, можно с точностью определить гемодинамику сосудов, что позволяет назначить действенные препараты. Больные с синдромом позвоночной артерии всегда имеют нарушения в кровоснабжении отделов головного мозга, и на это нужно в первую очередь обратить внимание.
Нейропротективная терапия
Сейчас в медицине актуально лечение медикаментами для повышения уровня энергетических обменных процессов в отделах головного мозга, что помогает в быстрой степени восстановить поврежденные нервные клетки и окончания при недостаточном снабжении их кислородом и другими необходимыми веществами. Такие медикаменты называются нейропротекторы, вот одни из них:
Лечебная физическая культура, массаж, иглоукалывание, мануальная терапия используется при устранении симптомов дегенеративных заболеваниях. При устранении симптомов синдрома позвоночной артерии используются следующие препараты, уменьшающие тонус скелетных мышц, подавляющие мигрень и блокирующие свободный гистамин в организме.
Чаще всего необходимо использовать смешанное лечение пациента для достижения необходимого результата. Применение препаратов с физиотерапией или другими немедикаментозными средствами позволяет сократить время течения болезни и улучшить результат при окончании заболевания.
Иногда необходимо хирургическое вмешательство, например, если синдром позвоночной артерии вызван механической компрессией сосудов со стороны образования грыжей диска или остеофитом. В итоге после удаления причины хирургическим методом и восстановлением медикаментозными средствами синдром вертебральной артерии отступает, и головной мозг получает в полном объеме кислород и необходимые питательные вещества.








