что нельзя при нейрофиброматозе
Нейрофиброматоз у детей
Нейрофиброматоз у детей – болезнь Реклингхаузена – это наследственное заболевание, при котором поражается кожа с образованием пигментных и опухолевидных пятен, глаза, нервная система, внутренние органы, кости ребенка. На сегодня не известны причины появления болезни. Есть данные, что болезнь имеет наследственный характер. А «спусковыми механизмами являются нейрогенный, эндокринный, дизонтогенетический факторы. В основе болезни может быть генетическая мутация, тогда ребенок рождается уже с данным диагнозом.
Нейрофибромы часто появляются в детстве, особенно в пубертатном периоде. Первый признак всегда – формирование пигментных пятен. Многие нейрофибромы можно удалить. Но 3-5% доброкачественных опухолей (по статистике) преображаются в злокачественные.
Типы нейрофиброматоза у детей:
НФ1 является более распространенным – 1 случай на 4 тыс новорожденных. Он именуется также болезнью Реклингхаузена. НФ2 бывает 1 раз на 50000 рождений. При нем обнаруживают вустороннюю акустическую нейрофиброму. В семьях, где есть несколько больных с рассматриваемым диагнозом, болезнь может проявляться в различных физических отклонениях. Осложнения могут быть также различными.
Что провоцирует / Причины Нейрофиброматоза у детей:
Нейрофиброматоз у детей почти всегда передается по наследству или является результатом мутации в организме. При наличии патологического гена у ребенка почти 100%-е шансы заболеть. Но выраженность нарушений составляет около 50%. При нейрофиброматозе у матери или отца риск ребенка заболеть составляет 50%. Если больны и мать и отец, то заболевают примерно 67 детей из 100.
Патогенез (что происходит?) во время Нейрофиброматоза у детей:
Во всех органах и тканях разрастаются доброкачественные (нераковые) опухоли, состоящие из соединительной ткани и пигментных клеток. Вокруг нервных стволов разрастаются опухоли, именуемые невриномами или неврофибромами. На коже это проявляется пигментными пятнами и образованиями, которые типичны для поражений печени (жировые бляшки, расширенные в виде кист сосуды). Это вызвано поражением печеночной ткани опухолевыми клетками.
Образования в виде пигментных пятен появляются даже на сетчатке глаз, что называется факоматозой сетчатки. Опухоли формируются на слизистой рта. Они состоят из соединительной ткани, выглядят как небольшие по размерам упругие плотные узелки. Они могут быть большими, но в любом случаев поверхности их гладкие и ровные.
Почти всегда новообразования выше уровня слизистой, могут находиться и внутри тканей, что усложняет их нахождение и диагностику. Изменения в конечностях и туловище различные. Кости могут быть слабо развиты, или же наблюдается значительное утолщение их, потому руки и ноги становятся уродливой формы, что сказывается на жизни ребенка. Искривление позвоночного столба, которое негативно отражается на функционировании спинного мозга, является стойким и постоянным изменением.
Что касается нервной системы, при нейрофиброматозе у детей снижается интеллектуальный уровень. Они впадают в тяжелую депрессию, которую крайне тяжело излечить. Патологический ген наследуется по аутосомно-доминантному признаку. Носительства не бывает. Чаще всего болеют лица мужского пола – в 2 раза чаще девочек и девушек.
Симптомы Нейрофиброматоза у детей:
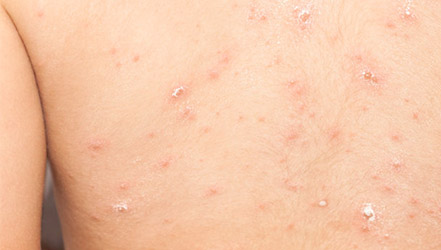
Типичный симптом нейрофиброматоза у детей – пигментные пятна на спине, в паховой зоне, на внутренних поверхностях рук и ног. Они светло-кофейного оттенка, в частых случаях вокруг них есть депигментированные зоны кожи. При заболевании деформируется позвоночник, формируется сколиоз, могут быть краевые дефекты тел позвонков, их суставных и поперечных отростков, узуры нижних краёв задних отделов рёбер, расширение межпозвоночных отверстий и эрозии их краёв. Характерный симптом болезни – слоновость.
При нейрофиброматозе опухоли бывают в виде кожных разрастаний с пигментацией или узлов различной величины в мягких тканях и под кожей, что называется узловыми опухолями.
Изменения в костной ткани
При рассматриваемом диагнозе может быть дисплазия или утолщение отдельных костей, деформация костей черепа, лицевых костей, удлинение ног или рук ребенка. Также это могут быть изменения при жизни ребенка, когда на кости давят опухоли: деструкции, периостальные наслоения. Сюда же причисляют и деформацию позвоночника.
Что должно насторожить родителей?
При нейрофиброматозе, прежде всего, появляются пятна светло-коричневого оттенка. Если вы заметили у ребенка несколько таких пятен, это повод срочно обратиться к врачу. При подтверждении диагноза нужно следить за формированием опухолей и, если они появятся, срочно идти к доктору.
Обнаружение заболевания на ранних сроках очень важно для лечения. При НФ1 больше половины детей имеют легкие признаки, которые не нуждаются в лечении или требуют легкой терапии. При НФ1 у ребенка дети и в начале взросления остаются относительно здоровыми, у них почти никогда не возникает серьезных осложнений. При нейрофиброматозе второго типа ребенку нужна поддержка и лечение, чтобы вести полноценную и продуктивную жизнь.
Возрастные периоды выявления признаков нейрофиброматоза I
| Симптом | Пятна «кофе с молоком» | Диффузные плексиформные нейрофибромы | Гиперпигментация подмышечной и/или паховой зоне | Кожные нейрофибромы |
| Ранний детский возраст (0—2 года) | + | + | + | |
| Дошкольный возраст | + | |||
| Школьники и подростки (6—16 лет) | + | |||
| Взрослые (старше 16 лет) | + |
Диагностика Нейрофиброматоза у детей:
Для подтверждения диагноза «нейрофиброматоз» необходимо наличие у ребенка минимум 2 из ниже названных признаков:
Для обнаружения опухолей и диагностики проблем с костями скелета применяют такие два метода: МРТ и рентгенография. У детей с нейрофиброматозом окружность головы больше, чем у одногодок без такого диагноза. Для диагностирования НФ2 у детей нужно проверить слух. Для этого применяют аудиометрию, проводят проверку мозга, ушных нервов и спинного мозга, чтобы обнаружить возможные опухоли.
Важную информацию может дать изучение семейной истории ребенка. При наличии в ней нейрофиброматоза первого или второго типа можно провести генетическую экспертизу. Но нельзя сказать, что ее результаты точны на 100%. У новорожденного ребенка в некоторых случаях можно обнаружить отклонения при помощи биопсии хориона или амниоцентеза.
Для постановки диагноза «нейрофиброматоз первого типа» нужны консультации таких специалистов:
Врачу может понадобиться осмотр большого количества родственников, если в семье есть хотя бы один член с пятнами на коже цвета кофе с молоком, или же если на этого члена семьи указывает семейный анамнез.
Дифференциальная диагностика
Пятна цвета кофе с молоком обнаруживают не только при рассматриваемой болезни, но при более ста наследственных болезнях и синдромах. Следует отличать также нейрофиброматоз I и II типа. При втором опухоли доброкачественные, но более агрессивные, чем при первом типе.
Абсолютным диагностическим критерием НФ1 является наличие у больного двусторонних неврином VIII пары черепных нервов. При втором типе могут быть обнаружены глиомы, менингиомы, шванномы.
Требуется отличие нейрофиброматоза I от синдрома Клиппеля-Тренаунау-Вебера, синдрома Протея, рассеянного липоматоза и т.д.
Дифференциальная диагностика НФ2 у детей проводится с такими болезнями:
Нейрофиброматоз имеет общие черты с таким заболеванием как пятнистый невус, который представляет собой проявление генетического мозаицизма. Часть исследователей рассматривают пятнистый невус как сегментарный нейрофиброматоз. У детей с пятнистым невусом может развиться НФ1. Невус у ребенка бывает с рождения или же его находят у ребенка, пока ему нет 3 лет. При пятнистом невусе у ребенка есть светло-коричневые пятна, на их фоне имеются темноокрашенные вкрапления небольших размеров.
Невус у детей имеет большие размеры, но может быть небольшим. Есть случаи 2-сторонних поражений. Пятнистые невусы не сходят с тела ребенка на протяжении всей жизни. Есть совсем небольшой риск злокачественного перерождения болезни. При диагностике очень важно отличать пятнисты невус и нейрофиброматоз.
Лечение Нейрофиброматоза у детей:
Терапия НФ1 у детей заключается в удалении нейрофибром и лечении осложнений. Удаляются нейрофибромы в косметических целях. А терапия осложнений включает избавление от таких нарушений и заболеваний:
При злокачественных нейрофибромах (что бывает в 3-5 случаях из 100) необходимо хирургическое вмешательство, химиотерапия или облучение. Для лечения нейрофиброматоза 2 у детей может быть необходимо удалить опухоль слухового нерва, что иногда кончается глухотой. Слуховой аппарат в таких случаях не дает эффекта.
Управление по контролю за продуктами и лекарствами (США) в 2000 году утвердило использование слуховых имплантатов для людей с потерей слуха при нейрофиброматозе II. Такой прибор позволяет передавать звуки сразу в мозг, потому человек может слышать некоторых звуки. На сегодняшний день проводятся исследования и эксперименты с лекарственными средствами, чтобы развить другие методы лечения рассматриваемой болезни.
Прогноз при нейрофиброматозе у детей благоприятный в большинстве случаев. Как уже было отмечено, нейрофибромы перерождаются в злокачественную форму крайне редко. При распространенном поражении активность и трудоспособность ребенка резко снижена.
Профилактика Нейрофиброматоза у детей:
Специфические профилактические меры не разработаны. Рекомендуется медико-генетическое консультирование, особенно тем семьям, в которых хотя бы у одного члена есть нейрофиброматоз любого типа. Не рекомендуется рекомендуют заводить детей тем семьям, у родственников которых был диагностирован нейрофиброматоз.
К каким докторам следует обращаться если у Вас Нейрофиброматоз у детей:
Питание при нейрофиброматозе
Общее описание болезни
Нейрофиброматоз – болезнь, относящаяся к группе факоматозов. Проявляется в виде пятен телесного цвета на кожных покровах тела.
Насчитывают 7 типов нейрофиброматоза (НФ). Рассмотрим причины и признаки каждого типа НФ.
ТИП 1
Наиболее распространенный тип НФ, который передается наследственным путем. Основной характерной чертой является возникновение опухолей у человека. Заболеваемость в зависимости от пола человека – одинакова, каждый 3,5 тыс. ребенок может подвергаться риску и унаследовать эту болезнь. При НФ-1 в семнадцатой хромосоме картирован ген.
ТИП 2
По сравнению с первым типом, процент заболеваемости вторым типом значительно ниже. Примерно каждый 50 тыс. ребенок может заболеть нейрофибрамотозом 2-го типа. При данной разновидности НФ в 22-ой хромосоме картирован ген.
ТИП 3
3-тий тип встречается редко.
Для него характерны:
НФ-3 развивается быстро, но только после 20-30 лет.
ТИП 4
Довольно редкая форма нейрофиброматоза. Симптоматика схожа с нейрофиброматозом 1-го типа, но есть одно отличие – отсутствуют узелки Лиша.
ТИП 5
5-ый тип – сегментарный. При этом типе – поражение одностороннего характера и оно проявляется наличием нейрофибром или пигментных пятен. Иногда эти проявления сочетаются. По своей клинике НФ-5 похож на гемигипертрофию.
ТИП 6
Данному типу не присущи нейрофибромы. НФ-6 присуще только наличие пигментации, которая проявляется пятнами светло-коричневого цвета.
ТИП 7
Может образоваться после достижения 20-ти лет.
Основные признаки развития:
Наиболее часто болеют нейрофиброматозом первого и второго типа (НФ-1, 2).
Полезные продукты при нейрофиброматозе
Для лечения нейрофиброматоза необходимо придерживаться следующих условий:
Средства народной медицины при нейрофиброматозе
Рецепт №1
30 % настойка, приготовленная из корней и листьев болиголова, с корнями аконита, в попеременном применении порошка мухомора (0,2 грамма брать на один прием). Помогает при онкозаболеваниях различного характера.
Рецепт №2
Настой, приготовленный из чистотела. Способ приготовления: 40 грамм травы чистотела поместить в 200 миллилитров кипятка, настоять в течение четверти часа. Пить по 100 миллилитров за четверть часа до еды (не более трех раз в день). Такой настой нельзя хранить больше 48 часов.
Внимание! Нужно быть придельно осторожными в применении чистотела для лечения. Ведь, кроме своих лечебных способностей, он известен как ядовитое растение (поэтому нужно строго придерживаться доз).
Рецепт №3
Настои или отвары из корня и стебля лопуха, а, также, лопуха паутинистого. Способ применения: внутрь, трижды в день по 100 миллилитров такого настоя (отвара).
Рецепт №4
Опасные и вредные продукты при нейрофиброматозе
Все эти продукты вызывают интоксикацию организма, нарушается питание подкожных клеток, разрушают клетки кожи.
Внимание! Информация носит ознакомительный характер и не предназначена для постановки диагноза и назначения лечения. Всегда консультируйтесь с профильным врачом!
НЕЙРОФИБРОМАТОЗ I ТИПА. Проблемы диагностики и лечения
Каковы диагностические критерии нейрофиброматоза? Что является особенностью нейрофиброматоза и затрудняет диагностику? На чем основывается терапия нейрофиброматоза? Нейрофиброматоз I типа (классический, периферический, собственно болезнь Реклингха
Каковы диагностические критерии нейрофиброматоза?
Что является особенностью нейрофиброматоза и затрудняет диагностику?
На чем основывается терапия нейрофиброматоза?
Заболевание характеризуется выраженным клиническим полиморфизмом, прогрессирующим течением, полиорганностью поражений и высокой частотой осложнений, в том числе приводящих к летальному исходу (развитие сердечно-легочной недостаточности вследствие выраженных скелетных аномалий, злокачественное перерождение нейрофибром и др.).
Механизм развития клинических проявлений неизвестен. Существует предположение, что ген «нф 1» входит в группу генов, подавляющих рост опухолей. Снижение или отсутствие выработки продукта гена — нейрофибромина приводит к диспластической или неопластической пролиферации клеток.
Клиническая диагностика нейрофиброматоза I типа основывается на обнаружении диагностических критериев, рекомендованных Международным комитетом экспертов по нейрофиброматозу. Диагноз может быть поставлен при наличии у больного по крайней мере двух из перечисленных ниже признаков: не менее пяти пятен цвета «кофе с молоком» диаметром более 5 мм у детей препубертатного возраста и не менее шести таких пятен диаметром более 15 мм в постпубертатном периоде; две и более нейрофибромы любого типа или одна плексиформная нейрофиброма; множественные мелкие пигментные пятна типа веснушек, локализованные в крупных кожных складках (подмышечных и/или паховых); глиома зрительного нерва; два и более узелков Лиша на радужной оболочке, обнаруживаемых при исследовании с помощью щелевой лампы; дисплазия крыла клиновидной кости или врожденное истончение кортикального слоя длинных трубчатых костей с наличием псевдоартроза или без него; наличие у родственников первой степени родства нейрофиброматоза I типа по тем же критериям.
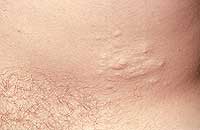
 |
| Рисунок 1. Множественные нейрофибромы |
Особенностью заболевания является специфическая последовательность проявления симптомов в зависимости от возраста пациента, что затрудняет клиническую диагностику нейрофиброматоза I типа в раннем детском возрасте. Таким образом, с рождения или первых лет жизни могут существовать лишь некоторые признаки нейрофиброматоза I типа, такие как крупные пигментные пятна, плексиформные нейрофибромы, скелетные дисплазии. Другие симптомы могут проявиться значительно позднее (к 5–15 годам). При этом степень выраженности клинических проявлений, течение и быстрота прогрессирования нейрофиброматоза I типа у разных больных неодинаковы и колеблются в широких пределах. В настоящее время не установлено, чем обусловлены такие различия.
Нейрофибромы (дермальные, гиподермальные, плексиформные) представляют собой наиболее выраженное проявление болезни Реклингхаузена, их количество иногда достигает нескольких тысяч; плексиформные нейрофибромы могут быть гигантскими, массой более 10 кг. Эти косметические дефекты, как правило, больше всего беспокоят пациентов, даже имеющих системные заболевания. Кроме того, нейрофибромы, особенно плексиформные, связаны с повышенным риском озлокачествления (в 20% случаев, по нашим данным). При локализации в средостении, в брюшной полости, в глазнице они приводят к нарушению функций прилегающих органов. Например, в сентябре 2000 года в отделении наследственных заболеваний кожи ЦНИКВИ был консультирован больной мальчик 8 лет, прибывший из Брянской области в Москву для оперативного лечения по жизненным показаниям; гигантская плексиформная нейрофиброма располагалась в верхнем средостении, деформировала нижнюю 1/3 шеи и являлась причиной затрудненного дыхания и пароксизмальной тахиаритмии.
О развитии нейрофибром известно немногое. Время от времени растет их количество и размеры в ответ на различные стимулы, среди которых ведущее место занимают гормональная перестройка организма: пубертатный возраст, период беременности или после родов, а также перенесенные травмы или тяжелые соматические заболевания. С расширением спектра предлагаемых коммерческих медицинских и косметических услуг значительно увеличилось число обращений больных, указывающих на появление новых опухолей (нейрофибром, неврином, шванном) после ятрогенных вмешательств. Речь идет об удалении опухолей с диагностической или лечебной целью различными методами, в том числе с помощью хирургического иссечения. К ятрогенным осложнениям также приводит назначение физиотерапевтических процедур при лечении различных соматических заболеваний, коррекции скелетных нарушений (всевозможных видов сколиоза, переломов) и нервно-мышечных расстройств (очень часто массаж по различным поводам назначается детям грудного возраста, когда диагностика нейрофиброматоза I типа зачастую невозможна из-за недостаточности клинических проявлений). Но часто заболевание прогрессирует и на фоне кажущегося благополучия. Положение осложняется тем, что у врачей нет возможностей приостановить развитие болезни.
Основной задачей научных исследований представляется разработка методов патогенетического лечения нейрофиброматоза I типа, позволяющих сдерживать появление новых и рост уже имеющихся опухолей, а также предотвращать развитие осложнений.
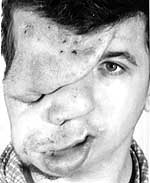 |
| Рисунок 2. Плексиформная нейрофиброма |
В настоящее время для лечения этого заболевания как за рубежом, так и в России используются методы симптоматической терапии, как, например, хирургическое удаление опухолей, коррекция кифосколиоза или лучевая терапия нейрофибром внутренних органов. Кроме того, ученые на Западе сконцентрировались на возможности этиологического лечения, то есть генной инженерии. Особенно далеко это направление продвинулось со времени открытия мутантного гена и расшифровки его первичного продукта — нейрофибромина в 1990 году; на научные изыскания, связанные с этой проблемой, ежегодно выделяются огромные средства.
Первая попытка патогенетического подхода к лечению была сделана V. Riccardi в 1987 г., когда он предложил длительное использование кетотифена (в дозе 2-4 мг в течение 1,5-3 лет) для стабилизации мембран тучных клеток, полагая, что именно дегрануляция этих клеток стимулирует рост опухолей. Однако лечение одним кетотифеном не принесло желаемых результатов: уменьшались субъективные ощущения болезненности и зуда в области нейрофибром, но какого-либо влияния на рост опухолей отмечено не было. Кроме того, при продолжительном приеме препарата наблюдалось снижение количества иммунокомпетентных клеток в периферической крови и ухудшение показателей иммунитета. Существуют различные точки зрения на роль тканевых базофилов в развитии нейрофибром. По мнению некоторых авторов, тучные клетки представляют собой эффекторные клетки противоопухолевого иммунитета. С помощью обычной и электронной микроскопии было показано, что большое количество тканевых базофилов с их активной внеклеточной дегрануляцией наблюдается только на ранней стадии развития нейрофибром. На поздней же стадии, при длительности существования нейрофибром не менее пяти лет, в клеточном матриксе опухолей тучных клеток значительно меньше, дегрануляция их преимущественно внутриклеточная и не сопровождается разрушением клеток.
На основании данных многочисленных исследований нами впервые разработана комплексная методика патогенетической терапии с использованием препаратов из разных групп лекарственных средств. Учитывая то, что клеточный состав нейрофибром в основном представлен шванновскими клетками, фибробластами, тучными клетками и лимфоцитами, а межклеточное вещество в активно растущих, особенно плексиформных, — кислыми мукополисахаридами, для лечения нейрофиброматоза I типа мы выбрали следующие препараты. Стабилизатор мембран тучных клеток, кетотифен, мы назначали по 2-4 мг короткими курсами по два месяца. Чтобы избежать осложнений, в первые две недели приема препарата использовался фенкарол по 10-25 мг три раза в день. В качестве антипролиферативного препарата применялись тигазон в дозе не менее 1 мг на килограмм массы тела или аевит до 600 000 МЕ с учетом переносимости. Также курсами применялась лидаза (мукополисахаридаза) в дозе 32-64 Ед в зависимости от возраста внутримышечно, через день, на курс 30 инъекций.
Вышеуказанные препараты использовались комплексно в различных сочетаниях или в виде монотерапии в зависимости от формы нейрофиброматоза I типа, жалоб, течения, а также возраста и пола больных. Обязательно лечение проводилось в периоды прогрессирования заболевания, то есть при появлении новых опухолей и/или росте уже имеющихся, как правило сопровождающемся зудом или ощущением болезненности в их проекции, а также с целью предотвращения активизации заболевания во время планируемых операций на опухолях. Повторные курсы лечения с интервалами в два месяца назначались при наличии у больных крупных плексиформных нейрофибром или болезненных неврином. При этом, как правило, курсовое применение тигазона (или аевита) в виде монотерапии чередовалось с сочетанным применением стабилизаторов мембран тучных клеток и инъекций лидазы. Предлагаемое лечение хорошо переносилось больными.
В единичных случаях наблюдались незначительное повышение уровней печеночных показателей в повторных биохимических анализах крови при приеме тигазона (у одной больной) и очаговая аллергическая реакция на введение лидазы (у двух пациентов из 60), которая проявлялась воспалением тканей в месте инъекций. В этих случаях препараты отменялись, назначалось симптоматическое лечение.
В результате проводимой терапии нам, как правило, удавалось приостановить прогрессирование заболевания; наблюдалось уменьшение (сморщивание) нейрофибром и неврином вплоть до полного исчезновения некоторых опухолей (особенно активно уменьшаются плексиформные нейрофибромы — на ранней стадии своего развития — и невриномы).
Полученные результаты удовлетворяют исследователей и позволяют рекомендовать вышеуказанную методику патогенетического лечения нейрофиброматоза I типа для повсеместного применения. Разработанная нами комплексная методика патогенетического лечения впервые дает возможность оказать больным медикаментозную помощь.
Архив
НЕЙРОФИБРОМАТОЗ
Нейрофиброматоз (НФ) впервые был признан отдельной нозологией в конце 19-го века, когда Фридрих фон Реклингаузен описал серию пациентов с сочетанием кожных поражений и опухолями центральной и периферической нервной системы. Окончательная дифференциальная диагностика между 1 и 2 типом заболевания (НФ1 и НФ2) была проведена в 1981 году. Данные заболевания значительно отличаются, тем не менее, некоторые их симптомы подобны, а это часто приводит к сложностям в дифференциальной диагностике и оценке динамики состояния. Представленный обзор посвящен характерным симптомам двух упомянутых клинических единиц, их патогенезу, диагностике и терапии.
ГЕНЕТИКА И ПАТОГЕНЕЗ
НФ1 и НФ2 являются аутосомно-доминантными генетическими заболеваниями без какого-либо расового или полового преобладания. Их локусы расположены, соответственно, на хромосомах 17q11.2 и 22q12.2. Для указанных заболеваний типична высокая частота спонтанных мутаций, в результате чего 50% клинических случаев являются спорадическими. Оба заболевания характеризуются 100% пенетрантностью и широкой фенотипической вариабельностью. Факторы последней до сих пор непонятны, они, вероятно, могут быть как наследственными, так и экзогенными. НФ1 довольно распространен, его частота составляет примерно 1:3000. Частота НФ2 равняется 1:40000. Для обоих состояний характерна генетическая мозаичность.
Следствием мутаций гена НФ1 является утрата функции белка нейрофибромина, способствующего удержанию специфического протоонкогена в неактивной форме. В результате этого в тканях ЦНС и кожи начинается неуправляемая пролиферация, лежащая в основе туморогенеза. Ген НФ2 кодирует белок мерлин, регулирующий рост, мобильность и клеточное ремоделирование путем угнетения передачи внеклеточных митогенных сигналов.
Генетическое тестирование доступно для обеих форм НФ. Его чувствительность колеблется в диапазоне 34–95%. Соматическая мозаичность, как правило, связана с гиподиагностикой ненаследственных форм. В таких случаях оправданным является анализ характерных для семьи мутаций, что ассоциируется с достаточно высокой диагностической точностью.
КЛИНИЧЕСКИЕ ПРИЗНАКИ: ОБЗОР
НФ1 характеризуется преимущественно кожными проявлениями (гиперпигментированными макулами цвета кофе с молоком, кожными и подкожными нейрофибромами), опухолями невральных оболочек, глиомами зрительного тракта (ГЗТ) и другими нейроонкологическими заболеваниями, целым рядом костных аномалий, когнитивным дефицитом и повышенным риском опухолевого роста за пределами нервной ткани. Для НФ2 характерны новообразования центральной и периферической нервной системы (в частности шванномы) при минимальных кожных и экстраневральных симптомах (табл. 1). Оба заболевания диагностируются на основании клинических признаков (табл. 2, 3, 4).
| НФ1 | НФ2 | |
|---|---|---|
| Тип наследования | Аутосомно-доминантный | Аутосомно-доминантный |
| Спонтанные мутации | 50% | 50% |
| Частота | 1 : 3000 | 1 : 40000 |
| Вовлеченные хромосомы | 17q11.2 | 22q12.2 |
| Генный продукт | Нейрофибромин | Мерлин |
| Типичные признаки | Макулы цвета кофе с молоком в детстве (включая раннее) | Глухота, вестибулярные нарушения (у молодых лиц) и катаракта |
| Опухоли нервных оболочек | Нейрофиброма, плексиформная нейрофиброма, злокачественные опухоли периферических нервов | Шваннома |
| Внутричерепные опухоли | Глиомы зрительных путей, другие астроцитомы/глиомы | Вестибулярные шванномы, менингиомы |
| Спинномозговые опухоли | Узловые плексиформные нейрофибромы (корешков) | Шванномы (корешков), эпендимомы (интрамедуллярные) |
| Кожные симптомы | Макулы цвета кофе с молоком, веснушки в паховых/подмышечных областях, кожные/подкожные нейрофибромы | Кожные шванномы |
| Когнитивные расстройства | Часто встречаются трудности в учебе, синдром нарушения внимания и гиперактивности, легкое снижение IQ | Отсутствуют |
| Скелетные проявления | Сколиоз, сутулость, псевдоартрозы, дисплазия клиновидной кости | Отсутствуют |
| Офтальмологические нарушения | Узелки Лиша, врожденная глаукома | Ювенильное подкапсулярное помутнение хрусталика, катаракта, рубцы роговицы, гамартомы сетчатки |
| Другие типы опухолей | Хроническая миелогенная лейкемия, феохромоцитома | Отсутствуют |
| Другие неврологические проявления | Макроэнцефалия, невыясненные зоны прояснения (на МРТ) | Невропатии, арефлексия |
| Другие симптомы | Сосудистые аномалии, желудочно-кишечные кровотечения, запоры |
| НФ1 диагностируется у пациента при наличии 2 и более из нижеперечисленных признаков: |
|---|