санация тбд что это
Санация трахеобронхиального дерева у тяжелых реанимационных больных: от простого к правильному
Среди большого количества внутрибольничных инфекций, инфекции дыхательных путей, по частоте развития, занимают третье место после инфекций мочевыводящих путей и раневой инфекции. Однако по степени тяжести течения инфекционного процесса, выраженности клинических проявлений именно инфекции дыхательных путей занимают первое место, не говоря уже о том, что первое место они занимают и в структуре инфекционных осложнений, определяющих уровень послеоперационной летальности.
Инфекция дыхательных путей – это прежде всего гнойный трахеобронхит и пневмония.
Госпитальная пневмония (приобретенная в стационаре) – это пневмония, которая развивается через 48 ч и более после госпитализации при условии отсутствия какой-либо инфекции на момент поступления больного в стационар. Более высокая частота госпитальной пневмонии наблюдается именно в отделениях реанимации и интенсивной терапии – 15-20% и особенно у больных, которым проводится длительная искусственная вентиляция легких (18-60%).
Летальность при госпитальной пневмонии, по данным разных авторов, составляет от 8 до 20%, в отделениях интенсивной терапии – свыше 20%.
Именно больные, которым проводится длительная искусственная вентиляция легких, подвергаются особой опасности инфицирования.
Эндотрахеальная интубационная трубка обходит защитные механизмы верхних дыхательных путей над голосовыми связками, ее присутствие угнетает защитные реакции со стороны нижних отделов дыхательных путей (кашель, мукоцилиарный и механический клиренсы). Если руки медперсонала или оборудование заражены патогенной флорой, бактерии могут непосредственно проникать в трахеобронхиальное дерево.
Пути проникновения бактерий:
При санации ТБД обязательно соблюдение следующих правил:
Для санации трахеобронхиального дерева используют одноразовые стерильные катетеры. Тем не менее, довольно часто можно встретить ситуацию, когда одноразовых стерильных катетеров нет, либо они используются многократно, или катетеры готовят кустарно из отработанных систем для внутривенных инфузий. Часто катетеры хранятся не должным образом, что видно из слайдов. Нет необходимости говорить о том, что вся совокупность таких факторов никак не может способствовать профилактике развития инфекционного процесса дыхательных путей, особенно у лиц, которым проводится длительная искусственная вентиляция легких.
Представляется возможным, что имено закрытые стерильные системы для санации дыхательных путей позволяют снизить частоту встречаемости инфекции дыхательных путей, этиологическим фактором которых выступают повсеместное несоблюдение правил асептики и антисептики, и компенсируют в большей степени низкую их профилактическую эффективность.
На серии слайдов представлены основные функциональные составляющие закрытой аспирационной системы Cathy и этапы работы с ней в реальном времени с реальными пациентами.
Помимо простого удаления из дыхательных путей скопившегося секрета, гнойного отделяемого и т.д., с помощью данной системы возможно проводить лаваж бронхиального дерева, отбирать пробы мокроты для последующего ее исследования.
Собирательное субъективное мнение медперсонала о системе можно выразить в трех пунктах:
Представляется, что будущее у системы для закрытой санации дыхательных путей Cathy есть. Насколько оно будет перспективным можно будет судить, только продолжив с ней работать, проводя научные исследования.
Замечу, что в нашей клинике мы видим такие, на наш взгляд, перспективные направления:
Санация тбд что это
Аспирация из полости носа, рта и глотки является травматичной процедурой у новорожденных. Используется то же оборудование и предосторожности, что и при аспирации из трахеи, так как могут быть те же осложнения. Аспирацию из эндотрахеальной трубки всегда проводят до таковой изо рта, а последняя всегда предшествует аспирации из полости носа.
1. Показания:
а. Санация трахеобронхиального древа от секретов.
б. Сохранение проходимости искусственных дыхательных путей.
в. Получение материала для анализа или посева.
2. Относительные противопоказания:
а. Недавнее хирургическое вмешательство в данной области.
б. Длительная, не поддающаяся лечению брадикардия.
в. Легочное кровотечение.
г. Осцилляторная вентиляция легких.
3. Оборудование:
Стерильное оборудование:
а. Физиологический раствор для вливания в дыхательные пути.
б. Физиологический раствор или вода для промывания катетера.
в. Перчатки.
г. Катетеры для отсоса:
(1) Необходимые характеристики безопасности:
(а) Метки через одинаковые интервалы.
(б) Микроскопически гладкая поверхность.
(в) Множество боковых отверстий на разных сторонах.
(г) Большое отверстие, путем закрытия которого создают вакуум.
(д) Размер не более половины внутреннего диаметра искусственного воздухоносного пути.
(I) Размер 8 Fr для эндотрахеальных трубок более 3,5 мм.
(II) Размер 5 Fr для эндотрахеальных трубок менее 3,5 мм.
д. Модифицированный переходник для интубационных трубок, который позволяет вводить катетер отсоса без отключения от аппарата ИВЛ (переходник для отсоса «Novometrix C/S») (Novometrix Medical Systems, Wallingford, CT, USA).
е. Источник вакуума:
(1) Отрицательное давление устанавливают чуть выше необходимого для всасывания секретов в катетер.
(2) Источником отрицательного давления следует управлять механически. Давление, генерируемое устройствами для отсасывания из ротовой полости, может меняться, что опасно при использовании у новорожденных.
Нестерильное оборудование:
а. Регулируемый источник вакуума с емкостью для сбора, трубками и манометром.
б. Устройство для вентиляции (по показаниям).
(1) Манометр.
(2) Согретый увлажненный кислород.
(3) Мешок с устройством для создания положительного давления в конце выдоха.
4. Меры предосторожности.
а. По возможности лаваж проводят два человека для снижения риска ухудшения состояния пациента и осложнений, а также для уменьшения времени проведения процедуры.
б. Непосредственно для каждого пациента определяют, что лучше: постоянная ИВЛ во время лаважа или использование дыхания с удержанием на вдохе после лаважа. Выявляют эффект прерывания ИВЛ и ателектазирование при каждом введении катетера.
в. Пациенту дают время восстановиться между введениями катетера.
г. Фиксируют голову и дыхательные пути для предотвращения смещения трубки.
д. Оценивают уровень секреции путем аускультации и пальпации для определения частоты проведения лаважа.
(1) Избегают ненужных сеансов лаважа.
(2) Только профилактический лаваж для поддержания проходимости проводят столько раз, сколько это необходимо.
(3) Рассматривают возможность увеличения сопротивления дыхательных путей, что возможно при лаваже.
е. Перенастраивают увлажнение согласно размеру катетера и объему секреции.
ж. Избегают случайного отсасывания во время введения катетера. Используют наименьшее разрежение вакуума, эффективное для очищения от секретов в течение нескольких секунд.
з. Не следует вводить катетер глубоко, поскольку это может вызать рефлекторный кашель. Используют рекомендованную длину. Не выполняют отсасывание, если катетер введен слишком глубоко. Легкое прикосновение катетера к стенке трахеи может привести к травме.
и. Ограничивают время введения катетера и аспирации до необходимого для удаления секретов.
5. Методика у интубированных пациентов:
а. При поддержании проходимости дыхательных путей искусственными способами соблюдают стерильность, при этом на одну руку надевают стерильную перчатку, а на вторую нет.
б. Во время аспирации постоянно проводят пульсоксиметрию.
в. Постоянно мониторируют ЧСС.
г. Обычно лучше всего отключить новорожденного от аппарата ИВЛ и поручить второму специалисту проводить вспомогательную вентиляцию вручную, используя следующие рекомендации в соответствии с индивидуальными потребностями.
(1) FiО2 устанавливают на 10% или выше базового уровня.
(а) Мониторируют оксигенацию. Регулируют FiО2 для предотвращения колебаний оксигенации.
(б) Оценивают эффект процедуры.
(2) Пиковое давление на вдохе, как на аппарате ИВЛ или выше на 10 см вод.ст.
(3) Постоянное давление в дыхательных путях то же, что и на аппарате ИВЛ.
(4) ЧД 40-60 в минуту.
При высоком риске пневмоторакса при выраженной интерстициальной эмфиземе безопаснее использовать метод быстрой ручной вентиляции, используя более низкое пиковое давление вместо выдоха с продлением давления вдоха. В других случаях, когда уменьшение объема легких при аспирации представляет собой большую проблему, проводят дыхание с удержанием давления на вдохе при той же частоте, что и на аппарате ИВЛ.
При аспирации возникает уменьшение легочного объема со снижением растяжимости. Побочный эффект сохраняется в течение длительного времени, когда ИВЛ при тех же параметрах используется во время и после аспирации.
д. Определяют длину эндотрахеальной трубки вместе с переходником и отмечают на катетере для аспирации в качестве границы глубины введения.
е. Устанавливают вакуум на наименьшем уровне, необходимом для удаления секрета. Уровень требуемого разрежения зависит от нескольких факторов.
(1) Герметичности системы и колебания генерируемого давления вакуума.
(2) Точности манометра.
(3) Диаметра катетера (чем меньше катетер, тем выше давление).
(4) Объема и вязкости секрета.
ж. Удерживают катетер в одной руке, смачивают кончик в воде или физиологическом растворе. Проверяют правильность выбранной величины разрежения по скорости всасывания жидкости. Регулируют давление нерабочей рукой.
з. Нерабочей рукой освобождают входное отверстие искусственных воздухоносных путей.
1. Отсоединяют от дыхательного мешка, удерживают источник кислорода вблизи отверстия трубки.
2. Открывают порт специального переходника эндотрахеальной трубки для аспирации.
и. Свободной рукой удерживают интубаци-онную трубку, вводят в нее катетер до обозначенной границы. Во время введения не создают разрежения (то есть оставляют порт управления разрежением открытым).
к. Закрывают проксимальный порт управления разрежением и извлекают катетер.
л. Ограничивают время введения и удаления катетера 15-20 с.
м. Снова присоединяют эндотрахеальную трубку к дыхательному мешку и проводят 10-15 дыхательных циклов до стабилизации состояния пациента.
(1) Отмечают колебания оксигенации.
(2) Отмечают ЧСС.
(3) Отмечают экскурсию грудной клетки.
н. Если секрет вязкий или его слой толстый, вводят 0,25 мл физиологического раствора в эндотрахеальную трубку и продолжают вентиляцию.
о. Промывают катетер стерильной водой.
п. Повторяют процесс до полного очищения дыхательных путей.
Видео техники обработки ротовой полости у пациента
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Санация тбд что это
Цель: стандартизация процедуры санации трахеобронхиального дерева (ТБД).
Где: отделение анестезиологии и реанимации.
Когда: при наличии показаний.
Ответственность: ответственным за проведение манипуляции в соответствии с требованиями СОП является медицинская сестра отделения анестезиологии и реанимации. Контроль над соблюдением СОП осуществляет старшая медицинская сестра структурного подразделения.
Нормативно-справочная документация:
· Приказ Минздрава от 15.11.2012 № 919н «Об утверждении Порядка оказания медицинской помощи взрослому населению по профилю “анестезиология и реаниматология”».
· Радушкевич В.Л. Реанимация и интенсивная терапия для практикующего врача. Руководство. М.: Издательство МИА (Медицинское информационное агентство), 2011.
· Основы сестринского дела. Алгоритмы манипуляций. Учебное пособие // Широкова Н.В. и др. М.: Издательство ГЭОТАР-Медиа, 2016.
Показания к санации ТБД устанавливаются персоналом на основании признаков скопления мокроты у больного во время ИВЛ:
· хаотичные кашлевые движения пациента,
· видимая через прозрачную стенку эндотрахеальной трубки мокрота,
· увеличение пикового давления при объемной вентиляции,
· появление волн на петле поток – объем,
· появление крупнопузырчатых хрипов при аускультации над областью трахеи, необходимость взятия проб мокроты для микробиологического исследования
Минимальный обязательный мониторинг во время санации включает пульсоксиметрию, по возможности желательно также мониторировать ЭКГ и ЧСС.
Основная часть СОП
Подготовка к процедуре
1. Идентифицировать пациента по медицинским документам.
2. Надеть маску и медицинскую шапочку.
3. Приготовить все необходимое для процедуры на манипуляционном столике, поместить его вблизи от места проведения манипуляции.
4. Подготовка пациента к санации: если планируется аспирация мокроты только из трахеи, положение больного – на спине; если планируется также санация из главных бронхов, голову пациента поворачивают в сторону, противоположную санируемому бронху.
5. Обработать руки гигиеническим способом.
6. Обработать руки антисептиком. Не сушить, дождаться полного высыхания антисептика. 7. Надеть стерильные перчатки.
8. За 2–3 минуты до санации увеличить подаваемый дыхательный объем на 10–15 процентов (при объемной ИВЛ).
9. Провести преоксигенацию 100-процентным кислородом в течение, по крайней мере, 1 минуты перед санацией.
Выполнение манипуляции
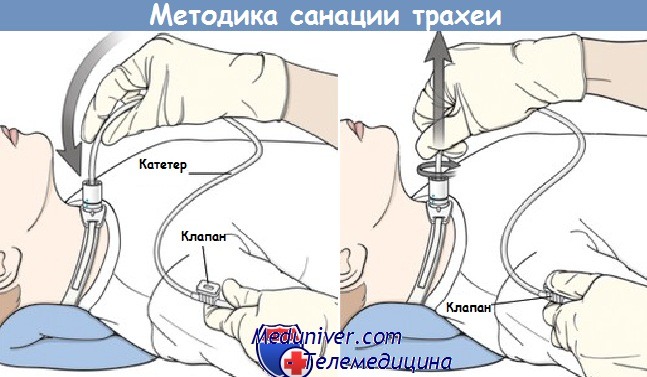
1. Аспирационный катетер подсоединить к шлангу вакуумного отсоса. Дистальную часть катетера извлечь из упаковки непосредственно перед введением в трахею, до этой части катетера рукой стараться не дотрагиваться.
2. Установить отрицательное давление (не более 70–100 см вод. ст.).
3. Коннектор эндотрахеальной (трахеостомической) трубки отсоединить от дыхательного контура или открыть крышку дополнительного прямоугольного адаптера.
4. Катетер осторожно ввести в эндотрахеальную (трахеостомическую) трубку на необходимую глубину, при этом отверстие в основании катетера оставить открытым. Почувствовав препятствие, катетер далее насильно не продвигать, а наоборот, вытянуть обратно на 1–2 см.
5. Закрыть пальцем отверстие вакуум-контроля в основании катетера и медленно извлечь его из трубки. При этом происходит удаление секрета и мокроты через катетер. Длительность такой процедуры не должна превышать 10–15 секунд.
6. После извлечения катетер промыть стерильным физиологическим раствором и при необходимости повторить аспирацию.
7. В процессе санации длительность отсоединения пациента от респиратора не должна превышать 1 минуту.
8. При ухудшении состояния больного (резкое снижение SaO2, цианоз, бради- или тахикардия, сердечные аритмии, судороги, нарушение сознания и т. д.) санацию немедленно прекратить и возобновить ИВЛ.
9. Если в процессе санации аспирируется очень густая слизь или мокрота, рекомендуются внутритрахеальные инстилляции 5–8 мл физиологического раствора с последующей его аспирацией.
10. По окончании санации продолжить ИВЛ 100-процентным кислородом 2–3 минуты, после чего вернуться к предыдущей концентрации кислорода.
Завершение процедуры
1. Использованный материал поместить в непромокаемый пакет для отходов класса Б.
2. Снять использованные перчатки, положить в непромокаемый пакет для отходов класса Б.
3. Обработать руки гигиеническим способом, осушить.
4. Сделать соответствующую запись о результатах выполнения в медицинскую документацию.
Возможные осложнения процедуры санации ТБД
1. Гипоксемия.
2. Брадикардия, остановка сердечной деятельности.
3. Тахикардия, аритмии сердца (в основном, экстрасистолия).
4. Травмирование слизистой оболочки трахеи.
5. Бронхоспазм.
6. Артериальная гипертензия, повышение ВЧД (при сопутствующих активных кашлевых толчках).
7. Инфекционные осложнения со стороны больного или персонала.
Распределение СОПа
Экземпляр Подразделение
Оригинал Главная медсестра
Копия Старшая медсестра отделения анестезиологии и реанимации
Ответственные исполнители ознакомлены и обязуются исполнять
№ п/п Фамилия Подпись Дата
Санация трахеобронхиального дерева
Способность дышать – главная функция организма человека. Вдыхаемый воздух сначала попадает в носовую полость, затем глотку, трахею и конечная его точка – лёгкие. Совокупность «трубок» (бронхов), по которым проходит воздух, берущих своё начало от трахеи, составляет трахеобронхиальное дерево. Но если по каким-то причинам дыхательные пути не способны полноценно транспортировать воздух, врачи принимают решение о проведении трахеостомии.
Трахеостомия – это хирургическая операция, в процессе которой больному делают искусственное отверстие в трахее, куда устанавливается специальная трахеотомическая трубка, позволяющая человеку дышать.
Ситуации, при которых верхние дыхательные пути не могут осуществлять полноценное проведение воздуха, и человек не может дышать, могут быть спровоцированы рядом причин:
| Медицинская услуга | Цена, руб. |
|---|---|
| Туалет (санация) трахеобронхиального дерева | 1000 |
| Первичный прием (Оплата обязательна, при первичном посещении) | 2000 |
| Повторный прием | 1500 |
| Первичная консультация руководителя клиники (Оплата обязательна, при первичном посещении) | 4000 |
| Повторная консультация руководителя клиники | 2000 |
| Дополнительная консультация во время проведения процедур | 500 |
| Адаптация ребенка к ЛОР кабинету | 2000 |
| Адаптация ребенка к ЛОР кабинету руководителем клиники | 4000 |
Сами трахеостомические трубки раньше изготавливались из металла, потом из пластика. На сегодняшний день используются фирменные Портексные трахеотомические трубки, не образующие пролежней в гортани.
При длительном ношении необходимо уделить особое внимание санации трахеостомы. Туалет трахеобронхиального дерева, а тем более замену трахеотомической трубки настоятельно рекомендуется проводить под контролем лор-врача.
Санация трахеобронхиального дерева
Проведение санации трахеобронхиального дерева – неотъемлемое условие послеоперационного восстановления. Непосредственно после хирургического вмешательства уход за трахеостомой проводят медицинские работники, после выписки процедура проведения туалета ложится на плечи самого пациента.
Полноценная санация включает туалет трахеи и смену трахеотомической трубки.
Комплекс мероприятий по санации трахеобронхиального дерева включает:
Ленту, с помощью которой трубка крепится к шее, нужно менять каждый день. Важно также уделять достаточное внимание гигиене кожи шеи вокруг отверстия.
Санация трахеобронхиального дерева у тяжелых реанимационных больных: от простого к правильному
Суховецкий А.В.
Военно-медицинская академия, клиника анестезиологии, реанимации и интенсивной терапии, Санкт-Петербург
Среди большого количества внутрибольничных инфекций, инфекции дыхательных путей, по частоте развития, занимают третье место после инфекций мочевыводящих путей и раневой инфекции. Однако по степени тяжести течения инфекционного процесса, выраженности клинических проявлений именно инфекции дыхательных путей занимают первое место, не говоря уже о том, что первое место они занимают и в структуре инфекционных осложнений, определяющих уровень послеоперационной летальности.
Инфекция дыхательных путей – это прежде всего гнойный трахеобронхит и пневмония.
Госпитальная пневмония (приобретенная в стационаре) – это пневмония, которая развивается через 48 ч и более после госпитализации при условии отсутствия какой-либо инфекции на момент поступления больного в стационар. Более высокая частота госпитальной пневмонии наблюдается именно в отделениях реанимации и интенсивной терапии – 15-20% и особенно у больных, которым проводится длительная искуственная вентиляция легких (18-60%).
Летальность при госпитальной пневмонии, по данным разных авторов, составляет от 8 до 20%, в отделениях интенсивной терапии – свыше 20%.
Именно больные, которым проводится длительная искуственная вентиляция легких, подвергаются особой опасности инфицирования.
Эндотрахеальная интубационная трубка обходит защитные механизмы верхних дыхательных путей над голосовыми связками, ее присутствие угнетает защитные реакции со стороны нижних отделов дыхательных путей (кашель, мукоцилиарный и механический клиренсы). Если руки медперсонала или оборудование заражены патогенной флорой, бактерии могут непосредственно проникать в трахеобронхиальное дерево.
Пути проникновения бактерий:
При санации ТБД обязательно соблюдение следующих правил:
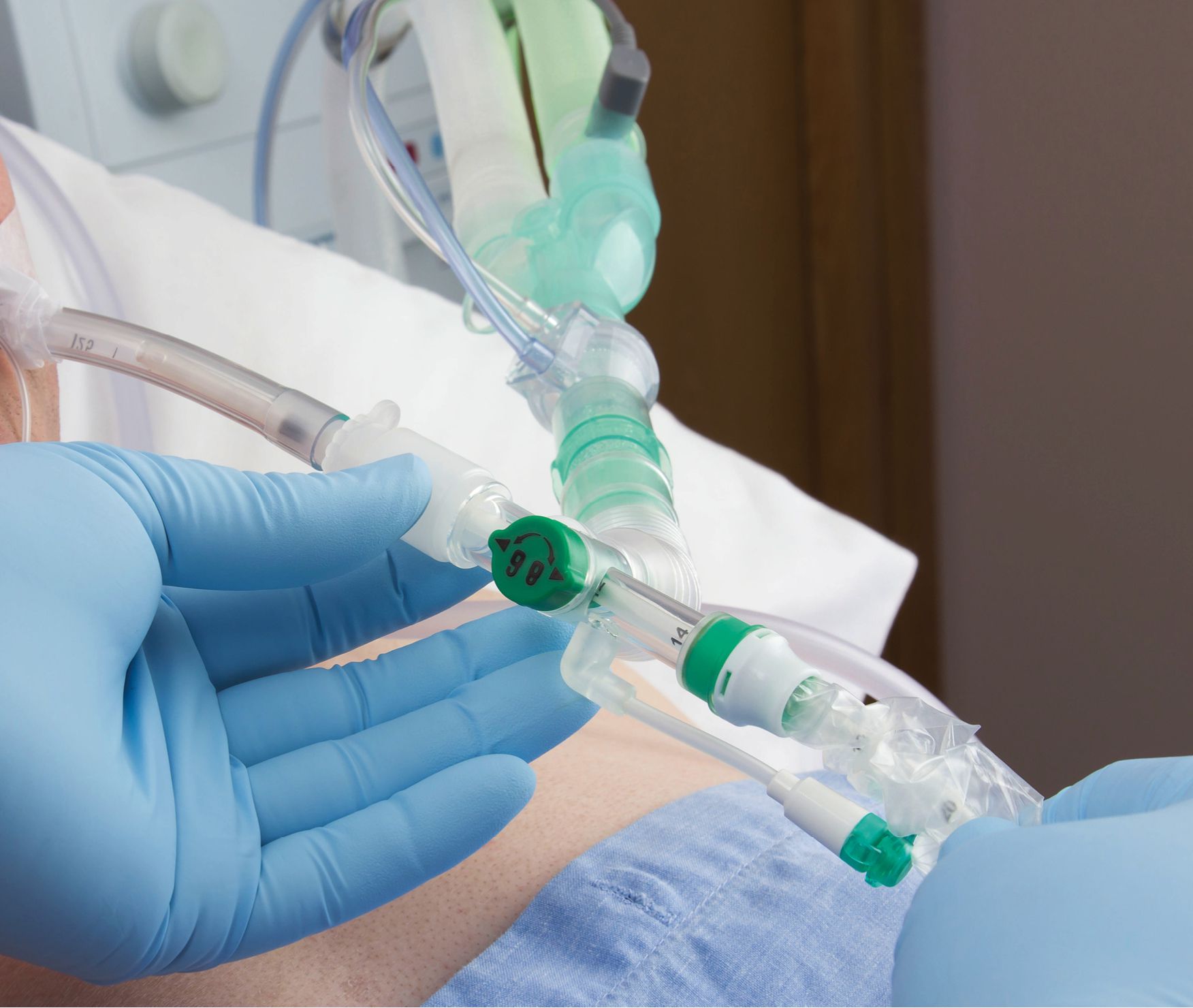
Для санации трахеобронхиального дерева используют одноразовые стерильные катетеры. Тем не менее, довольно часто можно встретить ситуацию, когда одноразовых стерильных катетеров нет, либо они используются многократно, или катетеры готовят кустарно из отработанных систем для внутривенных инфузий. Часто катетеры хранятся не должным образом, что видно из слайдов. Нет необходимости говорить о том, что вся совокупность таких факторов никак не может способствовать профилактике развития инфекционного процесса дыхательных путей, особенно у лиц, которым проводится длительная искусственная вентиляция легких.
Представляется возможным, что имено закрытые стерильные системы для санации дыхательных путей позволяет снизить частоту встречаемости инфекции дыхательных путей, этиологическим фактором которых выступают повсеместное несоблюдение правил асептики и антисептики и компенсируют в большей степени низкую их профилактическую эффективность.
На серии слайдов представлены основные функциональные составляющие закрытой аспирационной системы Cathy и этапы работы с ней в реальном времени с реальными пациентами.
Помимо простого удаления из дыхательных путей скопившегося секрета, гнойного отделяемого и т.д., с помощью данной системы возможно проводить лаваж бронхиального дерева, отбирать пробы мокроты для последующего ее исследования.
Собирательное субъективное мнение медперсонала о системе можно выразить в трех пунктах:
Представляется, что будущее у системы для закрытой санации дыхательных путей Cathy есть. Насколько оно будет перспективным можно будет судить только продолжив с ней работать, проводя научные исследования.
Замечу, что в нашей клинике мы видим такие, на наш взгляд, перспективные направления:
Материалы получены после конференции компании “UNOMEDICAL” летом 2003 года в г. Москве от официального дистрибъютера – ООО «ТРИММ-МЕДИЦИНА»