синдром байкова что это
Глава 8. Повреждения менисков, связок коленного сустава
Разрывы менисков коленного сустава составляют 60-85% всех закрытых повреждений коленного сустава. Травме подвержены преимущественно мужчины в возрасте от 18 до 50 лет. Медиальный мениск повреждается в 3-4 раза чаще латерального. Нередко одновременно разрываются оба мениска, но преобладают клинические проявления повреждения одного из них. Нарушения анатомической целости менисков большей частью связаны с различными форсированными ротационными движениями в коленном суставе (см. Разрывы тканей). Различают продольные (трансхондральные или паракапсулярные), поперечные (частичные, полные, лоскутные) разрывы и их разнообразные сочетания. Нередко разрывы менисков сочетаются с повреждением боковых и крестообразных связок, переломами костей, участвующих в образовании коленного сустава. Оторванная часть, сохраняя связь с передним или задним рогом, часто перемещается, ущемляется между мыщелками бедра и голени, вызывая блокаду сустава, которая проявляется внезапным ограничением движений (преимущественно разгибания), острой болью, прогрессирующим травматическим синовитом. В отдельных случаях больные могут самостоятельно устранить блокаду ротационно-качательными движениями в сочетании с растиранием и поглаживанием коленного сустава. Блокады обычно рецидивируют.
Лечение начинают с консервативных мероприятий: при синовите или гемартрозе выполняют пункцию (см.) с введением в полость сустава после его опорожнения 20-25 мл 0,5-1% раствора новокаина. Накладывают гипсовую лонгету или тутор на 2-3 нед. Назначают ЛФК, механофизиотерапию. Небольшие повреждения мениска (надрывы) могут срастись без остаточных нарушений. Трудоспособность восстанавливается через 4-5 нед. Полные разрывы менисков не срастаются и в последующем наступают повторные ущемления.
Разрывы связочного аппарата могут быть полными и частичными. Связки повреждаются у места прикрепления к костным образованиям сустава, иногда с отрывом костного фрагмента или на протяжении. Наиболее подвержена травме коллатеральная болыпеберцовая связка, далее следуют разрывы передней крестообразной связки и различные сочетания повреждений нескольких связок и менисков. Одним из наиболее распространенных видов повреждения связочного аппарата коленного сустава считается «несчастная триада» (триада Турнера), объединяющая разрыв передней крестообразной, коллатеральной большеберцовой связок и медиального мениска. Разрывы коллатеральной малоберцовой связки обычно сочетаются с повреждением передней крестообразной и латерального мениска. Из-за анатомической близости с коллатеральной малоберцовой связкой может одновременно повреждаться малоберцовый нерв.
Распознавание. В остром периоде повреждения связок сопровождаются выраженным болевым синдромом, гемартрозом, реактивным синовитом со сглаженностью контуров сустава, симптомом «баллотирования» надколенника. Этот симптом может не выявляться в случаях обширного разрыва капсулы и поступления крови из сустава в параартикулярные ткани. По расположению параартикулярных кровоизлияний судят о локализации нарушений, внутрисуставных образований. Так, повреждения задней крестообразной связки и связанные с этим разрывы заднего отдела капсулы проявляются припухлостью и гематомой в подколенной ямке. Резко нарушается функция коленного сустава и всей конечности. После расслабления мышц бедра и голени обследуют поврежденный сустав без грубых, насильственных движений. Предварительно выполняют пункцию коленного сустава (см.) для обезболивания и ликвидации гемартроза. В полость сустава вводят 25-30 мл 1% раствора новокаина.
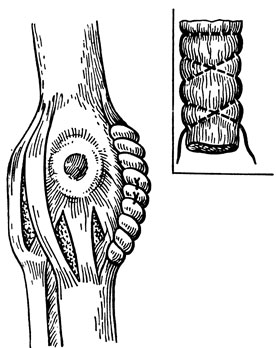
Рис. 75. «Гофрирование» коллатеральных связок коленного сустава по Краснову
Ведущим клиническим признаком повреждения крестообразных связок является симптом «выдвижного ящика», при котором голень смещается кпереди или кзади в зависимости от нарушения передней или задней крестообразной связки. Уложив больного на спину, его ногу сгибают в коленном суставе до угла 100-120°. После полного мышечного расслабления конечности врач захватывает голень в верхней трети и выдвигает ее кпереди или кзади относительно бедра, фиксируя при этом стопу. Для полного разрыва передней крестообразной связки характерна избыточная подвижность голени кпереди, а для разрыва задней крестообразной связки-явное смещение голени кзади. Для объективизации симптома «выдвинутого ящика» выполняют боковую рентгенограмму коленного сустава в обычном положении и при максимальном смещении голени кпереди или кзади. При застарелых разрывах учитывают симптом «парапателлярной компенсации» А. Ф. Краснова, проявляющийся нечеткостью признака «выдвинутого ящика». Это связано с разрастанием парапателлярной жировой клетчатки, распространением ее по поднадколенниковой синовиальной складке и прикрытием зоны повреждения на мыщелках бедра или голени с образованием спайки, играющей роль дополнительной внутренней связки, в какой-то степени фиксирующей голень.
Для распознавания характера и степени повреждения связочно-капсулярного аппарата прибегают к контрастным рентгенологическим исследованиям (см. Артрография, Артропневмография). В специализированных учреждениях находит применение оптическая артроскопия.
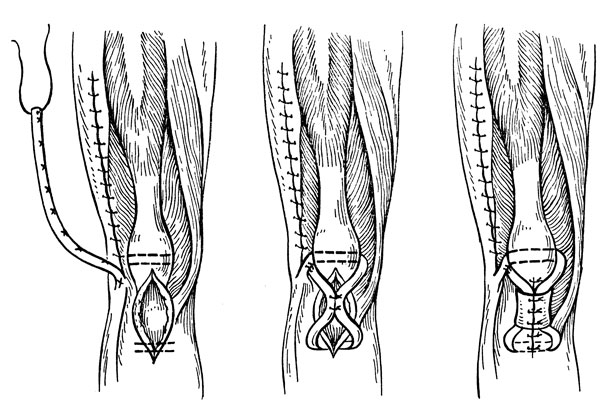
Рис. 76. Пластика собственной связки надколенника по Краснову
При надрывах волокон коллатеральных связок, латеральной и медиальной поддерживающих связок надколенника на протяжении (при чрезмерном перерастяжении) прибегают к их гофрированию по направлению сверху и снизу навстречу друг другу переплетающими швами типа Кюнео вместе с окружающими тканями по А. Ф. Краснову. Верхние и нижние стежки встречаются на уровне суставной щели и связываются друг с другом (рис. 75). При отрыве места проксимального или дистального прикрепления связку подшивают на прежнее место и закрепляют чрескостно (реинсерция). При отрыве вместе с костным фрагментом его фиксируют к своему ложу чрескостным швом или костным штифтом. Если во время ревизии сустава выявлены разрывы менисков (см.), то поступают сообразно характеру повреждений. При повреждении малоберцового нерва в сочетании с разрывом коллатеральной малоберцовой связки выполняют его ревизию. Разорванный нерв сшивают (см. Операция на нервах).
Свежие разрывы передней крестообразной связки восстанавливают из медиального парапателлярного разреза Пайра. Широкими крючками оттягивают края раны, вывихивают надколенник, после чего становятся доступными осмотру полость сустава, крестообразные связки, мениски. При отрыве крестообразной связки с костной пластинкой ее фиксируют к материнскому ложу чрескостными швами или костным штифтом (реинсерция). Разрыв передней крестообразной связки в проксимальной части устраняют путем прошивания оторванного фрагмента П-образными швами (капроном или шелком), затем нити проводят через костный канал в наружном мыщелке бедра, выходящий к месту истинного прикрепления связки; нитями прошивают мягкие ткани, создавая достаточное натяжение восстановленной связки. При разрывах связки в дистальных отделах также прибегают к трансоссальной фиксации, только в костном канале внутреннего мыщелка большеберцовой кости. Каналы в мыщелках бедра и голени формируют из дополнительных небольших разрезов. При отрыве проксимального конца задней крестообразной связки ее восстанавливают путем трансоссальной фиксации в канале медиального мыщелка бедра, а при отрыве дистальной части нити пропускают через канал в большеберцовой кости.
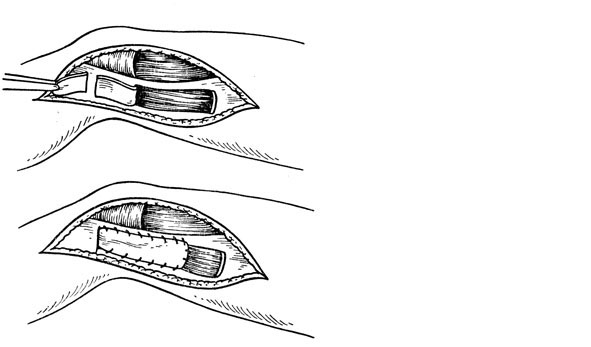
Рис. 77. Восстановление большеберцовой коллатеральной связки по Кэмпбеллу
После сшивания поврежденных коллатеральных и крестообразных связок на конечность накладывают циркулярную гипсовую повязку на 6-8 нед от верхней трети бедра до пальцев при сгибании в коленном суставе под углом 170-165° и в положении полного разгибания голени после восстановления собственной связки надколенника. Последующая активная восстановительная терапия такая же, как и при неполных разрывах связок, леченных консервативно. Трудоспособность восстанавливается через 3 1 /2-4 1 /2 мес.
При застарелых разрывах одной, двух и более связок, а также в некоторых случаях свежих разрывов (с разволокнением на протяжении) в специализированных учреждениях применяют различные пластические восстановительные операции. Для пластики используют ауто- или аллофасции, ауто- или аллосухожилия, синтетические ткани. Для восстановления связки надколенника с использованием аутотканей применяют операцию Краснова: формирование связки из фасциального трансплантата на питающей ножке, его внутрикостное проведение через надколенник и бугристость большеберцовой кости с погружением в рубец и в сохранившиеся остатки связки надколенника (рис. 76).
При застарелых повреждениях связочного аппарата коленного сустава в основном применяют ауто- и аллопастику (по М. И. Ситенко, А. В. Каплану, А. Д. Ли, М. В. Громову, А. Ф. Краснову, Кэмпбеллу, Эдвардсу и др.).
Болыпеберцовую коллатеральную связку восстанавливают по Кэмпбеллу из медиального разреза (см.Артротомия коленного сустава). С внутренней стороны выкраивают полосу фасции (шириной 3 см, длиной 10 см) с основанием в центре мыщелка бедра (рис. 77). На расстоянии 3 см книзу от проксимального конца большеберцовой кости поперечно (до кости) пересекают глубокую фасцию и связки на протяжении 2,5 см. Параллельно и ниже на 3 см выполняют аналогичный разрез. Голень сгибают под углом 150°. Выкроенный фасциальный лоскут протягивают через субфасциальный туннель, образованный при выполнении двух параллельных разрезов, крепко натягивают и подшивают к мягким тканям. Особое внимание уделяют прочному скреплению капроном или шелком концов вновь образованной связки с подлежащими тканями.
Малоберцовую коллатеральную связку восстанавливают по Эдвардсу. Продольным наружным разрезом обнажают широкую фасцию и сухожилие двуглавой мышцы с учетом прохождения в этой зоне малоберцового нерва. Из широкой фасции бедра выкраивают лоскут длиной 7-8 см, основание которого остается на мыщелке бедра. Лоскут сшивают в виде трубки (рис. 78). Из сухожилия двуглавой мышцы бедра выкраивают лоскут такой же длины. Обнажают место прикрепления малоберцовой коллатеральной связки в области наружного мыщелка бедра; в этой зоне делают костный желоб глубиной и длиной 0,5 см. Отрезок сухожилия укрепляют в желобе чрескостными швами. Сшитый в трубку лоскут фасции переворачивают, внедряют в аналогичный желоб головки малоберцовой кости и так же укрепляют в нем сухожилие и фасциальный лоскут. Перед укреплением лоскут натягивают с достаточной силой и фиксируют дополнительными швами с подлежащими тканями.
Восстановление большеберцовой коллатеральной связки по Кэмпбеллу не всегда удается в связи со слабо выраженной широкой фасцией бедра у отдельных лиц. Для аутопластики большеберцовой коллатеральной связки используют фасциальную ленту из подвздошно-берцового тракта длиной 20-25 см и шириной 3 см, с основанием (ножкой) на уровне наружного мыщелка бедра. Ленту проводят через костный канал в дистальном эпиметафизе бедра и, повторяя ход большеберцовой коллатеральной связки, фиксируют у основания внутреннего мыщелка большеберцовой кости (рис. 79). Для восстановления малоберцовой коллатеральной связки выкроенную из подвздошно-берцового тракта ленту, повторяя ход связки, чрескостно фиксируют в области оснований мыщелков бедра и голени. Для восстановления повреждений обеих коллатеральных и крестообразных связок выкраивают два лоскута из подвздошно-берцового тракта. При точно установленном повреждении только связочного аппарата прибегают к закрытой (без вскрытия капсулы сустава) аллопластике связок.
ПОЛИТРАВМА / POLYTRAUMA
ISSN: 1819-1495
E-ISSN: 2541-867X
ФГБНУ «Иркутский научный центр хирургии и травматологии», г. Иркутск
Россия
д.м.н., ведущий научный сотрудник научно-клинического отдела травматологии
В.В. Монастырев
ФГБНУ «Иркутский научный центр хирургии и травматологии», г. Иркутск
Россия
к.м.н., старший научный сотрудник научно-клинического отдела травматологии
Н.С. Пономаренко
ФГБНУ «Иркутский научный центр хирургии и травматологии», г. Иркутск
Россия
к.м.н., научный сотрудник научно-клинического отдела травматологии
Леонова С.Н., Монастырев В.В., Пономаренко Н.С.
ФГБНУ «Иркутский научный центр хирургии и травматологии», г. Иркутск, Россия
ИСПОЛЬЗОВАНИЕ НОВОГО ПОДХОДА К АРТРОСКОПИЧЕСКОЙ АУТОПЛАСТИКЕ ПЕРЕДНЕЙ КРЕСТООБРАЗНОЙ СВЯЗКИ ПРИ ЕЕ ТРАВМАТИЧЕСКОМ ПОВРЕЖДЕНИИ
Травматическое повреждение передней крестообразной связки коленного сустава характерно для лиц, ведущих активный образ жизни и спортсменов, чаще молодого возраста. На современном этапе для восстановления передней крестообразной связки применяют артроскопическую пластику с использованием различных трансплантатов. Актуальность проблемы лечения повреждений передней крестообразной связки обусловлена частотой данного повреждения и наличием неблагоприятных исходов. Несмотря на усовершенствование методик артроскопической аутопластики передней крестообразной связки, после операции сохраняются проблемы в виде стойкого болевого синдрома, воспаления в суставе, остаточной нестабильности, контрактуры и нарушения функции сустава, разрывов и отрывов аутотрансплантата. На наш взгляд, имеются объективные причины, которые приводят к неблагоприятным исходам.
Выполнение артроскопической аутосухожильной пластики передней крестообразной связки включает формирование аутотрансплантата тех размеров, которые возможно получить, исходя из размеров забранного аутосухожилия. Затем выполняют ту или иную методику артроскопической пластики, учитывая параметры полученного аутотрансплантата. При этом данного сухожилия может быть недостаточно, чтобы сформировать оптимальный для конкретного пациента аутотрансплантат, особенно в случаях тонкого и разволокненного анатомического строения сухожилия [1]. Кроме того, фиксация аутотрансплантата в костных каналах может оказаться недостаточно плотной, что приводит к проникновению в канал синовиальной жидкости, нарушению процесса его интеграции с костной тканью и отрывам аутотрансплантата [2].
Улучшение результатов артроскопической аутопластики передней крестообразной связки возможно при использовании точных индивидуальных расчетов необходимой для каждого конкретного пациента длины и толщины аутотрансплантата.
Цель исследования – показать на клиническом примере методику и результат индивидуального подхода к артроскопической пластике передней крестообразной связки при ее травматическом повреждении. Исследование соответствует этическим стандартам и нормам в соответствии с законодательством РФ. Пациент дал добровольное информированное согласие на публикацию клинического примера.
Пациент А. 35 лет обратился в клинику ФГБНУ «Иркутский научный центр хирургии и травматологии». Диагноз: «Застарелый полный разрыв передней крестообразной связки, медиального мениска левого коленного сустава. Гонартроз II степени слева. Передняя нестабильность левого коленного сустава III степени. Разгибательная контрактура левого коленного сустава. Болевой синдром».
Пациент предъявлял жалобы на боль в левом коленном суставе, усиливающуюся при физической нагрузке, ощущение нестабильности коленного сустава, невозможность полноценно пользоваться левой нижней конечностью.
В анамнезе: получил спортивную травму в августе 2013 года, при фиксированной стопе подвернул левую ногу, почувствовал резкую боль в коленном суставе. Обратился за медицинской помощью в травмпункт, где была выполнена рентгенография коленного сустава, костных повреждений не обнаружено. Прошел курс консервативного лечения с положительным эффектом, но полноценно пользоваться левой нижней конечностью не смог. 24 мая 2017 г. получил повторную травму, бытовую, подвернул левую голень. В травмпункте выполнена пункция коленного сустава, эвакуировано геморрагическое отделяемое. Был направлен на МРТ исследование левого коленного сустава, в результате которого выявлен полный разрыв передней крестообразной связки (рис. 1).
Рисунок 1. МРТ-картина полного разрыва передней крестообразной связки
Рекомендовано оперативное лечение с использованием нового подхода (Способ артроскопической пластики передней крестообразной связки аутотрансплантатом: заявка на изобретение РФ № 2019123703 от 22.07.2019). 18 апреля 2018 г. пациент поступил в травматолого-ортопедическое отделение клиники ИНЦХТ на оперативное лечение. В локальном статусе: пациент передвигается без средств дополнительной опоры, хромает на левую нижнюю конечность. При осмотре левого коленного сустава кожные покровы чистые, контуры сустава сглажены. Отека нет. При пальпации болезненность в проекции суставной щели, более выражена по медиальной поверхности. Симптомы Байкова, Штеймана, Перельмана слабо положительные. Пальпация суставной фасетки надколенника болезненна. Связочный компонент: симптом переднего выдвижного ящика, тест Лахмана ++++, симптом заднего выдвижного ящика отрицательный, симптом наружного бокового качания, симптом внутреннего бокового качания отрицательный. Движения в левом коленном суставе: сгибание/разгибание 110/0/0, болезненные в крайних положениях, справа 140/0/0. Осевая нагрузка безболезненная. Сосудистых, двигательных, чувствительных нарушений в дистальных отделах конечностей не выявлено. На рентгенограммах левого коленного сустава: гонартроз II степени, костной патологии нет (рис. 2).
Рисунок 2. Рентгенограммы левого коленного сустава до операции: а) прямая проекция; b) боковая проекция
После клинико-рентгенологического обследования приступили к оперативному лечению: артроскопической пластике передней крестообразной связки левого коленного сустава аутотрансплантатом. В асептических условиях, под спинномозговой анестезией (СМА), в положении пациента лежа на спине, через два стандартных парапателлярных доступа в полость левого коленного сустава введен артроскоп с углом обзора 30 градусов. При осмотре полости сустава выявлено: хондромаляция надколенника и сочленяющейся поверхности бедра 2-й степени, равномерная хондромаляция нагружаемой поверхности медиального и латерального мыщелков бедренной кости 2-й степени, полный разрыв передней крестообразной связки в виде ее отрыва от бедренной кости, симптом переднего выдвижного ящика под СМА положительный (++++), продольно-лоскутное повреждение заднего рога медиального мениска с флотирующим краем и ущемлением, задняя крестообразная связка и латеральный мениск интактны. Выполнена парциальная и моделирующая резекция поврежденной части медиального мениска. Выкусывателями подготовлено межмыщелковое пространство. При помощи холодноплазменного аблятора полностью удалена культя поврежденной передней крестообразной связки.
Затем применили новый подход к артроскопическому этапу пластики передней крестообразной связки (рис. 3). Отмечали точки прикрепления связки к бедренной и большеберцовой кости. До забора аутосухожилий артроскопически определяли необходимую толщину и необходимую длину аутотрансплантата, чтобы он соответствовал индивидуальным размерам передней крестообразной связки данного пациента. Необходимую толщину аутотрансплантата определили по длине расстояния между медиальным и латеральным межмыщелковыми бугорками межмыщелкового возвышения большеберцовой кости, и она у данного пациента составила 10,5 мм. Через артроскопический медиальный доступ с помощью направителя образован сквозной канал в большеберцовой кости диаметром 2,4 мм, выходящий в точку прикрепления передней крестообразной связки. Через канал в большеберцовой кости измеряли внутрисуставное расстояние от точки прикрепления передней крестообразной связки к большеберцовой кости до точки ее прикрепления к бедренной кости, которое составило 15 мм. Затем от точки прикрепления передней крестообразной связки к большеберцовой кости обратным сверлом сформирован канал для фиксации аутотрансплантата в большеберцовой кости длиной 30 мм и диаметром 10 мм. При помощи направителя был образован сквозной канал в бедренной кости, и от точки прикрепления передней крестообразной связки к бедренной кости обратным сверлом сформирован канал для фиксации аутотрансплантата длиной 25 мм и диаметром 10 мм. При расчете необходимой длины аутотрансплантата складывали следующие величины: расстояние между точками прикрепления передней крестообразной связки к большеберцовой и бедренной кости (15 мм), длины высверливаемых костных каналов для фиксации аутотрансплантата (30 мм и 25 мм), отнимали от этой суммы 5 мм, в пределах которых мог растянуться аутотрансплантат при натяжении и фиксации его в костных каналах, и получили, что необходимая длина аутотрансплантата у данного пациента должна быть 65 мм.
Рисунок 3. Схема оперативного восстановления передней крестообразной связки коленного сустава: 1 – бедренная кость; 2 – большеберцовая кость; 3 – точка прикрепления передней крестообразной связки к бедренной кости; 4 – точка прикрепления передней крестообразной связки к большеберцовой кости; 5 – медиальный межмыщелковый бугорок межмыщелкового возвышения большеберцовой кости; 6 – латеральный межмыщелковый бугорок межмыщелкового возвышения большеберцовой кости; 7 – канал для фиксации аутотрансплантата в большеберцовой кости; 8 – канал для фиксации аутотрансплантата в бедренной кости
Для забора аутосухожилий выполняли доступ по заднемедиальной поверхности в подколенной области. Пальпировали сухожилие полусухожильной и тонкой мышц и путем пальцевого сжатия кожи над этими сухожилиями формировали кожную складку, указывающую направление линии Лангера. По ходу кожной складки над сухожилием полусухожильной мышцы выполняли прямой разрез кожи длиной 2 см. Выделяли сухожилия полусухожильной и тонкой мышц, выводили их из раны на лигатурах. При помощи тенотома отсекали проксимальную часть каждого сухожилия от мышцы. Затем сухожилия полусухожильной и тонкой мышц вместе проводили в тенотом, перемещали его в дистальном направлении и одномоментно отсекали оба сухожилия вместе с общей сухожильной ножкой от большеберцовой кости, что также являлось новым подходом к этапу забора сухожилий. Оборачивали сухожилия в стерильную марлевую салфетку, смоченную физиологическим раствором. На препаровочном столике разворачивали сухожилия полусухожильной и тонкой мышц, соединенные сухожильной ножкой, очищали их от жировой ткани и мышечных волокон (рис. 4). В оба держателя препаровочного столика устанавливали фиксаторы с самозатягивающейся петлей. Образованное единое сухожилие вдевали в петли фиксаторов, складывая в несколько пучков, натягивая держатели на препаровочном столике, и контролировали измерительной линейкой необходимую длину 65 мм. Необходимую толщину аутотрансплантата контролировали путем проведения сложенного в пучки сухожилия через отверстие измерителя диаметром 10,5 мм.
Рисунок 4. Общий вид аутосухожилий на препаровочном столике: 1 – препаровочный столик; 2 – сухожилие полусухожильной мышцы; 3 – сухожилие тонкой мышцы; 4 – сухожильная ножка
После достижения необходимых размеров сложенного в восемь пучков сухожилия его излишки отсекали, прошивали каждый пучок нерассасывающимися мононитями обвивным швом в единое целое, получили сформированный сухожильный аутотрансплантат с необходимой длиной 65 мм и толщиной 10,5 мм. Через артроскопический доступ аутотрансплантат заводили в полость сустава, протягивали на всю глубину бедренного канала для фиксации аутотрансплантата и фиксировали при помощи пуговицы. Оставшуюся часть аутотрансплантата погружали в большеберцовый канал, натягивали до устранения нестабильности коленного сустава и фиксировали при помощи пуговицы. Объем движений в коленном суставе полный. Артроскопический контроль: натяжение аутотрансплантата удовлетворительное, ориентация правильная, симптом переднего выдвижного ящика отрицательный, импичмента при полном разгибании коленного сустава нет. Выполнен гемостаз, наложены швы на раны. Коленный сустав дренирован активным дренажем. Наложена асептическая повязка, выполнено эластичное бинтование нижних конечностей. Левый коленный сустав фиксирован ортезом в полной экстензии.
На контрольных рентгенограммах коленного сустава: гонартроз II степени, пуговицы на бедренной и большеберцовой кости в правильных стабильных позициях (рис. 5).
Рисунок 5. Рентгенограммы левого коленного сустава после операции: а) прямая проекция; b) боковая проекция
Послеоперационный период протекал без особенностей, пациент прошел курс лечебной физкультуры, массажа. Через 1 месяц после операции пациент жалоб не предъявляет, отека, синовита и признаков нестабильности левого коленного сустава нет. Движения малоболезненные при полном сгибании в суставе. Спустя 2 месяца после операции пациент вернулся к работе, работает экскаваторщиком.
На контрольном осмотре через 3 месяца после операции пациент жалоб не предъявляет, активен, передвигается без средств дополнительной опоры, не хромает. В области левого коленного сустава послеоперационные рубцы без признаков воспаления, отек и болезненность отсутствуют. Менисковые симптомы Байкова, Штеймана, Перельмана отрицательные. Связочный компонент стабилен: симптом переднего выдвижного ящика, тест Лахмана отрицательные; симптом заднего выдвижного ящика отрицательный; симптом наружного и внутреннего бокового качания отрицательный. Движения в левом коленном суставе в полном объеме: сгибание/разгибание 140/0/0; движения безболезненные в крайних положениях. Сосудистых, двигательных, чувствительных нарушений в дистальных отделах конечностей не выявлено. На контрольном МРТ-исследовании через 3 месяца после операции определяется целостный аутотрансплантат, отсутствие лизиса вокруг аутотрансплантата, диаметр костных каналов (10 мм) не изменился (рис. 6).
Рисунок 6. МРТ-картина расположения аутотрансплантата в костных каналах
Пациент удовлетворен результатом проведенного оперативного лечения, значительным улучшением функции левого коленного сустава, возможностью выдерживать активную физическую нагрузку, полным восстановлением профессиональной деятельности.
Предварительное определение во время артроскопии перед забором аутосухожилий необходимой толщины и необходимой длины аутотрансплантата позволяет учесть индивидуальные параметры передней крестообразной связки и сформировать аутотрансплантат правильного размера для анатомического восстановления передней крестообразной связки и статодинамической функции коленного сустава без разрывов аутотрансплантата в послеоперационном периоде.
Забор двух сухожилий: полусухожильной и тонкой мышц на ножке, которая увеличивает длину сухожилий, позволяет получить единое достаточно длинное сухожилие, позволяющее сформировать при необходимости шести-, семи- или восьмипучковый аутотрансплантат необходимой толщины и длины, тем самым воссоздать первоначальные размеры передней крестообразной связки.
Рассверливание каналов в большеберцовой и бедренной кости диаметром на 0,5 мм меньше толщины аутотрансплантата выполняют для того, чтобы добиться плотного контакта между аутотрансплантатом и стенками костного канала. В результате не происходит проникновения в костные каналы синовиальной жидкости, препятствующей процессу регенерации, аутотрансплантат на достаточной площади интегрируется с костной тканью, обеспечивая состоятельность его фиксации и стабильность коленного сустава. Данный клинический случай хирургического лечения пациента с травматическим повреждением передней крестообразной связки с использованием нового подхода к артроскопической аутопластике может представлять интерес для травматологов-ортопедов, так как демонстрирует пути решения проблем, связанных с повышением прочности самого аутотрансплантата, прочности его фиксации в костных каналах и будет способствовать улучшению результатов лечения.
Информация о финансировании и конфликте интересов
Работа выполнялась в соответствии с планом научных исследований ФГБНУ «Иркутский научный центр хирургии и травматологии».
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с публикацией настоящей статьи.
1. Slastilin VV, Fayn AM, Vaza AYu. Using transplant from popliteal muscle tendons for the arthroplasty of anterior cruciate ligament (advantages, problems and ways for their solution). Transplantology . 2017; 9(4): 317-324. Russian (Сластилин В.В., Файн А.М., Ваза А.Ю. Использование трансплантата из сухожилий подколенных мышц для пластики передней крестообразной связки (преимущества, проблемы и пути их решения) //Трансплантология. 2017. Т. 9, № 4. С. 317-324)
2. Rikun OV, Khominets VV, Fedotov AO. Modern trends in surgical treatment of patients with ruptures of anterior cruciate ligament (review of literature). Traumatology and Orthopedics of Russia. 2017; 23(4): 134-145. Russian (Рикун О.В., Хоминец В.В., Федотов А.О. Современные тенденции в хирургическом лечении пациентов с разрывами передней крестообразной связки (обзор литературы) // равматология и ортопедия России. 2017. Т. 23, № 4. С. 134-145)