синдром костена что это
Синдром Костена
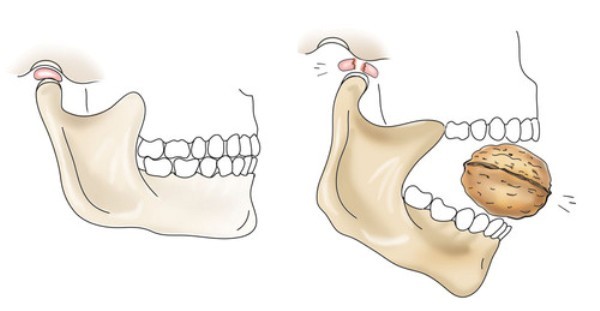
Суть патологии заключается в некорректном распределении нагрузки между верхней и нижней челюстями, приводящей к воспалению хрящевого диска и его дальнейшей дегенерации в случае отсутствия необходимого лечения.
Главным осложнением синдрома Костена выступает резкое снижение либо полная утрата подвижности сустава.
Причины возникновения синдрома Костена
До настоящего времени причины данной патологии так и остаются неизвестными, но гнатологи схожи во вменении о том, что основными предпосылками формирования синдрома Костена выступают:
Симптомы синдрома Костена
Характерная особенность симптоматики данной патологии является то, что нередко признаки синдрома Костена абсолютно не связаны между собой. В частности, к ним относят:
На начальном этапе развития патологии Костена, симптоматика может отсутствовать вовсе.
Классификация
Синдром Костена имеет четыре стадии развития:
Последствия синдрома Костена
Эта патология может приводить к значительным последствиям в работе многих систем организма человека:
Диагностика и лечение
Для диагностики синдрома Костена гнатолог производит визуальный осмотр Пациента, а затем назначает фаланговый тест, тимпанометрию уха и снимок челюстей.
Для лечения патологии используют:
При любом дискомфорте в области челюсти необходимо сразу же посетить гнатолога, чтобы предотвратить развитие такого неприятного заболевания, как синдром Костена.
Дисфункция височно-нижнечелюстного сустава (ВНЧС). Синдром Костена. Лечение дисфункции височно-нижнечелюстного сустава, синдром Костена. Атипичная лицевая боль. Миофасциальный болевой синдром
Наша клиника специализируется в ревматологии и неврологии, мы занимаемся лечением заболеваний височно-нижнечелюстного сустава и периферических нервов лица (невралгия тройничного нерва, парез лицевого нерва и т.д.).
Наша основная задача – точно установить причину страдания височно-нижнечелюстного сустава и выяснить, что именно приводит к лицевой боли: ревматическое заболевание височно-нижнечелюстного сустава, инфекционный процесс (тонзиллит, гайморит, киста зуба и т.д.), неправильный прикус, перенесенная травма, неправильно развитая головка височно-нижнечелюстного сустава и т.д. Болезни суставов и мышц челюсти обычно успешно поддаются лечению.
Все наши неврологи прошли солидную дополнительную подготовку по рентгенологии, остеопатии и мануальной терапии, восстановительному лечению. Воспалительными заболеваниями суставов занимается врач ревматолог. По ходу лечения Вы сможете поддерживать контакт с вашим врачом лично, по электронной почте и по телефону.
Причины и симптомы дисфункции височно-нижнечелюстного сустава
Подвижность нижней челюсти обеспечена двумя суставами, соединяющими челюсть с височными костями. Подробнее о строении здесь
Два сустава нижней челюсти в норме должны работать синхронно и симметрично. Тогда нагрузка на суставы распределяется правильно. Это обеспечивается синхронной работой мощных жевательных мышц, которую контролирует мозг.

Чтобы защитить сустав от перегрузок природа поместила внутрь сустава хрящевой эластичный диск. Диски равномерно распределяют нагрузку на поверхность височно-нижнечелюстных суставов.
Основные причины дисфункции ВНЧС:
Возможны следующие проблемы:
Вы можете сами выполнить тест суставов нижней челюсти. Для этого поместите мизинцы обеих рук в слуховые проходы подушечкой пальца вперед. Слегка нажмите подушечками мизинцев на переднюю стенку слуховых проходов и несколько раз медленно полностью откройте и закройте рот. При этом Вы почувствуете движение суставных головок вперед и назад. При дисфункции перемещение правой и левой головок происходит:
Мышечные симптомы
Миофасциальный болевой синдром лица. Это болезненное напряжение лицевых и жевательных мышц, мускулатуры скальпа и шеи. Оно редко бывает заметно внешне, но легко распознается при исследовании типичных болевых мышечных точек. Мы часто видим, что такие пациенты получают необоснованное лечение по поводу невралгии тройничного нерва. Однако повышенный мышечный тонус повышается из-за чрезмерного нервного напряжения.
Лицевые боли и нарушения в работе жевательных мышц (тризм, бруксизм ССЫЛКА) могут быть как симптомом, так и причиной нервных расстройств. Это хронический стресс, депрессия, невроз, расстройства вегетативной нервной системы, бессонница.
Они успешно поддаются лечению, и мы будем рады помочь Вам!
Что такое синдром Костена и чем опасна аномалия?
Дисфункция височно-нижнечелюстного сустава – довольно сложное состояние, с которым могут столкнуться люди разного возраста и состояния здоровья.
Большое количество разнообразных симптомов, возникновение сложностей с жеванием и открытием ротовой полости являются серьезным поводом к посещению стоматолога для определения, не развивается ли такая патология сустава нижней челюсти, как синдром Костена.
Содержание статьи:
Описание проблемы
Синдром Костена был обнаружен в тридцатых годах XX века. Отоларинголог Д. Костен сопоставил случаи обращения пациентов с жалобами на ушную боль, вследствие имеющихся у них патологий строения челюстной системы, и пришел к выводу о наличии между этими факторами взаимосвязи.
Синдромом патологического прикуса, как иначе называется синдром Костена, представляет собой функциональное нарушение в работе височно-нижнечелюстного сустава.
Данная патология затрагивает хрящевой диск, обеспечивающий подвижность сустава в трех направлениях, за счет чего осуществляется полноценное пережевывание пищи.
Неравномерно распределенная нагрузка между челюстями ведет к воспалению хрящевого диска, которое может повлечь за собой его дегенерацию при отсутствии своевременного лечения.
В результате этого явления происходит уменьшение либо полная потеря подвижности нижнечелюстного сустава.
Причины развития

Наиболее часто факторами, способствующими развитию заболевания, называют следующие явления:
К развитию синдрома Костена может привести как совокупность нескольких факторов, так и одна из названных причин.
При обнаружении каких-либо проблем в действии зубочелюстного ряда необходимо проконсультироваться со стоматологом.

Читайте здесь все самое важное о мелком преддверии полости рта.
Факторы риска
Стоматологи отмечают, что чаще всего развитие синдрома Костена наблюдается у пациентов старше 50 лет. Как правило, вероятность его возникновения у женщин выше, чем у мужчин.
В категорию риска также попадают люди, в анамнезе у которых присутствуют такие проблемы:
Некоторые стоматологи предполагают, что генетическая предрасположенность также может стать фактором развития патологии, однако, такое допущение не доказано.
Симптомы

Кроме того, на начальных этапах заболевания симптоматика может не проявляться, что откладывает визит пациента к стоматологу и осложняет своевременную постановку диагноза.
Наиболее часто у пациентов возникают такие признаки развития заболевания:
В некоторых случаях у больных могут наблюдаться частые головокружения, снижение слуха, боль в шейном отделе позвоночника.
Классификация
В процессе развития синдром патологического прикуса проходит четыре стадии, каждой из которых характерны следующие признаки:
Человек испытывает непрекращающуюся боль в области челюсти, иррадиирующую в ухо либо щеку. На данном этапе лечение проводится исключительно хирургическим методом.
Последствия
Отсутствие лечения на начальных стадиях заболевания может привести к значительному ухудшению ситуации, усилению боли и снижению степени подвижности височно-нижнечелюстного сустава.
Среди распространенных осложнений синдрома Костена чаще всего встречаются следующие состояния:
Диагностика


В этой публикации смотрите фото протрузии зубов.
Лечение
После постановки диагноза специалистом принимается решение о необходимости проведения конкретных терапевтических мероприятий.
Их сложность зависит от степени тяжести патологии, однако, в любом случае пациенту необходимо соблюдать следующие рекомендации, способствующие снижению нагрузки на челюстной сустав:
каши, пюре, молочные продукты.
Медикаментозная терапия

Физиопроцедуры
При выявлении заболевания на начальной стадии для его устранения может быть достаточно проведения комплекса физиотерапевтических процедур, который включает в себя следующие мероприятия:
Для повышения эффективности терапии специалисты рекомендуют сочетать физиотерапевтические процедуры с массажем челюстной зоны, миогимнастическими упражнениями, акупунктурными процедурами.
Помимо этого, ортодонт может посоветовать использование специального аппарата, который ограничивает степень открытия ротовой полости, что позволяет снизить нагрузку на суставы.
Оперативное вмешательство
Хирургический метод устранения синдрома Костена используется на запущенной стадии заболевания при неэффективности иных методов терапии.
Оперативное вмешательство является достаточно рискованным, поскольку присутствует риск возникновения сильного кровотечения, повреждения нервов либо рубцевания сустава.
В то же время, хирургическая операция по удалению таких элементов височно-нижнечелюстного сустава, как хрящевой диск или головка, могут быть единственным вариантом возобновления правильного функционирования челюсти.
В этом случае на место удаленных элементов специалист устанавливает трансплантат, позволяющий восстановить правильное соприкосновение и открытие челюстных рядов, а также наладить безболезненный процесс жевания.
Стоимость устранения синдрома Костена зависит от степени тяжести патологии и способов лечения:
| Название процедуры | Стоимость проведения, руб. |
| Флюктуоризация | 800—1700 |
| Электрофорез | 900—2700 |
| Диадинамотерапия | 500—1500 |
| УВЧ-терапия | 600—1500 |
| Акупунктура | 3 000—4 000 |
| Массаж | 1 700—3 200 |
| Хирургическое вмешательство (артропластика) | 55 000—100 000 |
Большая разбежность цен объясняется расположением клиники, профессионализмом персонала и средней стоимостью подобных услуг в различных городах страны.
Дополнительная информация об аномалии височного сустава представлена в видеоматериале.
Отзывы
Несмотря на мультисимптомность синдрома Костена и сложность его диагностирования, при возникновении даже незначительной болезненности челюсти необходимо незамедлительно показаться специалисту.
Лечить заболевание на начальной стадии гораздо проще и эффективней, чем проводить хирургическую операцию по замене элементов сустава. Делитесь своим мнением и опытом избавления от заболевания в разделе комментариев к статье.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Синдром костена что это
ГБУЗ «Московский научно-практический центр оториноларингологии им. Л.И. Свержевского», Москва
ФГБОУ ВО «Московский государственный медико-стоматологический университет им. А.И. Евдокимова» Минздрава России, Москва, Россия
ФГБОУ ВО «Московский государственный медико-стоматологический университет им. А.И. Евдокимова» Минздрава России, Москва, Россия
Комплексное лечение синдрома Костена
Журнал: Журнал неврологии и психиатрии им. С.С. Корсакова. 2020;120(4): 60-64
Тардов М. В., Стулин И. Д., Дробышева Н. С., Болдин А. В., Кунельская Н. Л., Байбакова Е. В., Велиханова Н. Р., Каминский-Дворжецкий Н. А. Комплексное лечение синдрома Костена. Журнал неврологии и психиатрии им. С.С. Корсакова. 2020;120(4):60-64.
Tardov M V, Stulin I D, Drobysheva N S, Boldin A V, Baybakova E V, Velihanova N R, Kaminskij-Dvorzheckij N A, Comprehensive treatment of Costen syndrome. Zhurnal Nevrologii i Psikhiatrii imeni S.S. Korsakova. 2020;120(4):60-64.
https://doi.org/10.17116/jnevro202012004160
ГБУЗ «Московский научно-практический центр оториноларингологии им. Л.И. Свержевского» Департамента здравоохранения Москвы
Цель исследования. Разработка методов комплексной терапии сочетания болевого синдрома в области уха и кохлеовестибулярного синдрома (КВС), протекающих на фоне дисфункции височно-нижнечелюстного сустава (ВНЧС). Материал и методы. Проведено обследование 45 пациентов (в возрасте 23—54 лет; 42 женщины и 3 мужчины) с дисфункцией ВНЧС, признаками КВС и болями в области уха, которые были распределены в три группы: больные 1-й группы (n=15) получали симптоматическую медикаментозную и остеопатическую терапию; 2-й (n=15) — сплинт-терапию с последующим ортодонтическим лечением; 3-й (n=15) — сочетание методов, примененных в 1-й и 2-й группах. Повторное обследование проводили через 3 мес после завершения курса лечения. Результаты. После лечения в 1-й и 2-й группах достоверно снизились выраженность болевого синдрома, частота возникновения субъективного ушного шума, головокружения и нистагма, степень дисфункции ВНЧС (все различия достоверны, р
Головные боли (ГБ) и головокружение широко распространены в популяции, а пациенты, предъявляющие подобные жалобы, составляют существенную часть приема неврологов, терапевтов и ЛОР-врачей. Нередко врачам приходится сталкиваться с вторичными синдромами, которые особенно трудны для диагностики. Не случайно в диагностических критериях первичных форм ГБ [1] и болезни Меньера [2] последний пункт предполагает «исключение иных причин».
В ряде случаев причиной ГБ и головокружения может быть патология височно-нижнечелюстного сустава (ВНЧС). При этом боли связаны с ирритацией суставной капсулы, связок сустава и жевательных мышц с возможностью иррадиации боли в ухо, заушную область и зону козелка. Головокружение, которое может быть связано как с непосредственным воздействием головки челюстной кости на височную кость, так и с активными миофасциальными триггерными точками в жевательных мышцах, нередко является доминирующим элементом клинической картины; совокупность названных симптомов составляет синдром Костена [3]. Несмотря на то что Дж. Костен, американский ЛОР-врач, описал характерную клиническую картину 85 лет назад, алгоритм лечения подобной сочетанной патологии, рассматриваемой в рамках нескольких врачебных специальностей, до сих пор полностью не сформирован.
Цель открытого когортного исследования — разработка методов комплексной терапии сочетания болевого синдрома в области уха и кохлеовестибулярного синдрома (КВС), протекающих на фоне дисфункции ВНЧС.
Материал и методы
В работу вошли данные обследования и лечения 45 пациентов в возрасте от 23 до 54 лет (42 женщины и 3 мужчины), обратившихся за помощью в НИКИО им. Л.И. Свержевского и Клинический центр челюстно-лицевой, реконструктивно-восстановительной и пластической хирургии МГМСУ им. А.И. Евдокимова.
Критерии включения: 1) возраст от 20 до 55 лет; 2) жалобы на боли в области уха/виска/нижней челюсти; 3) заложенность/шум в ухе и/или головокружение; 4) патологическая зубная окклюзия.
Критерии невключения: 1) врожденные и приобретенные аномалии шейного отдела позвоночника и лицевого скелета, подтвержденные радиологически, за исключением патологии ВНЧС; 2) декомпенсированные соматические заболевания; 3) иные формы КВС, подтвержденные вестибулометрическими тестами.
Наряду с подробным сбором анамнеза и детализацией жалоб, неврологическим и ЛОР осмотром всем пациентам проводили мануальное и остеопатическое тестирование и инструментальную диагностику: рентгенографию шейного отдела позвоночника с функциональными пробами и конусно-лучевую компьютерную томографию лицевого скелета, магнитно-резонансную томографию (МРТ) ВНЧС, ультразвуковое исследование артерий шеи и головы, аудиометрию и вестибулометрию, МРТ головного мозга с оценкой состояния мостомозжечковых углов. Мануальное и остеопатическое обследование осуществляли по общепринятым методикам с применением методов тестирования мышечной системы и проведением провокационных тестов (яремная компрессия, тест с жевательной провокацией и др.) [4, 5]. Кинезиологические тесты проводили с целью определения типа постуральных нарушений и выявления влияния структур ВНЧС на систему постурального контроля. Вертебральную дисфункцию диагностировали при наличии функциональных нарушений в позвоночно-двигательных сегментах и дугоотростчатых суставах.
На основании данных анкетирования осуществляли оценку ушного шума [6] и головокружения [7], принимая за верхнюю границу слабого, слышимого только в тишине шума 16 баллов, а за верхнюю границу дезадаптации, связанной с головокружением, 10 баллов. Интенсивность боли оценивали по 10-балльной визуально-аналоговой шкале (ВАШ). Выраженность личностной и ситуативной тревожности оценивали по результатам теста Спилбергера—Ханина.
Все пациенты были разделены на три равные группы (n=15), сопоставимые по возрасту, половому составу, соматическому и стоматологическому статусу. В каждой из групп проводили терапию по определенным схемам. Больные 1-й группы в течение 1 мес получали медикаментозную терапию — нестероидные противовоспалительные препараты (НПВП) и миорелаксанты, при наличии показаний — анксиолитики (препараты аминофенилмасляной кислоты на протяжении 1 мес) и курс остеопатического лечения, состоящий из 4—7 процедур, проводимых 1—2 раза в неделю, направленных на расслабление жевательных и шейных мышц, устранение связочных, суставных, висцеральных и вертебральных дисфункций, с учетом выявленного типа постуральных нарушений. Пациентам 2-й группы в течение 12 мес проводили сплинт-терапию с последующим ортодонтическим лечением для нормализации окклюзии зубных рядов. Сплинт-терапия — комплекс лечебных мероприятий, направленных на стабилизацию нижней челюсти и расслабление мышц при помощи съемного внутриротового сплинта. Больные 3-й группы получали комплексное лечение, включающее методы, примененные в 1-й и 2-й группах.
Эффективность лечения оценивали по клиническим (регресс боли, головокружения, тиннитуса; нормализация мышечного тонуса, достижение стабильного положения нижней челюсти и свободного открывания рта — по данным мануального и кинезиологического тестирования) и аппаратным (МРТ ВНЧС) критериям спустя 3 мес после завершения всех лечебных процедур в каждой группе, т.е. через 4 мес от начала лечения в 1-й группе и 15 мес от начала лечения во 2-й и 3-й группах. Все участники исследования подписывали информированное согласие перед началом исследования.
Статистическую обработку полученных результатов проводили с помощью пакетов статистических программ Statistica for Windows 6.0. При нормальном распределении в исследуемых выборках использованы параметрические критерии. В случае распределения значений в выборках, отличных от нормальных, анализ результатов исследований осуществляли с применением непараметрических критериев: сравнение двух независимых групп (критерий Манна—Уитни), сравнение двух зависимых групп (U-критерий Уилкоксона—Манна—Уитни). Достоверными считали различия при р 
Примечание. * — различия достоверны по сравнению с 1-й и 2-й группами (p
Синдром костена что это
Впервые термин «болевой дисфункциональный синдром височно-нижнечелюстного сустава» ввел Шварц (1955), описавший главные его проявления — нарушение координации жевательных мышц, болезненный спазм жевательной мускулатуры, ограничение движений нижней челюсти. Впоследствии Ласкин (1969) предложил другой термин — «миофасциальный болевой дисфункциональный синдром лица», с выделением четырех основных признаков — боль в лице, болезненность при исследовании жевательных мышц, ограничение открывания рта, щелкание в височно-челюстном суставе.
Механизм развития миофасциального синдрома лица рассматривают как осложнение длительного напряжения жевательных мышц, без их последующей релаксации. При этом вначале в мышце возникает остаточное напряжение, затем в межклеточном матриксе формируются локальные триггерные уплотнения, когда межклеточная жидкость трансформируется в миогеллоидные уплотнения. Эти миогеллоидные узелки (триггерные точки) и служат источником патологической импульсации в высшие отделы центральной нервной системы, при напряжении или растяжении жевательной мышцы в процессе ее обычного функционирования. Наиболее часто миогеллоидные узелки, образуются в крыловидных мышцах, ввиду их анатомо-функциональных особенностей. В покое такие измененные (укороченные, спазмированные) мышцы имеют непроизвольную активность моторных единиц, направленный на защиту мышцы от чрезмерной нагрузки. Подобный рефлекторный мышечный спазм может развиться и в соседних мышечных группах, чаще всего – перикраниальных [1]. Формированию миофасциального синдрома лица способствуют и патологические двигательные привычки при эмоциональном стрессе – наклон головы в сторону, стискивание зубов, гримасы, выражающие неудовольствие. Многие исследователи главную роль в этиологии и патогенезе миофасциального болевого синдрома лица отводят психогенным факторам. Подчеркивают ведущее значение негативного эмоционального воздействия, потому, что у человека в таких ситуациях возникает стереотип мышечной реакции на дистресс – стискивание зубов и напряжение мышц плечевого пояса, что со временем приводит к формированию миогеллоидных уплотнений. Такое моторное сопровождение дистресса отражает вегетативные реакции эрготропного типа, когда в процессе эволюции у наших предков, выработался и закрепился основной ответ на угрожающую ситуацию – реакция «борьбы или бегства». Начальная готовность к активному мышечному действию в проявлялась в выразительных угрожающих жестах со стороны жевательной, мимической мускулатуры, плечевого пояса. При последующих моторных актах (борьба или бегство) восстанавливалось нормальное физиологическое соотношение биохимических веществ и миогеллоидные узелки в напряженных мышцах не образовывались. В современном обществе полнощенного мышечного реагирования на микросоциальные стрессовые реакции не происходит, а при их повторении и закреплении в виде моторного стереотипа, через определенное время формируются миогеллоидные уплотнения.
Основными признаками миофасциального болевого синдрома лица являются боль в жевательных мышцах, иногда распространяющаяся на все лицо, ограничение движений нижней челюсти (чаще всего — открывания рта), нередко сопровождающееся хрустом в одном или двух височно-нижнечелюстных суставах [2].
В клинической картине этого синдрома выделяют два периода — период дисфункции и период болезненного спазма жевательной мускулатуры. При этом начало того или иного периода зависит от различных факторов, действующих на жевательную мускулатуру, из которых основными являются психоэмоциональные нарушения, которые приводят к рефлекторному спазму жевательных мышц. В спазмированных мышцах возникают болезненные участки — «курковые» или «триггерные» мышечные зоны, из которых боль иррадиирует в соседние области лица и шеи.
Характерными диагностическими признаками миофасциального болевого синдрома лица в настоящее время считаются боль в жевательных мышцах, которая усиливается при движениях нижней челюсти, ограничение подвижности нижней челюсти (вместо нормального открывания рта до 46–56 мм рот открывается только в пределах 15–25 мм между резцами), щелкание и крепитация в суставе, S-образное отклонение нижней челюсти в сторону или вперед при открывании рта, боль при пальпации мышц, поднимающих нижнюю челюсть.
В жевательной мускулатуре таких больных обнаруживаются (при бимануальном исследовании) болезненные уплотнения, в толще которых имеются участки гиперчувствительности — мышечные триггерные точки. Растяжение или сдавливание участка жевательной мышцы, с расположенным в ней триггерным пунктом, приводит к боли, распространяющейся на соседние зоны лица, головы, шеи, обозначаемые как «болевой паттерн мышцы». При этом болевой паттерн соответствует не невральной иннервации, а лишь определенной части склеротома. Выявлено, что такие скелетно-мышечные прозопалгии у лиц среднего возраста с асимметричной адентией могут быть связаны с вредными поведенческими привычками, — сжимание челюстей в стрессовых ситуациях, подпирание подбородка рукой, выдвижение нижней челюсти в сторону или вперед. Рентгенологические изменения при этом могут отсутствовать. [6]
Часто такие нарушения обусловлены в значительной степени психологическими причинами, депрессией, ипохондрией, неврозами, ввиду чего такие болевые синдромы правильнее было бы обозначить как психопатологические
Лечебные мероприятия будут включать в первую очередь ограничение движений в суставе, блокаду двигательных ветвей тройничного нерва с помощью местной анестезии – в области триггерных точек, проводниковая – по Берше-Дубову или Егорову. Также пациенту назначают Диклофенак-ретард и индометацин по 0,5 три раза в день, вольтарен, реопирин и анальгин.
Если из анамнеза установлено, что причиной заболевания являются аномалии зубных рядов, такие как двухсторонняя стертость жевательных зубов, их кариозные поражения, или потеря, назначается в первую очередь ортопедическое лечение – восстановление высоты премоляров и моляров коронками или другими протезами. [3]
Одним из современных методов диагностики и лечения миофасциального болевого синдрома лица является применение системы Freecoder Blue Fox. Данная система использует в качестве ориентиров множество графических датчиков, закрепленных на мандибулярной дуге и расположенных рядом с ВНЧС, и в режиме реального времени регистрирует траекторию движения нижнечелюстного сустава. Затем с помощью соответствующего программного обеспечения проводится измерение и анализ сдвигов в 3D формате и получение регистраторов центрального соотношения челюстей с координатами движений для артикулятора. После загипсовки моделей в артикулятор вместе с регистрантом, проводится изготовление репозирующих шин с учетом индивидуальных настроек. Затем с помощью полученных шин идет стабилизация прикуса в таком положении, при котором суставная головка занимает оптимальное положение в суставной ямке. По мере исчезновения клинических симптомов и мышечной дисфункции, проводилось ортопедическое лечение с восстановлением окклюзионных плоскостей. [5]
Также довольно перспективным направлением в лечении данной патологии является использование антидепрессантов, препаратов в заданными клиническими свойствами, повышающими их переносимость и определяющими блокирование того или иного типа рецепторов. Новое поколение таких антидепрессантов стало обладать большей быстротой и избирательностью действия и более высокой безопасностью применения, т.к. сердечно – сосудистые побочные явления отсутствуют. Применение таких препаратов позволяет точно прогнозировать их определенные клинические эффекты и использовать их целенаправленно и рационально. [4]
Однако в последнее время все большее внимание уделяется нестероидным противовоспалительным препаратам. В этом каскаде, который запускает мышечный спазм, миогелоидными уплотнениями, решающее значение имеет асептическое воспаление и один из его компонентов — циклооксигеназа-2 (ЦОГ-2). Для нормального существования организма необходим изофермент циклооксигеназы-1 (ЦОГ-1), регулирующий продукцию тех простогландинов, которые участвуют в физиологическом функционировании клеток, в том числе желудочно-кишечного тракта. При патологических состояниях, приводящих к деструкции клеток, гибели клеточных мембран, возникает каскад метаболизма арахидоновой кислоты, сопровождающийся образованием медиаторов отека и воспаления. Оказывая раздражающее влияние на ноцицепторы в очаге повреждения, простагландины повышают их чувствительность к брадикинину, гистамину, оксиду азота, которые образуются в тканях при воспалении. Поэтому при терапии цервико-краниалгического синдрома кроме блокад локальными анестетиками, применения миорелаксантов (Сирдалуд), антидепрессантов (Амитриптилин), физиотерапевтических мероприятий, важнейшую роль играют нестероидные противовоспалительные препараты (НПВП). В основе фармакологического действия препаратов этой группы лежит способность тормозить ключевой фермент синтеза простагландинов (запускающий поток болевых сигналов с рецепторных территорий). Согласно современным представлениям, мишенью большинства НПВП является главным образом ЦОГ-2, с угнетением активности которой связано их противоболевое действие.