синдром стивенса джонсона и лайелла что такое
Синдром Лайелла
Реаниматолог Александр Черновоб острой патологии с иммунным механизмом развития и высоким процентом летальных исходов
К сожалению, до сих пор есть заболевания, которые за считанные часы доводят, казалось бы, совершенно здорового человека до критического состояния и имеют крайне неблагоприятный прогноз.Одним из таких заболеваний является синдром Лайелла (L51.2 по МКБ-10).
В СМИ широко обсуждался скандальный случай смерти от данной патологии — гибель в июле 2003 года журналиста, депутата Государственной Думы третьего созыва Юрия Щекочихина.
Свидетели отмечали необъяснимое резкое ухудшение его состояния: «за две недели превратился в глубокого старика, волосы выпадали клоками, с тела сошла кожа, практически вся, один за другим отказывали внутренние органы» («Новая газета», выпуск № 20 от 24 марта 2008 г.).
По факту смерти депутата было заведено уголовное дело по статье 105 УК РФ ч. 1 — «Убийство». Родственники и подхватившая ажиотаж пресса твердили об отравлении, в частности таллием. Семь месяцев проводились соответствующие экспертизы, эксгумировали тело депутата. Лишь к марту 2004 года были установлены обстоятельства стремительного ухудшения состояния Щекочихина. Диагноз и причина смерти — синдром Лайелла, острая сердечно-сосудистая недостаточность.
Из истории синдрома
Впервые эту патологию описал в 1956 году шотландский дерматолог Алан Лайелл. Он систематизировал 11 сообщений о 14 случаях этого заболевания, 4 из которых наблюдал лично.
Лайелл заменил принятое ранее обозначение «острый пемфигус» на «токсический эпидермальный некролиз» (ТЭН).Дело в том, что у всех пациентов отмечалась сыпь, «имеющая сходство с ошпариванием кожи объективно и субъективно». Сыпь и послужила основным диагностическим признаком для выделения новой нозологической единицы. Термин «токсический» Лайелл ввел, полагая, что заболевание вызывается токсемией — циркулирующим в организме определенным токсином. «Некролиз» — медицинский неологизм, придуманный самим Лайеллом, скомбинировавшим в нем основной клинический признак — «эпидермолиз» и гистопатологический признак — «некроз».
Также Лайелл отметил тяжесть поражения слизистых оболочек и необычную слабость воспалительных процессов в дерме — «дермальное безмолвие».
В научном мире заболевание получило имя своего первооткрывателя еще при жизни Лайелла — в 60‑е годы. Однако сам дерматолог всегда использовал обозначение ТЭН.
В 1967 году, проведя целевой опрос коллег по всей Великобритании, Лайелл представил самое обширное на сегодняшний день обобщение по ТЭН — 128 случаев заболевания. В том же году он описал 4 формы ТЭН, соответствующие определенной этиологии: стафилококковая, лекарственная, смешанная и идиопатическая.
В настоящее время стафилококковая форма синдрома Лайелла выделена в отдельную нозологическую единицу: стафилококковый синдром ошпаренной кожи (staphylococcal scalded skin syndrome, SSSS, L00 по МКБ-10).
Эпидемиология
С 70‑х годов в медицине ведется ежегодный учет распространенности синдрома Лайелла. По данным разных авторов, показатели колеблются в пределах 0,4–1,3 случая на 1 млн населения в год. Показатели смертности составляют 20–60 % от числа заболевших, в зависимости от состояния системы здравоохранения региона. Таким образом число смертей от данной патологии по всему миру за год исчисляется тысячами. Среди аллергических реакций немедленного типа по показателю смертности синдром Лайелла уступает лишь анафилактическому шоку. В общей структуре лекарственных аллергий доля синдрома Лайелла составляет 0,3 %. Чаще болеют женщины: соотношение с пациентами-мужчинами 1,5:1. Прямой зависимости риска заболевания от возраста не выявлено. Группой риска считаются пациенты, ранее перенесшие синдром Лайелла, особенно в детском возрасте.
Самая распространенная форма синдрома — лекарственная, до 80 % всех случаев.После лекарственной, второй по частоте причиной выступают злокачественные новообразования (особенно лимфомы). Частота идиопатических случаев синдрома составляет 5–10 %.
У детей Лайелла синдром чаще — до 60 % случаев — имеет инфекционную этиологию. Особая группа риска проявления болезни среди детей — это перенесшие в раннем возрасте ОРВИ и прошедшие в связи с этим курс лечения НПВП.
Этиология
Дискуссии об этиологии и патогенезе синдрома Лайелла продолжаются. Наиболее изучена лекарственная форма заболевания, которая развивается из‑за нарушения способности организма к обезвреживанию реактивных промежуточных лекарственных метаболитов. Данные метаболиты взаимодействуют с тканями, в результате формируется антигенный комплекс, иммунный ответ на который и инициирует развитие болезни.
Фактически доказана и генетическая предрасположенность к данной патологии, в частности у лиц с рядом антигенов комплекса гистологической совместимости HLA: A2, А29, В12, В27, DR7. Наличие в организме хронических очагов инфекции (синусит, тонзиллит, холецистит и т. п.), приводящих к снижению иммунитета, — увеличивает риск заболевания. Особую группу риска составляют ВИЧ-инфицированные пациенты: у них риск развития синдрома Лайелла в 1000 раз выше, чем в общей популяции.
Диагностика
Для дифференциальной и лабораторной диагностики провокационные пробы не проводятся, поскольку высок риск неконтролируемых осложнений. Наиболее распространены внеорганизменные диагностические пробы, основанные на реакциях клеток крови пациента на сенсибилизировавшее организм вещество. К ним относятся: тест дегрануляции базофилов по Шелли, реакция агломерации лейкоцитов по Флеку, реакция бластной трансформации лимфоцитов, гемолитические тесты.
Апоптоз кератиноцитов — один из первых тканевых морфологических признаков синдрома Лайелла. Всё большее распространение приобретает пункционная биопсия с использованием замороженных срезов кожи. При этом выявляются отсутствие типичных акантолитических клеток, тотальный эпидермальный некролиз, под- и внутриэпидермальные пузыри.
Течение
По характеру течения выделяют три варианта клиники синдрома Лайелла:
У подавляющего числа пациентов — более 90 % — присутствуют эрозивные изменения слизистых оболочек. Типичны жалобы на болезненность по ходу уретры при мочеиспускании и светобоязнь.
Характерен положительный симптом Никольского: отслойка эпидермиса на внешне неизмененной коже при скользящем надавливании и отслойка околопузырного эпидермиса при потягивании за обрывок пузырной покрышки. При особо тяжелых формах наблюдается тотальная отслойка эпидермиса при трении по всей поверхности тела пациента.
Синдром Стивена — Джонсона или синдром Лайелла?
Один из главных прогностических факторов при синдроме Лайелла — площадь некролизированной поверхности. Поэтому очень важна правильная оценка ее протяженности. Для этого используются те же правила, что и в комбустиологии: правило «девятки» — когда руки, грудь и живот считаются по 9 % поверхности тела, а спина и ноги — по 18 %; и правило «однопроцентной ладони». Для более точной оценки рекомендуется измерять площадь отделенного и отделяемого эпидермиса не только на участках с выраженными эритематозными изменениями, но и на отдаленных от «эпицентра» участках тела.В зависимости от площади пораженной некролизом поверхности выделяют клинические отличия синдрома Лайелла от синдрома Стивена — Джонсона.
В последние годы набирает популярность теория, что эти синдромы являются двумя вариантами тяжелого исхода эпидермолитической кожной реакции на медикаменты и отличаются лишь степенью отслойки кожного покрова.
Системная терапия
К сожалению, единых клинических рекомендаций при диагностированном синдроме Лайелла не существует. Это связано прежде всего с полиорганностью поражений, что предполагает в первую очередь разнонаправленную посимптомную терапию.Для лечения синдрома Лайелла правило «отмены последнего» назначенного медикамента чаще всего неэффективно, так как время проявления заболевания варьирует от нескольких часов до нескольких суток. Поэтому рекомендуется отмена всех ранее назначенных медикаментов и экстренная симптоматическая терапия. Подтверждено, что быстрая и тотальная отмена всех медикаментов при невозможности четкого выявления определенного аллергена — улучшает прогноз заболевания на 30 %. В рамках специфического лечения аллергического синдрома Лайелла большинством исследователей однозначно рекомендованы:
Лечение поражений кожного покрова и слизистых проводят по принципам терапии ожогов. Соблюдается режим парентерального питания. Коррекция инфузий осуществляется в зависимости от состояния пациента.
В период нахождения в стационаре обязательны регулярные — не реже одного раза каждые 72 часа — осмотры урологом, окулистом, стоматологом, отоларингологом, чтобы вовремя выявить и назначить соответствующую терапию при поражении слизистых оболочек.
Прогноз
С 2011 года на Западе распространена SCORTEN шкала оценки тяжести синдрома Лайелла. В ней учитываются следующие прогностические факторы:
Наличие каждого фактора увеличивает риск летального исхода. Так, примерный риск смерти составляет: при наличии 1 фактора — до 3,2 %; 2‑х факторов — 12,1 %; 3‑х факторов — 35,3 %; 4‑х факторов — 58,3 %; 5 и более факторов — 90 %.
Клинический случай
В 2009 году в Донецке я стал свидетелем редчайшего для Донбасса (всего 6 случаев в Донецкой области за период с 1991 по 2013 годы!) случая синдрома Лайелла. Пациентка: 37 лет. Аллергический и инфекционный анамнезы — не отягощены. За трое суток до поступления заболела простудным заболеванием. Лечилась «знакомыми» лекарствами: таблетки от кашля, глазные, носовые капли, витамины. С вечера второго дня появились зуд, высыпания. Самостоятельно принимала супрастин. После кратковременного облегчения — состояние ухудшилось. Вечером на третьи сутки, после обморока доставлена БСМП в городскую больницу, в течение нескольких часов переведена в областную клинику.
Поступила женщина с гиперемированной кожей на грудной клетке, плечах, внутренних поверхностях бедер. На третий день появились наполненные мутноватым содержимым пузыри. Объем иных достигал 100 мл. На протяжении всего периода сохранялась гиперемия век, склер, слизистых оболочек ротовой полости, перианальной области.
С третьих суток комбустиологом неоднократно предпринимались попытки закрыть раневую поверхность ксенокожей. Однако кратковременные периоды спокойствия сменялись у пациентки психомоторным возбуждением, что приводило к смещению повязок и ксенокожи. Ни один лоскут не прижился. На протяжении двух недель в реанимационном отделении пациентка более половины времени провела в вынужденном медикаментозном сне. А с шестых суток, когда состояние пациентки стало критическим, ее перевели на постоянную ИВЛ.
В данном случае синдром Лайелла диагностирован в течение двух суток после поступления пациентки в стационар; течение заболевания было не молниеносным, а скорее острым; проводилась посимптомная терапия, но спасти женщину не удалось.
Нашли ошибку? Выделите текст и нажмите Ctrl+Enter.
Синдром Стивенса-Джонсона и синдром Лайелла: этиология, патогенез, клиника, диагностика, лечение
Синдром описан в 1922г. американскими врачами А.М. Стивенсом и Ф.Ч. Джонсоном, и в 1956г. А. Лайеллом., который назвал его токсическим эпидермальным некролизом и отметил присущую данному синдрому, в отличие от других пузырных заболеваний, слабую воспалительную реакцию в дерме. Данный признак позднее получил название «дермальное безмолвие».
Синдром Стивенса-Джонсона и синдром Лайелла относятся к угрожающим жизни состояниям. Синдромы являются тяжелыми эпидермолитическими кожными лекарственными реакциями и отличаются друг от друга степенью отслойки кожи.
Распространенность
Синдром Стивенса-Джонсона и синдром Лайелла относятся к редким заболеваниям, встречаемость составляет от 1-го до 6-ти и от 0,4 до 1,2 случая на 1 млн населения в год соответственно. Группа риска – иммунокомпрометированные пациенты, к которым относятся больные лимфомой, опухолями мозга на фоне противоопухолевой терапии, больные ВИЧ, для которых риск заболевания в 1000 раз выше, чем в среднем по популяции. Синдром Лайелла может возникнуть в любом возрасте, в том числе и у грудных детей.
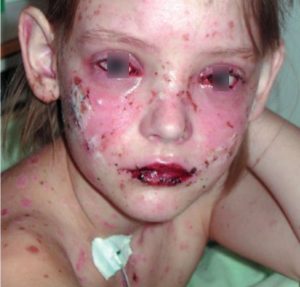
На фото: ребенок с синдромом Стивенса-Джонсона
Источник: Дерматовенерология: учебник для студентов высших учебных заведений, В. В. Чеботарев, О. Б. Тамразова, Н. В. Чеботарева, А. В. Одинец, 2013 г.
Этиология
В развитии заболевания можно выделить четыре основные группы причин:
Данный вариант аллергической реакции имеет тяжелое течение, он часто встречается в грудном и раннем детском возрасте, а также у пациентов с почечной недостаточностью. В настоящее время данная форма заболевания получила название синдрома стафилококковой обожженной кожи – SSSS.
Наиболее тяжелые лекарственные реакции развиваются при применении длительно циркулирующих в организме препаратов. Наиболее часто реакция возникает при одновременном приеме нескольких средств.
Патогенез
Механизмы патогенеза синдромов Лайелла и Стивенса-Джонсона изучены недостаточно. Большое значение имеет генетическая предрасположенность к различным аллергическим реакциям, в которых важную роль играют иммунные механизмы, такие как цитотоксическое действие лимфоцитов на клетки эпидермиса, в результате которого запускается апоптоз кератиноцитов. Эпидермис инфильтрируется активированными лимфоцитами и макрофагами, выделяющими цитокины. Последние вызывают повреждение и гибель кератиноцитов. Клетки прогрессивно некротизируются, развивается картина послойного эпидермального некролиза.
Клиническая картина заболевания
Симптомы общей интоксикации
Симптомы могут появиться через 4-30 дней от начала приема лекарственного препарата. Течение заболевания непредсказуемо: доброкачественный на первый взгляд дерматоз может быстро прогрессировать. Первоначальные симптомы неспецифичны: острое начало, высокая лихорадка с подъемом температуры до 39 градусов, нарастающая слабость, боли в суставах и пояснице, жжение и болезненность кожи, явления конъюнктивита, боли в горле при глотании – эти симптомы могут предшествовать появлению кожных высыпаний за 1-3 дня.
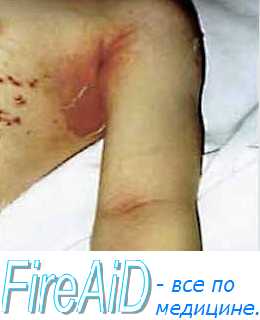
Кожные проявления
В местах трения возникают эритематозные, слегка отечные сливающиеся пятна в виде симметричных высыпаний. Часть пятен приобретает синюшно-буровато-пепельную окраску. При надавливании на кожу, трении бельем и других механических воздействий эпидермис отслаивается сплошным пластом. На других участках кожи. Первоначально высыпания появляются на туловище, затем распространяются на шею, лицо, верхние и нижние конечности. У большинства больных кожные проявления сопровождаются поражениями слизистых оболочек ротовой полости, глаз, половых органов. Также
Кожные элементы: воспалительные пятна в виде розеол, обширных эритем, папул, везикул, петехий. Элементы сыпи постепенно сливаются в сплошные эритемы геморрагического окрашивания. Могут отмечаться очаги с темной центральной частью по типу мишени.
Кожные высыпания болезненные при пальпации, при потирании визуально здоровой кожи также отмечается резкая болезненность. Болезненность неизмененных участков кожи предшествует гибели и отслойки эпидермиса, которая может развиться через несколько часов.
При прогрессировании процесса развивается синдром Стивенса-Джонсона и/или Лайелла (ТЭН): на фоне эритемы появляются крупные уплощенные пузыри разного размера с дряблой покрышкой, наполненные серозным, иногда серозно-геморрагическим содержимым. Пузыри быстро сливаются, создавая эффект обожженной кожи или симптом «мокрого белья». На ладонях и подошвах пузыри обычно напряженные. Возможно отторжение ногтевых пластин на кистях и стопах, токсическое облысение. Пациенты отмечают светобоязнь и болезненное мочеиспускание.
При потягивании пинцетом за обрывки отслоившегося эпидермиса отмечается выраженный симптом отслойки в границах эритемы. Любое механическое воздействие приводит к разрыву покрышек пузырей и обширной отслойке эпидермиса. На месте вскрывшихся пузырей образуются эрозии ярко-красного цвета, окаймленные обрывками эпидермиса. Эрозии могут занимать от 20 до 90% всей поверхности тела. Они отделяют обильный серозно-геморрагический экссудат, что приводит больного к потере жидкости и электролитов.
Внешние проявления сходны с термическим ожогом 2-й степени. Полная клиническая картина заболевания развивается в течение 12-36 часов, иногда – нескольких суток, отслойка эпидермиса прогрессирует в течение 5-7 дней.
Реакция со стороны других органов и систем
Развитие ТЭН может сопровождаться увеличением лимфатических узлов, развитием пневмонии, также происходит отслойка эпителия слизистой оболочки трахеи и бронхов, явлениями миокардита, панкреатита и др. Тяжелое течение заболевания характеризуется крайней степенью тяжести пациента в виде высокой температуры, головных болей, состоянием прострации и сонливости. Явлений обезвоживания приводят к расстройствам кровообращения и функции почек. Возможно развитие полиорганного поражения (печени, легких, почек). Тяжелое состояние помимо дегидратации и нарушений электролитного равновесия проявляется также синдромом эндогенной интоксикации и нарушениями белкового обмена.
При прогрессировании процесса возможно развитие отека легких, острого канальцевого некроза почек, септицемии за счет присоединения вторичной инфекции и септического шока. Осложнения чаще развиваются на 2-3 неделе заболевания.
Непосредственными причинами смерти являются сепсис, желудочно-кишечные кровотечения, водно-электролитные нарушения.
Прогноз и критерии неблагоприятного исхода
Прогноз в целом тяжелый, исход зависит от своевременности постановки диагноза и начала лечения. Основным прогностическим фактором является протяженность некролиза, для оценки которого используется принцип определения площади ожогов.
По этому признаку пациентов относят к одной из трех групп:
Для прогноза клинического исхода используется шкала оценки тяжести токсического эпидермального некролиза – SCORTEN (SCORe of Toxie Epidermal Necrosis).
Летальность при синдроме Лайелла достигает 30% (в основном среди пожилых пациентов), при синдроме Стивенса-Джонсона – до 5%. Опасность летального исхода возрастает при поздней диагностике, нерациональной терапии, протяженного некролиза – более 70% — кожного покрова.
Критерии неблагоприятного исхода:
При наличии 5 признаков показатель летальности составляет 90%. Прогноз не зависит от вида или дозы препарата, спровоцировавшего заболевание. У перенесших синдром Лайелла повторное назначение препарата, вызвавшего аллергическую реакцию, часто вызывает рецидив, который развивается быстрее и по тяжести значительно превышает первый эпизод заболевания.
Синдром Стивенса-Джонсона и синдром Лайелла (токсический эпидермальный некролиз)
Общее лечение
Крайне важно быстро выявить и отменить препарат, вызвавший синдром. При диагностировании синдрома Стивенса–Джонсона врач, независимо от его специализации, обязан оказать больному неотложную медицинскую помощь и обеспечить его транспортировку в ожоговый центр (отделение) или в реанимационное отделение. Лечение должно проводиться в ожоговом отделении или в отделении реанимации, где соблюдаются асептические условия и поддерживаются оптимальная температура помещения и влажность. Больной должен находиться под согревающим каркасом, 2–3 раза в сутки ему необходимо менять нательное и постельное белье на стерильное.
Основное внимание уделяется поддержанию водно-электролитного и белкового баланса. Эффективность кортикостероидов (парентерально (в/м или в/в) или внутрь) пока окончательно не изучена. В англоязычной литературе рекомендовано избегать их назначения. По мнению отечественных специалистов, назначение кортикостероидов на ранних стадиях болезни улучшает состояние больного, используют:
Рекомендованы внутривенные инфузии плазмы и альбумина.
При возникновении инфекционных осложнений с осторожностью назначают антибактериальные препараты системно с учетом вида возбудителя, его чувствительности к антибиотикам и тяжести клинических проявлений заболевания.
Сообщалось (Fitzpatrick) об эффективности в/в введения пентоксифиллина на ранних стадиях заболевания (механизм действия препарата в данном случае абсолютно неясен).Также является оправданным проведение процедур гемосорбции и плазмафереза.
При поражении ротоглотки регулярно отсасывают содержимое трахеи для профилактики аспирационной пневмонии.
Наружное лечение
Заключается в тщательном уходе и обработке кожных покровов путем очищения и удаления некротизированных тканей. Для этого используют растворы антисептиков: 1% раствор перекиси водорода, 0,06% раствор хлоргексидина либо раствор перманганата калия. Для туширования эрозий применяют анилиновые красители: водный раствор бриллиантовой зелени, метиленовый синий или фукорцин, при присоединении вторичной инфекции на корки применяют антибактериальные мази и кремы (фуцидиновая, эритромициновая), а на эрозии – спиртовые растворы анилиновых красителей. Полностью некротизированную кожу удаляют.
При поражении глаз на конъюнктивы накладывают эритромициновую мазь, при необходимости обращаются за консультацией к офтальмологу.
Диета
Пациентам назначают обильное питье, щадящую (термически и механически обработанную) пищу или переводят на парентеральное питание.
Критерии эффективности лечения
Клиническое выздоровление, предупреждение рецидивов.
Показания для госпитализации
Все пациенты с синдромом Стивенса–Джонсона и/или синдромом Лайелла должны быть госпитализированы.
Профилактика
Профилактика синдрома Стивенса – Джонсона и синдрома Лайелла заключается в исключении лекарственных препаратов, вызвавших данное заболевание. Рекомендуется носить опознавательный браслет с указанием конкретных лекарственных препаратов.
Синдром стивенса джонсона и лайелла что такое
Отличительной особенностью синдрома Лайела, в сравнительном аспекте с синдромом Стивенса-Джонсона, является развитие тотального некроза эпидермиса и слизистых. Образуются крупные, размером до ладони, буллы с серозно-геморрагическим или гнойным содержимым. В некоторых случаях, особенно у детей, возможно отторжение ногтей, конъюнктивы. Характерен положительный симптом Никольского. Синдром эндогенной интоксикации при данном виде ОТАР максимально выражен. Наблюдается тяжелая и длительная лихорадка, возможно появление злокачественной гипертермии. Поражение внутренних органов представлено токсической энцефалопатией, проявляющейся различной степенью нарушения сознания, головной болью, в некоторых случаях — очаговой неврологической симптоматикой; острой печеночно-почечной недостаточностью; токсическим миокардитом. Практически в каждом случае заболевания происходит присоединение сепсиса. Летальность составляет 70—80%.
Неотложная ( первая ) помощь при синдроме лайела и синдроме Стивенса-Джонсона
Лечение синдромов Стивенса-Джонсона и Лайела должно осуществляться в отделении реанимации, и оно включает в себя следующие моменты:
1. Адекватная инфузионная терапия, основные цели которой — дезинтоксикация, нормализация водно-электролитного баланса, восполнение энергетических затрат, коррекция гипопротеинемии и анемии, профилактика и лечение ДВС-синдрома. Объем инфузи-онной терапии определяется степенью дегидратации и гиповоле-мии. температурой тела, сократительной способностью сердца, функцией почек и может достигать 6—8 литров в сутки.
2. Глюкокортикоидная терапия проводится преднизолоном в дозе 300—1500 мг/сутки, внутривенно дробно, либо эквивалентными дозами других глюкокортикостероидов — дексазоном (0,4 мг/кг/ сут-ки), гидрокортизоном (12,5 мг/кг/сутки).
3. Использование препаратов, обладающих атигистаминной, антипротеазной, антиагрегантной, антикомплементарной активностью: контрикал — 40000 ЕД внутривенно капельно; эпсилон-аминокапроновая кислота — 100 мл 5% р-ра через каждые 4 часа в/в или по 4 г 4—6 раз в сутки; димедрол (супра-стин, тавегил) — 6—8 мл/сутки.
4. Применение экстракорпоральных методов детоксикации организма, без которых невозможно полноценное лечение (плазмаферез, гемосорбция, экстракорпоральная иммунофармакотерапия с диуцифоном). Параллельно с этими мероприятиями или при невозможности их осуществления проводят энтеросорбцию: 1 столовую ложку энтеросорбента растворяют в 100 мл воды и дают per os или вводят через назогастральный зонд 4—6 раз в сутки.
5. Использование антибиотиков широкого спектра действия (исключая группу пенициллина и цефалоспоринов, нефро- и гепа-тотоксичных антибиотиков) в ранние сроки, а затем в соответствии с антибиотикограммой. При сепсисе применяют сочетание 2—3 антибиотиков и антисептиков.
6. Улучшение реологических свойств крови (гепарин, компламин, курантил, трентал).
7. Проводят лечение системных расстройств — ОССН, ОПеН, ОПН, ОДН, отека головного мозга и др.
8. Осуществляется тщательный уход за пораженными кожей и слизистой. Участки некроза обрабатывают антисептическими средствами (димексид, диоксидин, 3% р-р перекиси водорода и др.), маслом шиповника или облепихи. Полость рта полоскают раствором реополиглюкина, антисептиками. В глаза закапывают 1% раствор колларгола, 0,01% р-р дексазона — по 1 капле 3 раза в день. За веки закладывают 1% гидрокортизоновую мазь.
9. Если больной находится на самостоятельном питании, то назначают гипоаллергенную диету, пишу принимают в протертом виде.