сириосли что это такое
Штамм «Омикрон» – живая вакцина или новая угроза
Ситуация с коронавирусом в России находится на высоком плато: за сутки 30752 новых случая. Из них в Москве – чуть более 3 тысяч. По словам мэра Собянина, за месяц число пациентов в столичных больницах снизилось на 40%. В Челябинской области и в Кузбассе смягчают ограничения – там сняли запрет на работу кафе и ресторанов ночью. А в Оренбургской области в преддверии праздников, напротив, их ужесточают: запретили хороводы на новогодних мероприятиях. По данным ученых, новый штамм ковида «омикрон» в два-три раза быстрее приводит к пневмонии в сравнении с прежними мутациями ковида, а один из его симптомов у детей – необычная сыпь.
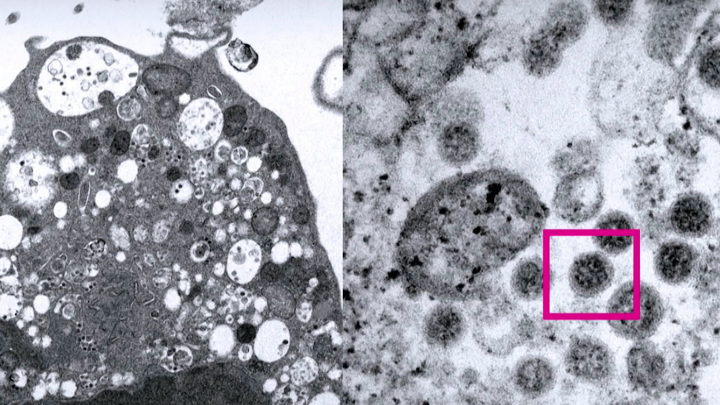
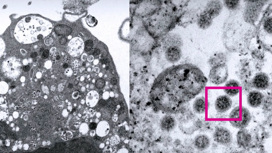
Первая фотосессия «омикрона» в Гонконге. Ученые поймали новый штамм с помощью электронного микроскопа. С виду все-то тот же шар с короной, но свойства иные. Это уже данные из института вирусологии во Франкфурте-на-Майне. Там в плазму вакцинированных добавили «омикрон» и проверили эффективность защиты.
«0% предотвращения заражения после двух мРНК-вакцин, 0% после сочетания векторной вакцины и мРНК-вакцины, 25% после трехкратной вакцинации. Для сравнения, для «дельты» нейтрализация была порядка 95%», – сделали вывод ученые.
Схожие данные получили в ЮАР. Эффективности вакцины от Pfizer в предотвращении заражений снизилась в 40 раз. По данным самой компании Pfizer, эффективность упала только на четверть, и бустер почти полностью восстанавливает защиту. Как на «омикрон» действует «Спутник» еще изучают. Но в любом случае: лабораторные результаты будут сильно отличаться от реальной жизни.
«Переносить впрямую цифры из тестов в пробирке на человека, во сколько раз ослабла защита, пока это пересчитать нельзя. Кроме того, у нас несколько ветвей защиты от коронавируса», – поясняет молекулярный биолог Максим Скулачев.
Первая линия защиты – антитела. Они связываются с шипом, не давая ему проникнуть в клетку. В случае с «омикроном» такой механизм действительно будет менее эффективен. Шип изменился так сильно, что антителам трудно его узнать. Но остается второй механизм – Т-лимфоциты. Они быстро убивают зараженные клетки, не давая вирусу размножаться в организме. Т-киллеры ориентированы не только на шипы и обмануть их у «омикрона» не получится.
«У абсолютного большинства и переболевших, и вакцинированных Т-клеточный ответ развивается. Даже при отсутствии антител Т-лимфоциты обеспечивают частично защиту от заражения», – рассказывает руководитель управления биомедицинских технологий Национального медицинского исследовательского центра гематологии Григорий Ефимов.
Т-клетки защитят вакцинированных и переболевших от тяжелого течения. Какие последствия «омикрон» может вызвать у людей без иммунитета к вирусу – вопрос пока открытый. Но африканские врачи настроены оптимистично.
«У меня хорошие новости: на данный момент мы наблюдаем гораздо более легкую симптоматику у зараженных «омикроном», чем у зараженных «дельтой», – говорит вирусолог Стелленбошского университета ЮАР Вольфган Прейзер.
Уже понятно: «омикрон» – самый заразный из существующих штаммов. Если инфицированный уханьским штаммом мог заразить двух человек, больной «дельтой» – пятерых, то носитель «омикрона» – уже шестерых. В Британии уже выявлено 440 зараженных. Прогнозируют, что это число будет ежедневно удваиваться, и к рождеству счет пойдет на десятки тысяч.
«Он распространяется очень быстро. И, думаю, в ближайшее время у нас будут циркулировать сразу оба штамма», – считает микробиолог Кембриджского университета Рави Гумпта.
Один из возможных сценариев: за счет заразности «омикрон» будет вытеснять «дельту». И если новый штамм действительно вызывает более мягкие симптомы – это может положить конец пандемии.
«В данном случае природа создала живую вакцину. То есть, что такое живая вакцина, – это вирус, который не вызывает каких-то патологий, но быстро распространяется и способен вызывать у людей иммунитет», – поясняет член-корреспондент РАН Петр Чумаков.
Возможны и другие варианты: «омикрон» будет вызывать не только легкое течение, а «дельта» не уйдет с арены. В таком случае в популяции будут циркулировать сразу два вируса. Выходом в этом случае станет двойная вакцинация. К адаптации существующих вакцин под «омикрон» уже приступили ведущие лаборатории мира.
«Омикрон»-штамм COVID-19: как он действует на организм? О способах защиты и реальной степени опасности
Коронавирус заставляет нас вспоминать греческий алфавит. Сначала был просто COVID-19. Его обнаружили в 2019-м. Затем появился более заразный «дельта»-штамм. Сначала испугались, но уже вроде бы привыкли. Теперь вот новый вариант – «омикрон». Его обнаружили в Южной Африке, и главная особенность – у него около 50 мутаций. Это значит, что потенциально «омикрон» более заразный, чем предшественник. И, опять же, (не факт, но возможно) способен уходить от действия антител, которые используются в вакцинах. Многие страны тут же ограничили въезд граждан из ЮАР, где вирус был обнаружен. Но в ВОЗ считают, что отмена полетов и закрытие границ не остановит «омикрон». Собрали факты и поговорили со специалистами о новой напасти. Так ли она страшна?
Гаутенг – провинция ЮАР. Для местных известно как «место золота», для туристов – колыбель экзотики, микс людей и культур. Отныне у этого места новая репутация – здесь родился новый вариант опаснейшего из вирусов последних десятилетий – COVID.
Провинция сейчас в прямом смысле страдает от наплыва пациентов с положительным тестом. Только за прошедшую неделю число инфицированных выросло втрое. В больницах оказываются даже самые маленькие, раньше такого не наблюдалось. Ученые обвиняют новый штамм – «омикрон».
Анн Фон Готтберг, клинический микробиолог Национального института по инфекционным заболеваниям ЮАР: «Мы постоянно проводим анализ. В 90% образцов находим новый штамм «омикрон». Процент даже чуть больше. В целом рост числа заболевания мы действительно наблюдаем. Но еще предстоит научно обосновать взаимосвязь».
Врачи, лечившие пациентов с диагностированным новым штаммом, говорят, что чаще наблюдаются незначительные симптомы. По состоянию больше похоже на простуду, и большинство пациентов все же не попадают в больницы. Примечательно, что кислород в крови у инфицированных остается в норме. Выздоровление в среднем происходит за 2-3 дня. Будет ли так же ситуация развиваться и дальше, выводы делать пока рано.
Адриан Пурен, исполнительный директор Национального института по инфекционным заболеваниям ЮАР: «Когда-то «дельта» вызвала третью волну заражений COVID-19 в Южной Африке. Даже это дает основания предполагать, что новый штамм поступит так же».
А вот то, что действительно вызывает обеспокоенность, – появились первые изображения этого варианта. Ученые насчитали около 50 мутаций. Он не только объединил изменения своих предшественников – «альфы», «беты», «гаммы» и «дельты», но и оброс новыми.
Энтони Фаучи, главный инфекционист США: «Пока рано об этом говорить. Я не знаю. Но надо готовиться к худшему».
Большая часть мутаций в так называемом спайк-белке. Это шип на поверхности вирусной частицы. С его помощью патоген проникает в клетку и начинает размножаться. Важно и то, что эта частичка вызывает иммунный ответ организма – именно на него нацелены все существующие вакцины. Потому все генетики так пристально следят за ней. Основная проблема, которую может вызвать столь масштабные изменения, – заразность.
Ирина Вальчук, заведующая кафедрой эпидемиологии Белорусского государственного медицинского университета: «Для исходного уханьского штамма COVID -19 и для»альфа»-штамма вот такой репродуктивный показатель равнялся примерно двум, то есть каждый источник инфекции, каждый пациент заражал в своем окружении примерно два человека. Для «дельта»-штамма этот показатель значительно больше – он равняется 5-6. В отношении нового штамма «омикрон» большое количество мутаций в S -белке вируса и особенно в рецептор-связывающем домене, с одной стороны, способствует лучшему проникновению вируса в клетку, с другой – большое количество одномоментно возникших мутаций могут повлиять на степень вирулентности. Он может стать менее вирулентным, менее успешным, менее конкурентоспособным, чем «дельта»-штамм.
Вирулентность вируса – (от лат. virulentus – «ядовитый») степень способности инфекции заражать организм. По ней судят о тяжести и исходу заболевания.
По сути, речь о том, насколько он токсичный. Так, путей развития ситуации эксперты предрекают несколько. Например, «омикрон» может быть наиболее вероятным кандидатом на замену высоко заразному варианту «дельта». Последний сейчас на планете встречается чаще всего. Но когда речь идет о новой болезни, врачи придерживаются правила «лучше перестраховаться». Не исключено, потому Всемирная организация здравоохранения буквально через 72 часа после обнаружения «омикрона» классифицировала его как вызывающий беспокойство вариант.
Тедрос Гебреисус, глава Всемирной организации здравоохранения: « Мы еще не знаем, связан ли «омикрон» с увеличением числа случаев передачи, более тяжелым заболеванием, повышенным риском заражения или повышенным риском уклонения от вакцинации. Ученые ВОЗ и всего мира срочно работают над ответами на эти вопросы».
Мутация вируса – абсолютно нормальное явление. Тем самым он пытается выжить. Но в кулуарах мировых лабораторий речь о том, что зародился «омикрон» у ВИЧ-инфицированного. У подобных пациентов новые варианты появляются чаще – коронавирус гораздо дольше может находиться в организме, так как иммунитет ослаблен. По сути, человек становится инкубатором для вируса. Но именно этот факт, уверены ученые, может сыграть с вариантом злую шутку и в обычной среде не даст ему шанса для выживания. К слову, как правило, новые штаммы развиваются в странах, где низкий уровень медицины и гигиены, мало вакцинированных, а плотность населения высокая, что приводит к постоянным контактам людей.
Ричард Хэтчетт, главный исполнительный директор Коалиции инноваций по эпидемической готовности CEPI (Швейцария): « Появление варианта «омикрон» в полной мере оправдало предсказания ученых, которые предупредили, что повышенная передача вируса в районах с ограниченным доступом к вакцине ускорит его эволюцию. Ботсвана и Южная Африка предоставили благодатную среду для такой эволюции. Вирус – безжалостный оппортунист».
Но есть и хорошие новости. «Омикрон»-штамм обнаруживается ПЦР-тестами. Да и вирусологи уже накопили опыт, чтобы отреагировать на новую угрозу. Единственное – сроки! Чтобы понять реальную степень опасности, необходимо еще пару недель на исследования. В белорусских лабораториях к встрече с «омикроном» готовы, знают врага в лицо.
Елена Гасич, заведующая лабораторией РНПЦ эпидемиологии и микробиологии: «Позиции этих мутаций известны, поэтому пропустить такой вариант крайне сложно. Мы сегодня при выполнении скрининга, при оценке циркулирующих генетических вариантов, мы понимаем, как найти этот вариант. И мы понимаем набор уникальных мутаций, который будет характерен только для этого варианта. Но сразу скажу, пока у нас этого варианта в стране нет».
Получение нового штамма для лабораторий – это еще и вопрос создания новой вакцины. Ведь мутировать коронавирус будет и дальше, «омикрон» не последний. Математики подсчитали: если не удастся достигнуть коллективного иммунитета, примерно раз в два года коронавирус будет меняться. Потому прививка – не только защита самого себя, но и реальный вклад в борьбу с эпидемией.
Инна Федорова, заместитель заведующего кафедрой эпидемиологии Белорусского государственного медицинского университета: « В акцины сохраняют эффективность, так как в соответствии с рекомендациями ВОЗ те препараты, которые имеют эффективность 70% и выше, они относятся к высокоэффективным вакцинам. Мы знаем в отношении «Спутник V» эффективность по «дельта»-варианту 83%».
Тем временем в Центре Гамалеи, где и разработаны «Спутник V» и «Спутник Лайт», сообщили, что эти препараты защитят от «омикрон»-штамма. Если понадобится, там подготовят специальную версию за 45 дней. Все же стопроцентной гарантии, что прививка защитит, сегодня дать никто не может. Но работать будет. А это ведь и есть главная цель иммунизации – снизить риск тяжелых форм COVID.
Что такое экстрасистолы?
Что такое экстрасистолы?
Экстрасистолы – это сердцебиения, которые возникают за пределами физиологического ритма сердца и могут вызывать неприятные симптомы. Экстрасистолия также упоминается как пропущенные сердцебиения или «сердечные икоты», и с медицинской точки зрения рассматривается как форма сердечной аритмии.
В большинстве случаев дополнительные сердцебиения почти не ощущаются или ощущаются очень слабо. Регулярные и сильновыраженные симптомы причина обратиться к врачу и диагностировать или исключить возможную болезнь сердца.
Как возникают экстрасистолы?
Основной причиной является нарушение сердечного ритма, которое происходит за пределами синусового узла. Экстрасистолы могут возникать как у кардиологических пациентов, так и у здоровых людей, и часто остаются незамеченными.
Большинство экстрасистол безвредны. Тем не менее, они могут быть симптомами болезни сердца. Поэтому, если вы испытываете какие-либо описанные ниже симптомы, всегда следует проконсультироваться с врачом, чтобы исключить или диагностировать заболевание сердца.
В зависимости от точного места происхождения в сердце они классифицируются как суправентрикулярные экстрасистолы (SVES), которые генерируются выше уровня желудочка, или желудочковые экстрасистолы (VES), которые генерируются в желудочке.
Экстрасистолы могут встречаться изолированно, парами или в так называемых «коротких залпах».
Каковы симптомы экстрасистол?
Типичные симптомы экстрасистол, вызывающих нарушение сердечного ритма, включают:
Всегда консультируйтесь с кардиологом, если эти симптомы возникают в связи с уже существующим основным заболеванием сердца.
Что вызывает экстрасистолу?
Среди причин возникновения экстрасистол у здоровых людей:
Экстрасистолы могут, однако, также быть симптомом болезни сердца, такой как:
Экстрасистолы: какие есть варианты лечения?
У здоровых людей обычно нет необходимости лечить экстрасистолу. Часто достаточно просто внести некоторые изменения в образ жизни: сократить потребления алкоголя и сигарет, корректировка занятий спортом и достаточное количество сна.
Если вы занимаетесь в тренажерном зале, то не игнорируйте разминку, в которую включают двадцатиминутный бег с ЧСС в диапазоне
130-165 (в зависимости от возраста) в минуту. Сократите количество упражнений с максимальным весом спортивных снарядов.
Кроме того, учащенное сердцебиение иногда можно нейтрализовать, принимая минеральные добавки, хотя вы всегда должны проконсультироваться с врачом, прежде чем принимать какие-либо пищевые добавки.
Лечение необходимо, если симптомы очень выражены или экстрасистолы вызваны уже известным заболеванием сердца.
Экстрасистолы можно лечить с помощью лекарств стабилизирующих сердечный ритм с помощью бета-блокаторов.
Если назначенное лечение не помогает или эта форма лечения недоступна из-за возможных побочных эффектов применяется катетерная абляция.
Сириосли что это такое
В норме регулярные сокращения нашего сердца поддерживаются специальными клетками, которые формируют синусовый узел. Эта структура расположена в верхней части правого предсердия. (Рис. 1)
Рисунок 1 Формирование и распространение электрических импульсов в норме
В ряде случаев нормальная работа сердца может нарушаться, пациенты могут ощущать неритмичный, быстрый или медленный пульс, паузы между сокращениями. Все это называется нарушением ритма сердца или аритмией.
Выделяются несколько видов аритмии:
Наджелудочковые нарушения ритма:
Желудочковые нарушения ритма:
Что же такое пароксизмальная тахикардия?
При обычных условиях в норме частота сердечных сокращений составляет от 60 до 100 ударов в минуту. Сердечный ритм с частотой более 100 ударов в минуту называется тахикардией.
При пароксизмальной тахикардии возникает внезапный приступ (пароксизм) учащенного сердцебиения, как правило вне связи с физической нагрузкой.
Рисунок 2 Пароксизм наджелудочковой тахикардии с частотой 180 в мин.
Как проявляется экстрасистолия?
Лечение аритмий
Для лечения различных видов аритмий применяют как лекарственные, так и хирургические методы лечения. Среди хирургических методов лечения самым распространенным является катетерная аблация.
Катетерная аблация – это малоинвазивная операция, в ходе которой происходит устранение «источника» аритмии с использованием радиочастотной энергии (РЧА) или локального охлаждения тканей сердца (криоаблации).
Появление методики катетерных аблаций стало результатом интенсивного развития науки и появления новых медицинских технологий за последние 20 лет.
Сегодня метод катетерной аблации широко распространен во всем мире (более 1 млн операций ежегодно) и является единственным методом лечения, позволяющим радикально устранить значительную часть нарушений ритма сердца у человека.
Виды катетерных аблаций
Рисунок 3 Расположение катетеров в сердце во время РЧА.
Другой вид воздействия на источник аритмии основан на быстром, глубоком и локальном охлаждении тканей сердца. Такой вид катетерной аблации получил название катетерная криоаблация. Наиболее часто катетерная криоаблация применяется для лечения фибрилляции предсердий, для этого используется специальный катетер-криобаллон. Такой вид операции называется катетерная баллонная криоаблация. (Рис. 4)
Рисунок 4 Расположение баллона в левом предсердии во время криоаблации.
Какие виды аритмий можно устранить с помощью катетерной аблации?
Все нарушения ритма у человека принято разделять в зависимости от локализации «источника» аритмии в сердце человека на «наджелудочковые» и «желудочковые». Причиной (этиологией) аритмий у человека могут быть различные патологические воздействия на сердце (воспаление, ишемия и др), либо они могут быть обусловлены врожденными особенностями (аномалиями) развития сердца, в т.ч. проводящей системы сердца. Нередко обнаружить причину развития аритмии не удается. Такие нарушения ритма (в отсутствие других заболеваний сердца) называют «идиопатическими». Метод катетерной аблации позволяет в большинстве случаев эффективно устранить различные как по этиологии, так и по механизмам развития, аритмии.
Преимущества катетерной аблации
Лечение нарушений сердечного ритма может быть медикаментозным или интервенционным (хирургическим). Следует учитывать, что медикаментозное лечение предусматривает длительный, нередко пожизненный прием антиаритмических препаратов. Прекращение приема лекарств или уменьшение дозы создает условия для рецидива аритмии. Кроме того, использование лекарственных средств часто невозможно из-за побочных эффектов или противопоказано из-за наличия сопутствующих заболеваний сердца.
Сейчас международные и отечественные рекомендации по лечению нарушений сердечного ритма рассматривают метод катетерной аблации в качестве основного метода лечения значительной части нарушений ритма. Подобные рекомендации основаны на том, что катетерная аблация позволяет устранить аритмию не прибегая в дальнейшем к использованию антиаритмических препаратов.
В соответствии с рекомендациями, аблация рекомендуется в следующих случаях:
— в качестве основного метода лечения при аритмиях, где использование катетерной аблации сопровождается высокой эффективностью и безопасностью (наджелудочковые тахикардии, трепетание предсердий)
-в качестве альтернативного вида лечения, как правило, при неэффективности лекарственной терапии или развитии побочных эффектов антиаритмических препаратов (фибрилляция предсердий, желудочковые аритмии)
О катетерной аблации
Перед проведением РЧА в отделении выполняется необходимое обследование (анализы крови, инструментальные методы диагностики) в течение, как правило, 2-3 дней. В день операции пациент не завтракает, непосредственно перед операцией надевает компрессионный трикотаж (противотромбоэмболические чулки или эластичные бинты).
РЧА выполняется интервенционными аритмологами в рентгеноперационной, оснащенной современным оборудованием для диагностики и интервенционного лечения.
В качестве первого этапа операции проводится т.н. внутрисердечное электрофизиологическое исследование (ВЭФИ), целью которого является уточнение вида тахиаритмии и поиск источника аритмии. (Рис.3 и Рис.4)
Для этого выполняют пункцию сосудов (бедренной вены и, при необходимости, артерии), под рентгеновским контролем проводятся специальные диагностические электроды. При проведении ВЭФИ проводится электрическая стимуляция сердца различных отделов сердца в соответствии с диагностическими алгоритмами. Это позволяют установить точный диагноз и определить локализацию источника аритмии.
В ряде случаев (при фибрилляции предсердий) в качестве анестезиологического пособия используется ингаляционный наркоз, в остальных случаях – местная анестезия.
Продолжительность операции определяется ее объемом и занимает от 1.5 до 3-х часов.
После РЧА на место прокола сосуда накладывается давящая повязка и пациент переводится в послеоперационную палату, где в течение не менее 12 часов находится под контролем врача анестезиолога-реаниматолога. Все это время пациент соблюдает строгий постельный режим.
Для исключения возможных осложнений после РЧА всем пациентам проводится комплексное послеоперационное обследование.
В среднем период госпитализации для проведения РЧА не превышает 5 дней.
Безопасность и эффективность
Эффективность катетерной аблации в зависимости от вида аритмии составляет от 70 до 99%. Риск потенциальных осложнений после операции, как правило, не превышает 1%, однако может достигать 4-5% для наиболее сложных нарушений сердечного ритма. Принятие решения о проведение интервенционного лечения в каждом случае принимается нашими специалистами с учетом мнения пациента на основе полной информации о пользе и потенциальных рисках хирургического лечения.
Катетерная аблация фибрилляции предсердий
Что такое Фибрилляция предсердий?
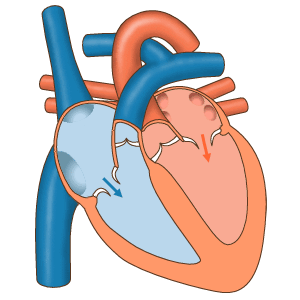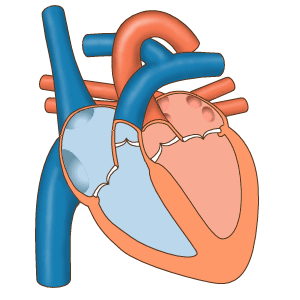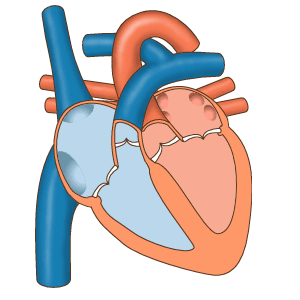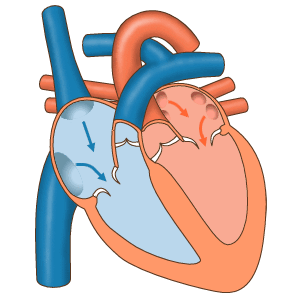
При фибрилляции предсердий (мерцательной аритмии) вместо регулярного сердечного ритма в предсердиях возникают множественные электрические волны, приводящие к хаотичным сокращениям обоих предсердий с очень высокой частотой. [Рис. 5]
Рисунок 5. Фибрилляция предсердий
Фибрилляция предсердий (мерцательная аритмия), как правило, проявляется учащенным нерегулярным сердечным ритмом, одышкой, плохой переносимостью физических нагрузок. Нередко фибрилляция предсердий протекает бессимптомно и обнаруживается случайно при регистрации ЭКГ.
Нередко у пациентов с фибрилляцией предсердий (мерцательной аритмии) обнаруживается еще один вид нарушений сердечного ритма – трепетание предсердий. [ Рис.6 ]
Рисунок 6. Типичное трепетание предсердий.
Симптомы трепетания предсердий мало отличаются от фибрилляции предсердий. Точная диагностика этих нарушений ритма и тактика лечения должен определять врач кардиолог-аритмолог.
Зачем и как лечить фибрилляцию предсердий?
Лечение фибрилляции предсердий ставит своей целью: 1) устранение симптомов аритмии, т.е. улучшение качества жизни пациентов; 2) устранение угрозы развития сердечной недостаточности; 3) профилактика тромбоэмболических осложнений.
По данным мировой медицинской статистики фибрилляция предсердий (мерцательная аритмия) – самое часто встречающееся (1-2 % в популяции) нарушение сердечного ритма. У значительной части пациентов (до 40%) ФП носит бессимптомный характер. У этой категории больных медикаментозное антиаритмическое или немедикаментозное лечение (катетерная аблация) ФП, как правило, не проводится. Лечение этих пациентов заключается в контроле частоты сердечного ритма и назначении антикоагулянтов для профилактики тромбоэмболических осложнений.
Пациентам, у которых фибрилляция предсердий сопровождается описанными выше симптомами, назначают постоянную антиаритмическую терапию, направленную на профилактику рецидивов ФП. Приблизительно у одной трети среди всех больных с ФП удается подобрать эффективный антиаритмический препарат или их комбинацию.
У 30% больных с симптомной, плохо переносимой фибрилляцией предсердий не удается подобрать эффективную антиаритмическую терапию, либо прием антиаритмических средств противопоказан, сопровождается развитием побочных эффектов или пациенты не хотят придерживаться тактики длительного консервативного медикаментозного лечения. Этой категории больных в соответствии с современными международными и российскими рекомендациями показано проведение катетерной аблации.
Следует подчеркнуть, что выбор вариантов лечения в каждом конкретном случае – задача кардиолога-аритмолога с учетом мнения пациента и объективных медицинских данных.
Катетерная и хирургическая аблация
В зависимости от формы фибрилляции предсердий (пароксизмальная, персистирующая или постоянная), наличия другой патологии со стороны сердечно-сосудистой системы и сопутствующих заболеваний применяются 3 разновидности катетерной (или хирургической) аблации:
· катетерная аблация (деструкция) АВ узла – разновидность внутрисердечной катетерной аблации, которая применяется в тех случаях, когда ФП сопровождается стойко высокой частотой сердечных сокращений при невозможности медикаментозного контроля или радикального устранения ФП. Аблация АВ узла проводится только после имплантации искусственного водителя ритма (кардиостимулятора).
РЧА или криоаблация?
Рисунок 7. Левое предсердие и легочные вены. Мультиспиральная компьютерная томография
Именно поэтому, большинству пациентов с пароксизмальной и персистирующей формами фибрилляции предсердий показано выполнение катетерной аблации (изоляции) легочных вен.
Видео 1. Баллонная криоаблация.
В большинстве случаев полная изоляция достигается однократным криовоздействием в течение нескольких минут, что является безусловным преимуществом перед радиочастотной аблацией. Оба вида катетерных аблаций проводятся в рентгеноперационной под наркозом или в условиях глубокой седации. Данные вмешательства являются высокотехнологичными видами медицинской помощи и должны выполняться квалифицированными специалистами с достаточным опытом интервенционных вмешательств.
Эффективность и безопасность
Общепринятым определением эффективности катетерной аблации при ФП считается отсутствие любых предсердных аритмий после операции без применения антиаритмических средств. Контроль за эффективностью осуществляется клинически (самоконтроль пациентов) или с использованием систем длительной регистрации ЭКГ (ХМ ЭКГ или специальные имплантируемые регистраторы сердечного ритма).
Одним из основных факторов, определяющих эффективность катетерных аблаций при ФП является длительность эпизодов фибрилляции. В тех случаях когда приступы аритмии не превышают нескольких часов или дней (т.н. пароксизмальная форма) и, как правило, закачиваются самостоятельно, операция максимально эффективна. В сравнительных исследованиях (международное исследование «Fire and Ice») рецидивов ФП в течение первого года не было у 65% больных как после РЧА, так и после баллонной криоаблации. При этом, есть наблюдения, что у лиц без сопутствующей кардиальной патологии эффективность баллонной криоаблации может достигать 80-90%.
У пациентов с персистирующей формой ФП, т.е. с аритмией длительностью более 7 дней, а также требующей для восстановления синусового ритма проведения медикаментозной или электрической кардиоверсии, ожидаемая эффективность катетерных аблаций – около 50-60%.
Если после катетерной аблации ФП рецидивирует с прежней частотой и длительностью, оправданным является проведение повторного вмешательства.
Осложнения при катетерной аблации ФП могут проявляться в виде повреждения сосудов в месте пункции, перфорации стенки сердца с развитием тампонады, образование тромбов в полости сердца и тромбоэмболическими осложнениями, термическим повреждением пищевода, развитием пареза диафрагмального нерва и рядом других. Применение современных высокотехнологичных методов контроля во время внутрисердечных вмешательств, достаточный опыт и квалификация врача позволяет выполнять данные вмешательства эффективно и без значительного риска развития осложнений.
Вместе с тем, необходимо четко осознавать, что решение о проведении интервенционного лечения ФП должен принимать врач с достаточным опытом лечения подобной категории больных, объективно учитывая аргументы «за и против».
Катетерная аблация ФП в отделе клинической электрофизиологии и рентгенхирургии нарушений ритма
Интервенционная аритмология – одно из основных направлений в научной и клинической работе отдела клинической электрофизиологии с момента его основания в 1990 г. Почти 20 лет насчитывает опыт лечения различных нарушений сердечного ритма с использованием технологии катетерных аблаций.
С 2012 года в отделе был внедрен метод катетерных аблаций при ФП. Сегодня приоритетным методом, используемым в клинической практике отдела клинической электрофизиологии при немедикаментозном лечении ФП является метод баллонной криоаблации. Этот выбор основан на том, что криоаблация при ФП не уступает по эффективности радиочастотной, являясь при этом наиболее безопасным методом интервенционного лечения ФП, что было доказано при анализе многолетнего опыта ведущих мировых центров в лечении ФП.
Специалисты отдела клинической электрофизиологии проводят полноценное предоперационное обследование пациентов, выполняют интервенционное вмешательство и обеспечивают амбулаторное наблюдение за всеми пациентами в течение не менее 1 года после катетерной криоаблации ФП. В тех случаях, когда у пациентов имеются сложные сопутствующие нарушения сердечного ритма применяется комплексное (одномоментное) интервенционное лечение, либо т.н. «гибридная терапия», сочетающая катетерное вмешательство и последующее медикаментозное лечение. В случае рецидива ФП может быть выполнена повторная баллонная криоаблация или радиочастотная катетерная аблация.
Радиочастотная аблация пароксизмальных наджелудочковых тахикардий
Наиболее часто встречаются следующие виды пароксизмальных наджелудочковых тахикардий:
-Пароксизмальная атриовентрикулярная узловая реципрокная тахикардия или АВ узловая тахикардия. Она характеризуется наличием врожденной аномалии – дополнительного пути в АВ-узле, который в норме проводит импульс от предсердий к желудочкам. Эта аномалия и является причиной возникновения тахикардии (рис. 9);
Рис. 9. Пароксизм АВ-узловой тахикардии на ЭКГ.
-Пароксизмальная тахикардия при синдроме Вольфа-Паркинсона- Уайта (синдром WPW) тоже возникает вследствие врожденной аномалии – дополнительного пути между предсердиями и желудочками (п. Кента). (Рис. 10);
Рис.10 Пучок Кента левой боковой локализации
-Предсердная тахикардия может иметь источник как в левом, так и в правом предсердиях (рис.11), и может быть следствием сопутствующих заболеваний сердца (ишемическая болезнь сердца, гипертоническая болезнь или пороки клапанов), либо иметь т.н. идиопатический (без сопутствующей патологии) характер.
Рис.11 Источники предсердной тахикардии в левом предсердии (обозначено стрелками)
ЭКГ, зарегистрированная во время пароксизма тахикардии, зачастую не позволяет поставить точный диагноз.
Уточнить его позволяют такие методы обследования как чреспищеводная электрокардиостимуляция (ЧПЭС) или внутрисердечное электрофизиологическое исследование (ВЭФИ), которые являются стандартными методами диагностики аритмий.
Хирургическое лечение вышеперечисленных типов тахикардий с помощью радиочастотной аблации (РЧА) позволяет полностью избавиться от аритмии, эффективность метода составляет 97-99%. При этом риск потенциальных осложнений РЧА, как правило, не превышает 1%.
Желудочковые тахикардии
При желудочковых тахикардиях патологический импульс циркулирует в тканях миокарда правого или левого желудочков.
Этот вид аритмии может встречаться у здоровых лиц без какой-либо серьезной патологии сердца. Зачастую эти нарушения ритма сердца имеют доброкачественное течение и не всегда требуют лечения.
Рисунок 12 Желудочковая тахикардия
В настоящее время для лечения желудочковых тахикардий как правило используют немедикаментозные методы лечения, такие как радиочастотная аблация (РЧА) или имплантация кардиовертера-дефибриллятора.
Для выбора оптимального метода лечения необходимо проведение всестороннего обследования.