скелетная дисплазия у плода на узи что это
Скелетная дисплазия у плода на узи что это
Целенаправленная диагностика скелетных дисплазий при антенатальном ультразвуковом исследовании осуществляется в двух ситуациях: 1) у пациенток, родивших детей с данной патологией и желающих провести оценку плода во время следующей беременности; или 2) при случайном обнаружении укорочения, искривления или аномалий вида конечностей в ходе плановой эхографии. У пациенток из группы риска обследование становится более простым, если заранее известны специфические признаки фенотипа.
Однако при случайном обнаружении патологии невозможность получения точной информации относительно скелетной минерализации и вовлечения в процесс других систем, например кожных покровов, является фактором, который ограничивает возможность установления точного нозологического диагноза. Другое ограничение связано с недостаточностью информации об особенностях патогенеза этих заболеваний в антенатальном периоде.
Несмотря на эти трудности и ограничения, существуют серьезные медицинские причины для того, чтобы предпринимать попытки для точного установления пренатального диагноза при скелетных дисплазиях. Большинство этих болезней несовместимы с жизнью, и поэтому достоверный дородовый диагноз позволил бы пациентке решить вопрос о прерывании беременности.
Прочие скелетные дисплазий сопровождаются задержкой умственного развития, поэтому наличие информации о заболевании является важным при проведении пренатального консультирования будущих родителей. При выявлении другой группы нарушений, сочетающихся с тромбоцитопенией, при родоразрешении через естественные пути для ребенка будет иметься риск возникновения внутричерепных кровоизлияний.
Диагностика дисплазий костной системы у плода
Мы предлагаем следующий систематический подход к пренатальной диагностике скелетных дисплазий.
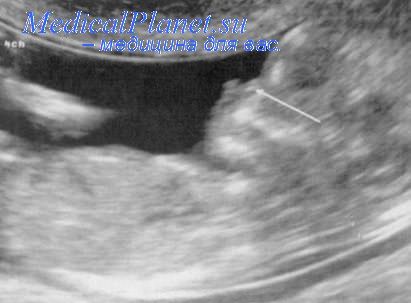
Необходимо провести измерения всех длинных трубчатых костей конечностей. Затем нужно сравнивать кости различных сегментов между собой, чтобы установить, является ли укорочение ризо-, мезо- или акромелическим, или в патологический процесс вовлечена вся конечность целиком.
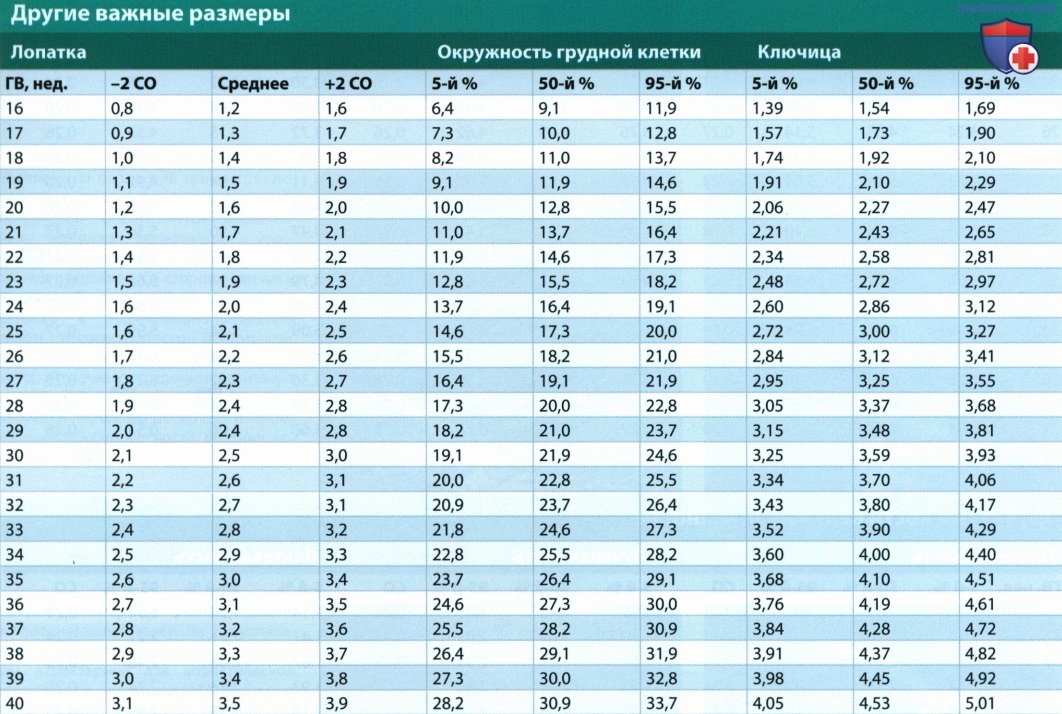
Тщательная оценка каждой кости требуется для исключения отсутствия или гипоплазии отдельных элементов скелета (больше- и малоберцовой кости, лопатки, лучевой кости), которые при некоторых заболеваниях часто аплазированы.
Следует всегда стараться определить характер минерализации костей. Это можно оценить путем выявления эффекта «акустической тени» позади костей и по степени их эхогенности. Признаками деминерализации может служить необычно отчетливая визуализизация серпа мозговой оболочки и отсутствие или снижение эхогенности позвоночного столба.
Следует подчеркнуть, что при ультразвуковой оценке степени минерализации с помощью обследования длинных трубчатых костей возникают ограничения, и другие кости, такие как кости свода черепа, могут лучше подходить для этих целей. Необходимо обращать внимание на степень продольного искривления длинных трубчатых костей. В настоящее время не существует объективных критериев этого признака, поэтому только практический опыт исследователя может быть единственным инструментом, который поможет ему разграничивать нормальную и патологическую картину в этих случаях.
Кампомелия (чрезмерное искривление) является характерной для определенных состояний (например, для кампомелической дисплазии). Необходимо также рассматривать возможность переломов костей, которые могут иметь место в некоторых ситуациях (например, при несовершенном остеогенезе). Переломы могут быть очень слабо выраженными или приводить к угловым искривлениям и к разделению пораженных костей на фрагменты. Оценка отношения длины бедра к окружности живота помогает прогнозировать перинатальные исходы в случаях, когда имеется подозрение на наличие скелетной дисплазии.
Показатель отношения ниже 0,16 свидетельствует о высоком риске летальной скелетной дисплазии, а значение более 0,16 предполагает нелетальный вариант заболевания.
Скелетная дисплазия у плода на узи что это
При наличии у плода нормального кариотипа увеличение толщины воротникового пространства (ВП) связано с повышенным риском наличия у него тяжелых пороков развития. В последнее время получены данные о взаимосвязи утолщения ВП и скелетных дисплазии. Было проведено мультицентровое исследование, посвященное скринингу трисомии 21, на основании учета возраста беременных и толщины ВП у плода, в которое вошли 100000 пациенток.
По данным обследования этих женщин было выявлено, что имеется взаимосвязь между толщиной ВП и наличием широкого спектра скелетных аномалий. Несколько клинических наблюдений и исследований с небольшим количеством больных также подтвердили, что при отсутствии хромосомной патологии у плода имеется описанная выше взаимосвязь.
Роль эхографии в диагностике скелетных дисплазии. Имеется множество работ, посвященных роли ультразвукового исследования в диагностике скелетных дисплазии. А.В. Kurtz et al. провели проспективный анализ 16 наблюдений у 15 пациенток из группы высокого генетического риска в отношении развития этих заболеваний. На основании данных, полученных с помощью эхографии во втором триместре беременности, им удалось выявить патологию у 5 из 16 плодов.
По результатам В.М. Weldner et al., обследовавших 12 453 беременных во втором и третьем триместрах, ожидаемая частота распространенности скелетных дисплазии составила 7,5 на 10 000 родов. R. Sarony et al. провели оценку роли пренатальной диагностики на основании данных, полученных при обследовании новорожденных и аутопсии плодов, которые направлялись в их центр из других медицинских учреждений с диагнозом подозрение на скелетную дисплазиюв.
Большинство случаев имело спорадический характер и наиболее частыми окончательными диагнозами были несовершенный остеогенез (16%) и танатофорная дисплазия (14%). G. Gaffney et al. сообщили о 35 наблюдениях с подозрением на скелетную дисплазию. Используя систематический подход при проведении ультразвуковых исследований во втором и третьем триместрах беременности, удалось правильно предсказать исходы в 91% случаев, однако точный диагноз был установлен лишь в 31% наблюдений.
При обследовании за 10 лет большой группы из 12 200 пациенток с высоким риском в отношении развития скелетных дисплазии в сроки беременности от 9 до 40 нед, было обнаружено 39 случаев этой патологии. Из них 30 (76,9%) было диагностировано в первом и втором триместрах. А.Е. Tretter et al. идентифицировали 26 из 27 случаев с летальными формами скелетных аномалий, a J.H. Hersh et al. в 23 наблюдениях из 27 правильно предсказали летальность выявленных аномалий.
В одной из последних работ было проведено сравнение результатов обследования двухмерной и трехмерной эхографии в 7 наблюдениях скелетных дисплазии. Трехмерная эхография была более информативна при выявлении патологии пространственных взаимоотношений, такой как короткие ребра, широко расставленные пальцы или отсутствие некоторых костей. Так, у 3 из 7 пациенток 3D-эxoгpaфия обеспечила получение дополнительной информации при диагностике скелетных дисплазии.
Скелетная дисплазия у плода на узи что это
Медицине известны сотни заболеваний, сопровождающихся тяжелым поражением опорно-двигательной системы, однако лишь малую часть возможно диагностировать до рождения ребенка. Термином «скелетные дисплазии» определяют гетерогенную группу сравнительно редко встречающихся системных нарушений остеогенеза. Встречаемость скелетных дисплазий составляет приблизительно 2,4:10 000 родов. Показатель перинатальной смертности при таких пороках гораздо выше и составляет 9:1000. Скелетные дисплазии не всегда дают очевидную ультразвуковую картину на момент скрининговых исследований, что не отменяет принципиальной значимости пренатальной диагностики. Некоторые признаки, особенно нетяжелые и присущие нелетальным патологиям, могут отчетливо визуализироваться только в III триместре.
Спектр нозологий (Nosology Group), предложенный Международным обществом скелетных дисплазий (International Skeletal Dysplasia Society), включает несколько сотен самостоятельных скелетных заболеваний. С момента первой публикации в 1970 г. классификация, в основу которой были положены клинические, рентгенологические и патологоанатомические особенности, была несколько раз пересмотрена. Стремительное развитие молекулярно-генетических методов исследования позволило установить генные мутации, ответственные за возникновение половины из примерно 400 известных заболеваний, что в определенной степени усложнило классификацию. В 2006 г. из 372 самостоятельных заболеваний с тяжелым поражением скелета на основе молекулярных, биохимических и/или рентгенологических характеристик было выделено 37 групп. Кроме скелетных дисплазий в классификацию вошли метаболические заболевания костной ткани, дизостозы и редукционные пороки конечностей. В настоящем издании указанные характеристики по мере возможности приводятся в описании отдельных заболеваний. В ближайшем будущем планируется пересмотр спектра нозологий.
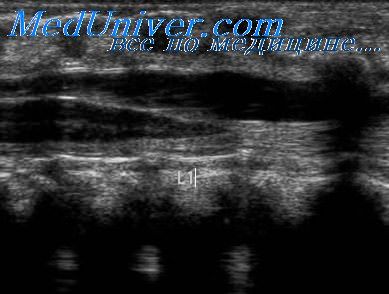
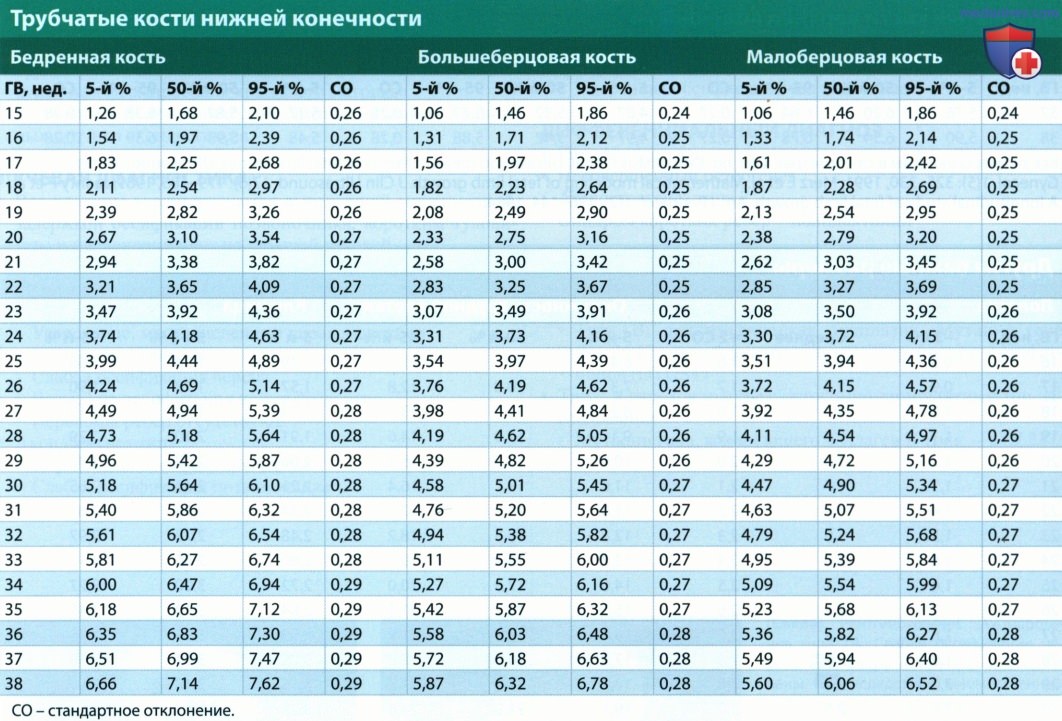
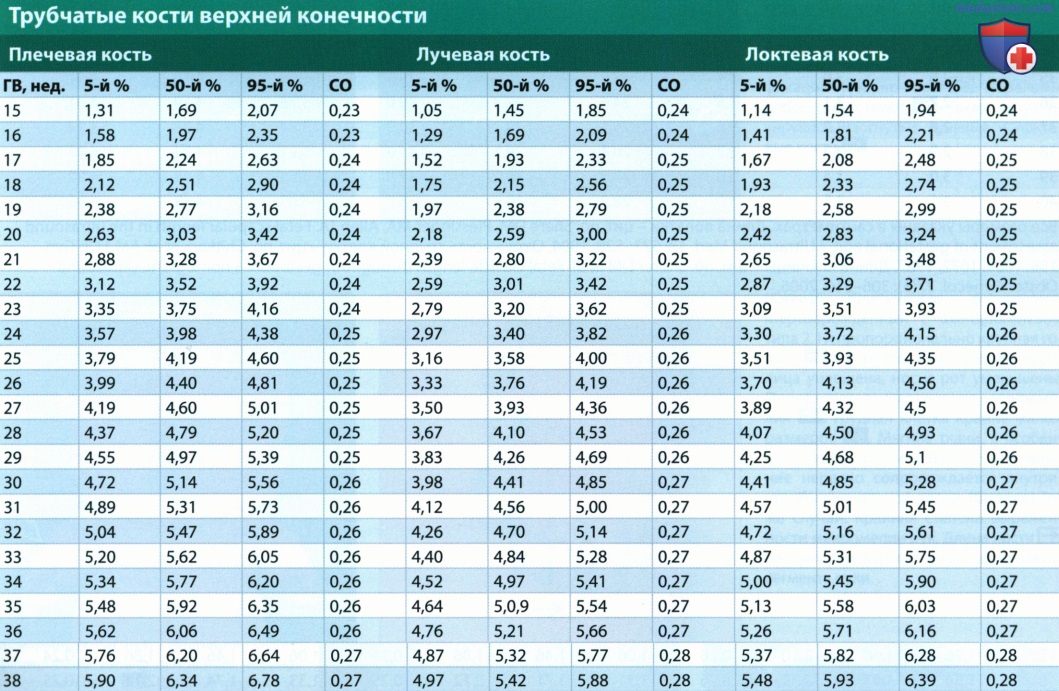
а) Лучевая диагностика скелетных дисплазий. Как и в случае любой другой системы органов плода, принципиально важно уметь отличать варианты нормы от патологии. Необходимо последовательно и методично исследовать анатомию плода согласно утвержденным руководствам. Однако руководства предоставляют лишь минимальный перечень необходимых исследований, поэтому, когда речь идет о сложных заболеваниях (например, о скелетной дисплазии), этот перечень может (и должен) быть расширен. При подозрении на укорочение трубчатых костей измеряют все трубчатые кости с обеих сторон плода и сравнивают результаты с нормативными данными (см. таблицы ниже). Калиперы помещают на концы диафизов, при этом следует помнить, что при выраженном искривлении кости измерение может быть затруднено. Важно измерять и другие элементы скелета, в том числе свод черепа (БПР и ОГ), окружность грудной клетки и живота. Также рекомендуется измерять длину стоп, лопатки и ключицы. Расчет различных индексов помогает диагностировать скелетную дисплазию, а также установить летальность поражения. При летальных дисплазиях скелета часто встречается легочная гипоплазия, заподозрить которую можно несколькими способами.
1. Укорочение костей. Диагностический поиск скелетной дисплазии начинают с исследования трубчатых костей. Иногда кости только выглядят укороченными, однако их измерение может опровергнуть диагноз скелетной дисплазии. Полезным диагностическим индексом является соотношение длин бедренной кости и стопы, которое в норме составляет 1:1. Соотношение менее 1:1 позволяет заподозрить скелетную дисплазию. Осмотр родителей иногда помогает отличить карликовость от конституциональной особенности. Эти же наблюдения позволяют определить наследственный характер увеличения или уменьшения размеров головы плода. Длина трубчатой кости менее 5-го процентиля, но в пределах 2-3 стандартных отклонений от среднего значения с высокой вероятностью может оказаться вариантом нормы или проявлением нелетальной дисплазии скелета. Укорочение кости на 4 стандартных отклонения и более от среднего значения связано с высокой вероятностью скелетной дисплазии. Выраженное укорочение обычно наблюдают при летальных пороках.
3. Строение кости. Исследование трубчатых костей включает оценку их формы. Кости могут быть искривлены, изогнуты под различными углами, деформированы или сломаны. Метафизы могут быть расширены и иметь неровные контуры. Оссификация может быть нарушена. Задержка оссификации в сочетании с переломами может быть проявлением несовершенного остеогенеза. Кроме того, нарушения оссификации наблюдают при гипофосфатазии и ахондрогенезе.
4. Срок беременности, при котором обнаружена скелетная патология. Выраженное укорочение конечностей в I или II триместре характерно, как правило, для летальной скелетной дисплазии. Незначительное укорочение трубчатых костей, выявленное в III триместре, может быть наследственной особенностью, вариантом нормы или признаком ЗРП. Нелетальные дисплазии, например ахондроплазия, также характеризуются незначительным укорочением трубчатых костей, определяемым на поздних сроках беременности.
5. Поражение позвоночника. Платиспондилия (т.е. уплощение тел позвонков с расширением межпозвонкового пространства) наилучшим образом определяется в сагиттальной плоскости, однако распознать данное нарушение на ранних сроках беременности затруднительно. При многих скелетных дисплазиях также наблюдают патологические изгибы позвоночника, например поясничный кифоз или сколиоз. Возможно поражение дистального отдела позвоночника: если он отсутствует или гипоплазирован, вероятна каудальная дисплазия, проявление диабетической эмбриопатии. Оссификация позвоночника также может быть нарушена. Задержка оссификации позвоночника (как правило, выраженная) нередко встречается при ахондрогенезе.
7. Уменьшение размеров грудной клетки. Скелетные дисплазии нередко сопровождаются деформацией грудной клетки и брюшной полости плода. Изменения наилучшим образом определяются во фронтальной или сагиттальной плоскости исследования. Уменьшенная грудная клетка, напоминая «горный выступ», объединяется с более крупным, выпуклым животом. Контраст особенно очевиден при летальных пороках и является предиктором гипоплазии легких. При исследовании грудной клетки также оценивают ребра. Если ребра значительно укорочены, грудная клетка будет уменьшена; подобная картина часто встречается при летальных скелетных дисплазиях. Переломы ребер могут проявляться смещением костных отломков, а при формировании костных мозолей ребра приобретают вид «рахитических четок». Переломы ребер характерны для несовершенного остеогенеза II типа (летальный тип) и ахондрогенеза типа 1А.
8. Патология кистей и стоп. При скелетных дисплазиях часто обнаруживают укорочение пальцев, или брахидактилию. I палец кисти или стопы может быть расширен или отклонен. Полидактилия (добавочные пальцы) и синдактилия (сращение пальцев) встречаются реже, но служат диагностическими критериями отдельных заболеваний. В I триместре может также определяться косолапость. Возможны аномалии положения конечностей, такие как контрактуры суставов и лучевая косорукость, связанная с дефектом радиального луча. Ульнарную девиацию I пальца, или «палец автостопщика», наблюдают при диастрофической дисплазии и ателостеогенезе типа 2.
9. Другие скелетные аномалии. Изменения лопатки нередко упускаются из виду, хотя они могут стать ключом к верному диагнозу. Так, при кампомели-ческой дисплазии лопатка гипоплазирована или вовсе отсутствует. Схожим образом при ключично-черепном дизостозе определяются гипоплазия или отсутствие ключиц.
11. Дополнительные методы лучевой диагностики. 3D УЗИ с функцией поверхностного сканирования (surface rendering) позволяет выявить фенотипические признаки, характерные для отдельных синдромов; благодаря высокой наглядности метод полезен при консультировании родителей. Кроме того, 3D УЗИ помогает обнаружить аномалии таза плода, встречающиеся при многих скелетных дисплазиях и недоступные для исследования в 20-режиме. 3D УЗИ также позволяет более детально исследовать пороки развития конечностей и позвоночника плода. При подозрении на пороки сердца проводят ЭхоКГ. Информативность фетальной МРТ в диагностике аномалий костной системы невысока, однако метод показан при подозрении на патологию внутренних органов.
б) Клиническое значение:
2. Пренатальная диагностика. Пренатальная диагностика скелетных дисплазий весьма затруднительна, поскольку многие проявления различных заболеваний совпадают. Ряд заболеваний диагностируется пренатально с помощью методов молекулярной диагностики. Выбор дополнительных методов исследования диктуется специфическими находками при УЗИ. Подтверждение диагноза скелетной дисплазии у новорожденного имеет принципиальное значение для расчета риска повторного возникновения заболевания при следующей беременности. Минимальный объем исследований включает рентгенографию, фотографирование и генетическое консультирование. При внутриутробной гибели плода настоятельно рекомендовано посмертное исследование с участием опытного перинатального патологоанатома.
Редактор: Искандер Милевски. Дата обновления публикации: 31.10.2021
Диастрофическая дисплазия
Диастрофическая дисплазия – одна из разновидностей скелетных дисплазий, которая характеризуется нарушением формирования некоторых типов хрящевой ткани и связанным с этим затрудненным образованием эндохондральной кости. Симптомы заболевания выявляются сразу при рождении или в рамках пренатальной диагностики и заключаются в уменьшенной длине тела новорожденного и низкорослости в дальнейшем, контрактуре суставов, сколиозе и других пороках развития. Диагностика диастрофической дисплазии производится на основании данных осмотра больного, рентгенологических и молекулярно-генетических исследований. Специфического лечения патологии не существует, используют симптоматическую терапию. При выявлении характерных нарушений на ранних сроках вынашивания ребенка осуществляют прерывание беременности по медицинским показаниям.
Общие сведения
Диастрофическая дисплазия – наследственное заболевание из группы костно-хрящевых дисплазий, характеризующееся многочисленными пороками развития скелета. Впервые данная патология была описана в 1960-м году французским врачом-генетиком М. Лами совместно с его учеником, педиатром П. Марото. Исследователи смогли определить особенности скелетных аномалий при этом состоянии и установить их наследственный характер. Диастрофическая дисплазия является заболеванием с аутосомно-рецессивным механизмом наследования. Встречается очень редко, что несколько затрудняет достоверное определение его распространенности. При этом удалось выяснить, что такое состояние чаще встречается в странах балтийского региона, особенно в Финляндии. Из-за аутосомно-рецессивной передачи диастрофической дисплазии половое распределение заболевания не имеет каких-либо особенностей – от него в равной степени страдают как мальчики, так и девочки.
Причины диастрофической дисплазии
Основной причиной развития диастрофической дисплазии является мутация в гене SLC26A2, который располагается на 5-й хромосоме. Этот ген широко известен в медицинских кругах, так как его дефекты обуславливают большое количество наследственных и врожденных аномалий развития скелета, в том числе – некоторых типов ахондрогенеза и ателостеогенеза, множественной эпифизарной дисплазии и синдрома Де ля Шапеля. Причина заключается в том, что SLC26A2 кодирует особый белок-переносчик сульфат-ионов, принимающий активное участие в образовании протеогликанов хрящей и других соединительных тканей. Различные по своему типу мутации гена ведут к неодинаковым структурным изменениям данного протеина, что, в свою очередь, по-разному меняет его функциональную активность и обуславливает разнообразие пороков развития.
Согласно данным современной генетики, причиной развития диастрофической дисплазии (особенно финляндского типа) является мутация IVS1+2T>C. При этом сульфирование протеогликанов хрящей становится недостаточным, что приводит к накоплению «необработанных» продуктов в матриксе хрящевой ткани. Нарушается плотность хряща и его функциональная активность, что ведет к проблемам при формировании костей с эндохондральным окостенением (костей туловища, конечностей и основания черепа). Именно этими процессами обусловлены практически все симптомы диастрофической дисплазии, которые наблюдаются у больных и обнаруживаются в ходе пренатальной диагностики. Все мутации гена SLC26A2 делятся на летальные и нелетальные. Диастрофическая дисплазия относится к последней группе, больные в ряде случаев способны доживать до преклонного возраста.
Симптомы диастрофической дисплазии
Первые симптомы диастрофической дисплазии можно обнаружить сразу при рождении ребенка. Врачи-неонатологи регистрируют уменьшенную длину тела (не более 42 сантиметров) и массу тела (до 2800 грамм) при нормальных сроках вынашивания. Это свидетельствует о внутриутробной задержке развития плода, что нередко может быть выявлено и при профилактических ультразвуковых исследованиях. Из других ранних постнатальных проявлений диастрофической дисплазии можно отметить микроцефалию и воспаление хрящей ушных раковин, которое развивается в течение 1-5 месяцев жизни ребенка. После затухания воспаления происходит деформация хрящевой основы органа.
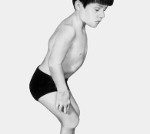
В дальнейшем у больного диастрофической дисплазией развивается целый ряд других патологий: деформации кисти с тугоподвижностью в межфаланговых суставах, короткие пальцы, выраженное проксимальное расположение большого пальца. Возникают контрактуры тазобедренных и коленных суставов. Длинные трубчатые кости конечностей укорочены относительно пропорций тела. Уменьшение длины костей конечностей ведет к низкорослости больных диастрофической дисплазией, средний рост мужчин с данной патологией составляет 132 сантиметра, женщин – 126 сантиметров. Выявляются прогрессирующие искривления позвоночника (сколиоз, кифоз). Других нарушений (в частности – расстройств интеллекта и эндокринной системы) при диастрофической дисплазии, как правило, не наблюдается.
Диагностика диастрофической дисплазии
Диагностика диастрофической дисплазии производится на основании данных физикального осмотра, рентгенологического исследования скелета и молекулярно-генетического анализа. При осмотре новорожденного отмечаются признаки пренатального отставания в физическом развитии (уменьшенная длина и масса тела, микроцефалия), в дальнейшем эти показатели остаются более низкими, чем у здоровых сверстников. В старшем возрасте при диастрофической дисплазии выявляются короткие конечности, деформации кистей и пальцев, контрактуры коленных и тазобедренных суставов, низкий рост. Почти у 80% больных наблюдаются утолщение и деформация хрящей ушных раковин как следствие перенесенного в раннем детстве воспаления.
Рентгенологически у больных диастрофической дисплазией определяется уменьшение относительной длины трубчатых костей конечностей, часто сочетающееся с их дугообразной деформацией. Выявляются расширение метафизов, деформация головок бедренных костей, подвывихи и вывихи крупных суставов (коленных, локтевых, тазобедренных). Пястные кости и фаланги пальцев нередко укорочены, аналогичные изменения просматриваются и на костях плюсны. Практически всегда при диастрофической дисплазии обнаруживаются искривления позвоночника – сколиоз и кифоз различной степени выраженности. Молекулярно-генетическая диагностика заболевания сводится к прямому секвенированию гена SLC26A2 с целью подтверждения характерных генетических дефектов. Этот метод позволяет наиболее точно дифференцировать диастрофическую дисплазию от других скелетных аномалий, обусловленных мутациями SLC26A2.
Лечение и прогноз диастрофической дисплазии
Специфического лечения диастрофической дисплазии не существует, осуществляют симптоматическую коррекцию нарушений, в том числе – хирургическими методами. В число возможных операций входят вмешательства по устранению искривлений и фиксации позвоночного столба, показанные при тяжелом повреждении спинномозговых корешков. При умеренном радикулите используют противовоспалительные средства, физиопроцедуры, лечебную гимнастику и другие методики. Прогноз диастрофической дисплазии относительно выживаемости больных неопределенный, даже при благоприятном исходе состояние становится причиной инвалидизации. В ряде случаев больные с такой патологией доживают до взрослого и даже преклонного возраста.
Профилактика диастрофической дисплазии
Профилактические мероприятия при диастрофической дисплазии сводятся к своевременной пренатальной диагностике заболевания и определению носительства патологической формы гена SLC26A2. Посредством ультразвукового исследования патологию можно выявить у плода со второго триместра гестации. При обнаружении дисплазии ставится вопрос о прерывании беременности по медицинским показаниям, но окончательное решение по этому поводу принимают родители. Молекулярно-генетическими техниками пренатальной диагностики подтвердить диастрофическую дисплазию у плода можно еще до начала второго триместра, материал для исследования получают посредством биопсии ворсин хориона или аминоцентеза. Использование таких техник особенно актуально, когда родители предположительно входят в число носителей патологической формы гена SLC26A2 (заболевание проявлялось у кровных родственников) или когда генетическими методами было доказано, что оба родителя являются гетерозиготами по мутантной форме SLC26A2 – в подобных случаях вероятность рождения ребенка с диастрофической дисплазией составляет 25%.